437例新生儿化脓性脑膜炎临床分析
2021-09-10刘凌邓春
刘凌,邓春
(1.重庆嘉陵医院,重庆 400030;2.重庆医科大学附属儿童医院,重庆 400014)
新生儿化脓性脑膜炎是新生儿期常见的中枢神经系统感染性疾病,临床症状不典型,容易漏诊误诊,新生儿期发病率高于其他阶段婴幼儿[1],病死率高,可引起脑积水、智力及运动功能障碍、癫痫、失明、失聪等后遗症。对新生儿化脓性脑膜炎患儿的临床表现及微生物检查阳性病例的病原进行分析,了解新生儿化脓性脑膜炎临床特征,有助于指导临床工作,早诊断早治疗,改善患儿预后。
1 资料和方法
1.1 研究对象
回顾性分析2007-2018年在重庆医科大学附属儿童医院新生儿科住院的化脓性脑膜炎患儿临床资料,排除产时窒息、其他严重神经系统疾病、内分泌系统疾病、遗传代谢性疾病、先天性脑发育异常、头颅外伤等影响中枢神经系统发育的疾病。
1.2 诊断标准
诊断标准参考《实用新生儿学(第4版)》[2],依据临床表现、脑脊液常规、脑脊液生化、脑脊液培养作为新生儿化脓性脑膜炎的诊断标准:(1)有反复发热、易激惹、嗜睡、精神反应异常、纳差、肌张力异常等临床表现。(2)血常规白细胞可明显增多,中性粒细胞水平增高,部分严重病例白细胞水平可能不增高。(3)脑脊液检查白细胞数,日龄<1周足月儿白细胞计数>32×106/L;日龄>1周足月儿白细胞计数>10×106/L;早产儿白细胞计数>29×106/L;多核细胞比例>57%~61%(单核细胞增多性李斯特菌感染以单核细胞增高为主);脑脊液蛋白增多、糖降低。(4)脑脊液涂片或者培养可见细菌。符合(1)(2)(3),临床可诊断,加上(4)可做病原学确诊。
1.3 方法
2 结果
2.1 一般资料及临床表现
2007-2018年重庆医科大学附属儿童医院新生儿科共收治患儿93 846例,其中早产儿19 905例,足月儿 73 941 例,共437例诊断为新生儿化脓性脑膜炎,占4.7‰。发热201例(46.0%),抽搐75例(17.2%),颅内压增高45例(10.3%),肌张力异常127例(29.1%)。早产儿化脓性脑膜炎患病比例为7.5‰,足月儿化脓性脑膜炎患病比例为3.9‰。胎膜早破110例(25.2%),出生体质量(2 797.6±783.8)g,胎龄(37.0±4.2)周,入院日龄中位数为10 d,起病日龄中位数为 3 d。一般资料及临床表现见表1。
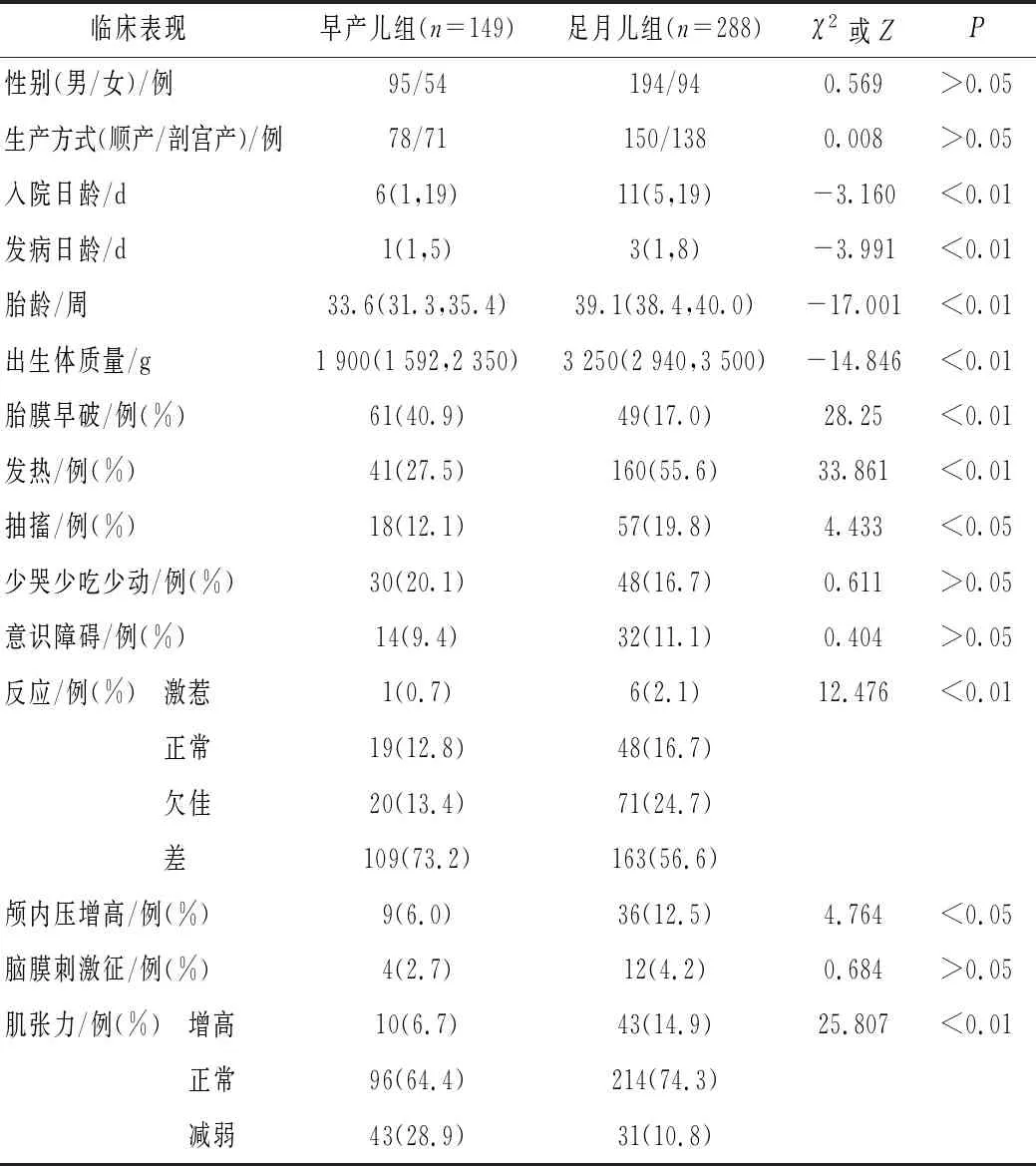
表1 早产儿与足月儿一般资料及临床表现比较
2.2 实验室检查
C反应蛋白(CRP)升高220例(50.3%),其中CRP>100 mg/L的患儿24例(5.5%);脑脊液蛋白>1.5 g/L的患儿234例(53.5%);脑脊液葡萄糖<2.2 mmol/L的患儿298例(68.2%)。脑脊液细胞数中位数424×106/L,有核细胞数中位数29×106/L,有核细胞比例中位数0.13%,脑脊液蛋白中位数1.62 g/L,脑脊液葡萄糖中位数1.95 mmol/L,脑脊液氯化物118.5 mmol/L。
2.3 病原菌培养及药敏结果
2007-2012年血培养检出G+菌9例,G-杆菌10例;2013-2015年血培养检出G+菌21例,G-菌28例;2016-2018年血培养检出G+菌19例,G-菌32例。血培养病原学检出病原菌中革兰阴性菌比例呈逐年升高的趋势。
432例患儿血培养阳性119例(27.5%),血培养检出病原学中G-菌70例(58.8%),G+菌49例(41.2%)。160例患儿送检脑脊液培养,脑脊液培养阳性11例(6.9%),其中G-菌6例(6/11),G+菌5例(5/11)。见表2。
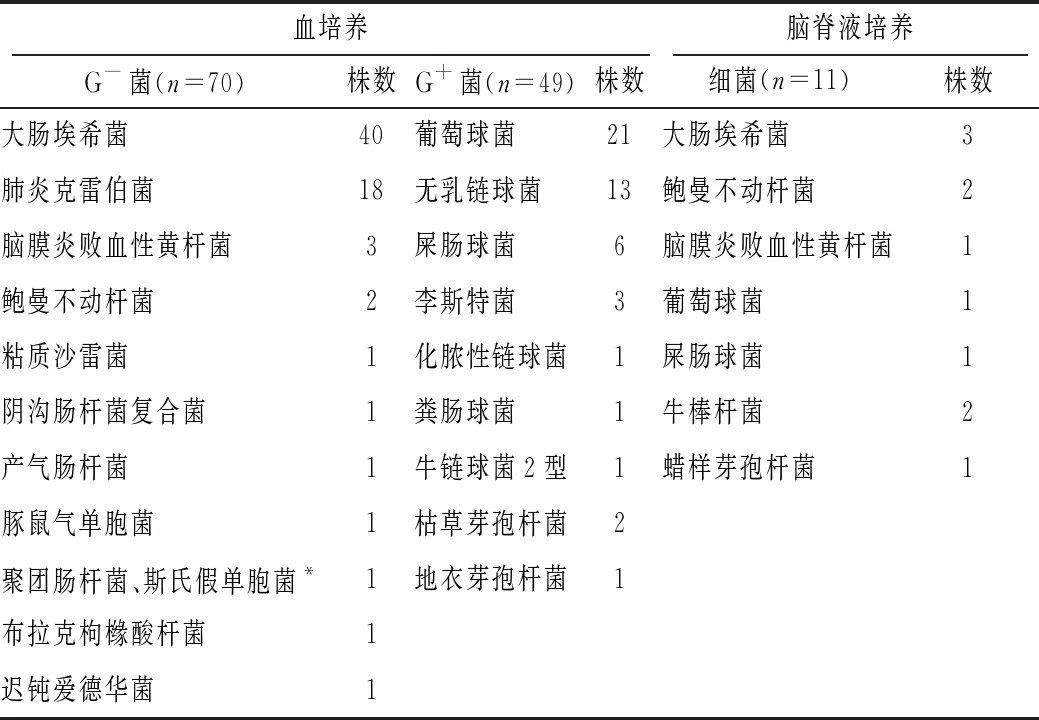
表2 血培养和脑脊液培养病原菌分布情况
进一步分析最常见的大肠埃希菌、葡萄球菌药敏结果,发现大肠埃希菌对氨苄西林、头孢噻肟、头孢曲松耐药率>70.0%,而对亚胺培南、美罗培南均敏感;葡萄球菌对万古霉素、利奈唑胺均敏感,但对其他药敏检测药物均出现较高耐药率。见表3。
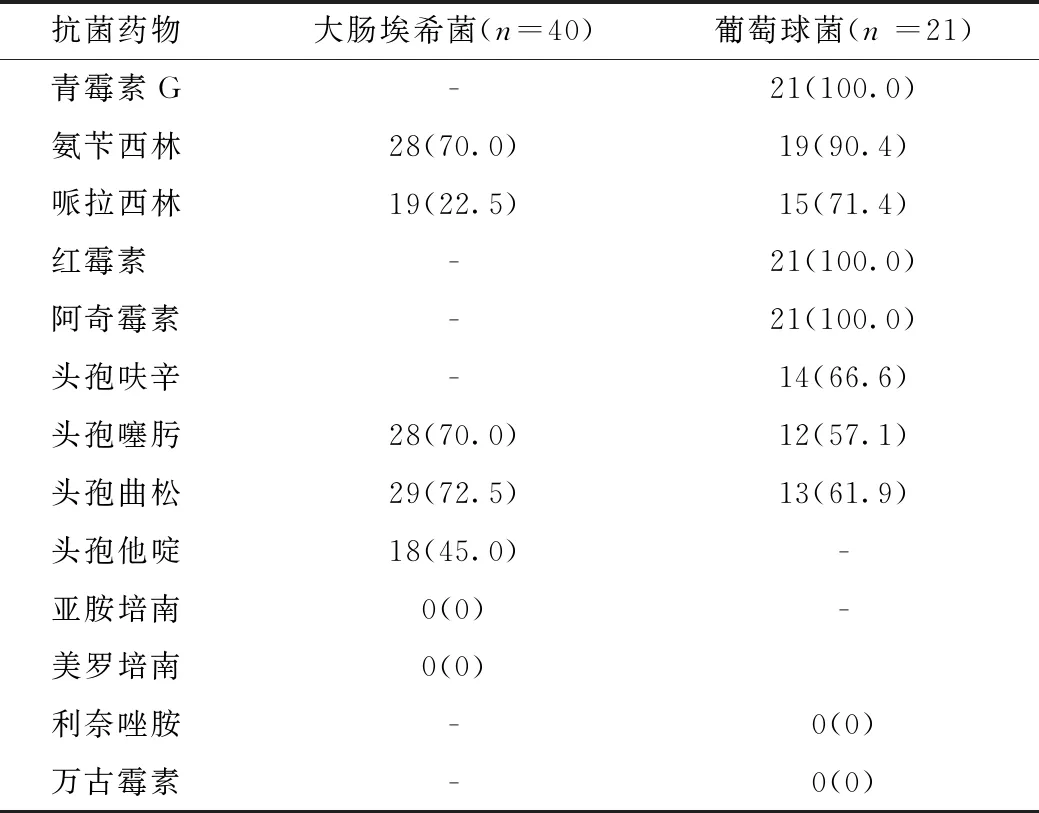
表3 大肠埃希菌、葡萄球菌对常用抗菌药物药敏结果 株(%)
2.4 治疗及转归
住院时间中位数17 d,抗生素使用时间中位数14 d,其中青霉素类、头孢菌素类抗生素使用时间中位数7 d,碳青霉烯类、糖肽类抗生素使用时间中位数4 d。258例临床治愈出院,119例临床好转出院,60例因家属拒绝进一步治疗而签字出院。
3 讨论
新生儿化脓性脑膜炎是新生儿时期严重疾病,一旦发生,治疗时间长,可能遗留神经系统后遗症。本研究显示,新生儿化脓性脑膜炎病例占同期住院患儿比例为4.7‰,早产儿患病比例大于足月儿(7.5‰vs3.9‰),考虑可能与早产儿免疫功能低下、使用中心静脉置管、长时间使用有创呼吸机等有关。朱敏丽等[3]研究发现,新生儿化脓性脑膜炎高危因素主要包括男性、出生体质量低、胎膜早破等,本研究亦发现新生儿化脓性脑膜炎患儿男性多于女性,约1/4病例有胎膜早破病史,考虑与胎膜破裂后上行感染危险增加有关。因新生儿神经系统发育不全、颈部肌肉未发育完全、前囟和骨缝缓冲作用等因素存在,常起病隐匿,缺乏脑膜炎典型症状体征[4-5]。本研究发现新生儿化脓性脑膜炎常见临床表现为发热、精神反应差、肌张力异常,且发热、抽搐、颅内压增高在足月儿更常见,肌张力低下、反应差在早产儿更常见。因此,临床医师应加强对新生儿化脓性脑膜炎高危儿的临床表现观察和监测。
脑脊液培养对脑膜炎的诊断及治疗有着至关重要的地位,但脑脊液培养阳性率低[6-7]。30%~50%的新生儿败血症血培养阳性者合并脑膜炎[8];本研究中新生儿化脓性脑膜炎病例中脑脊液病原学检出率低(6.9%),血培养阳性率较高(27.5%)。由于新生儿化脓性脑膜炎的症状和体征不典型,为避免漏诊,国内外学者建议对于诊断为败血症的新生儿均应行腰穿检查[9-10]。
发达国家新生儿化脓性脑膜炎常见致病菌为B组溶血性链球菌和革兰阴性肠杆菌[2],而发展中国家则以葡萄球菌和肠杆菌为主[3],与本研究结果一致。本研究通过对近几年病原学进行分析发现,新生儿化脓性脑膜炎的脑脊液培养和血培养病原均以大肠埃希菌常见,血培养病原中革兰阴性杆菌比例呈增加趋势,与国内外既往报道相符[11-15]。药敏试验结果显示,大肠埃希菌对氨苄西林、头孢噻肟、头孢曲松耐药率>70.0%,对哌拉西林耐药率22.5%,而对碳青霉烯类抗生素敏感;葡萄球菌对万古霉素、利奈唑胺均敏感,但对其他药敏检测药物均出现较高耐药率(57.1%~100.0%)。提示临床诊治中经验性用药应当注意耐药菌问题,结合临床调整治疗方案。
新生儿化脓性脑膜炎是新生儿败血症常见的合并症,临床表现不典型,病原学以大肠埃希菌和葡萄球菌较常见,且血培养检出革兰阴性菌比例近年来呈上升趋势;大肠埃希菌对碳青霉烯类抗生素和哌拉西林敏感,葡萄球菌对万古霉素、利奈唑胺敏感,但对其他抗生素耐药率高。
