集束化护理联合盲插鼻肠管法在脑卒中合并吞咽障碍病人肠内营养支持中的应用
2021-06-24宋凯飞黄丽玉
宋凯飞,黄丽玉
脑卒中是神经科最常见的大脑血液循环障碍性疾病,具有高发病率、高致残率及高病死率等特点,严重影响病人的生命安全[1]。吞咽功能障碍是脑卒中病人常见的后遗症,可增加病人吸入性肺炎及误吸风险,导致病人摄食受影响,从而影响机体内环境平衡,增加病人营养不良发生率,影响病人预后[2-3]。肠内营养支持能帮助脑卒中合并吞咽功能障碍病人维持正常肠道免疫功能,对改善病人营养状况,降低病人并发症,促进病人预后有积极的作用[4]。目前肠内营养支持途径包括鼻胃肠内营养支持和鼻肠管肠内营养,经鼻胃肠内营养支持是目前常用的肠内营养途径,但容易导致胃潴留、吸入性肺炎及食管反流等并发症,影响肠内营养效果[5]。鼻肠管肠内营养途径因留置管通过胃部幽门,可明显减少食管反流及胃潴留发生。集束化护理是针对护理工作中存在的问题而制定的个体化护理[6]。本研究将探讨集束化护理联合盲插鼻肠管法在脑卒中合并吞咽障碍病人肠内营养支持中的应用,旨在为脑卒中合并吞咽障碍病人肠内营养护理提供指导,现报告如下。
1 资料与方法
1.1 临床资料 2018年1月—2019年12月选取重症脑卒中合并吞咽障碍病人126例为研究对象。纳入标准:①符合全国脑血管病学术会议对脑卒中的诊断标准;②经脑部电子计算机断层扫描(CT)或磁共振成像(MRI)确诊;③经洼田饮水试验筛选出吞咽功能障碍为Ⅱ级或以上的病人;④对本次研究知情同意,愿意配合研究。排除标准:①合并脑外伤、颅内肿瘤的病人;②合并意识不清、认知障碍、意识障碍的病人;③入院时有肺部感染的病人;④合并咽喉病变或口腔黏膜溃疡的病人。根据随机数字表法将病人分为观察组与对照组,各63例。观察组:男33例,女30例;年龄42~75(58.2±4.8)岁;病程15~42(26.8±2.6)d;脑卒中类型:脑出血40例,脑梗死23例;偏瘫部位:左侧35例,右侧28例。对照组:男34例,女29例;年龄42~75(57.9±4.3)岁;病程15~42(26.9±3.2)d;脑卒中类型:脑出血38例,脑梗死25例;偏瘫部位:左侧34例,右侧29例。两组病人临床资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 干预方法 两组病人住院期间行集束化护理干预,具体措施如下。①建立肠内营养小组:肠内营养小组由神经内科主治医师1人,护士长1人,主管护士2人及获得营养师资格证书的主管护士1人组成,小组负责查阅相关文献并制定有效的营养干预措施。②制定肠内营养巡视卡:巡视卡正面为肠内营养巡视单,反面为肠内营养管理流程及耐受性分级。肠内营养巡视单内容包括肠内营养方案、肠内营养预设量、实施途径、开始结束时间、实际输入量、胃肠喂养不耐受情况6个方面,每项目评分0~9分,根据病人表现及主诉评估病人各项评分,肠内营养小组详细记录每次评分,并根据评分结果调整病人肠内营养液输注速度。③知识宣教:由肠内营养小组向病人及其家属发放《肠内营养支持护理手册》,手册包括肠内营养的目的、使用方法、制剂种类、肠内营养对病人康复的影响,由肠内营养小组对病人进行宣教,并耐心解答病人提出的问题。④建立医-护一体的肠内营养管理模式,建立肠内营养观察巡视单,记录病人肠内营养的实施情况,为床位医生提供肠内营养治疗依据。
对照组实施鼻胃管肠内喂养。置管前用生理盐水浸泡导管30 min,在导管尖端处涂抹活性润滑剂,使用生理盐水清洗病人鼻腔。置管前10 min静脉推注甲氧氯普胺10 mg,预先测量导管长度(由鼻尖至耳垂再至剑突处),确保导管长度能抵达胃区。置管时将床头抬高>30°,病人取右侧卧位,止血钳夹闭胃管尾端,用镊子夹持胃管前端,经鼻腔缓慢插入,直至预测长度。通过床旁X线验证插管效果。
观察组行床旁盲插鼻肠管法实施鼻肠管肠内喂养。置管前将鼻腔肠管放在等渗盐水中浸润30 min,置管前10 min静脉推注甲氧氯普胺10 mg,病人取半卧位或头高脚低位。采用刻度带测量病人剑突至前额发际距离(45~55 cm),记录导管长度,并经鼻腔置入导管,置入测量长度后导管中抽出胃液证明导管成功置入胃内。确定导管在胃内后,往胃内注入50~100 mL等渗盐水,操作者继续推进导管时力度应轻柔、有节奏。在导管进入十二指肠前(约75 cm)不得中断推进过程,避免导管头移位。导管进入十二指肠降部后(75~85 cm),打开导管检查,若导管中有金黄色胆汁,证明导管已进入十二指肠,若无则可继续置管,无论是否出现胆汁,置管长度应>105 cm,并在导管尾端注入等渗盐水20 mL,然后抽出导丝固定导管。病人置管成功后行床旁X线检查,以确认头端及导管形态位置。
1.3 观察指标 ①营养状况:记录两组病人干预前后血红蛋白、血清白蛋白、总蛋白水平。②并发症:包括腹泻、胃潴留、消化道出血、吸入性肺炎、误吸等。③预后情况:记录两组病人干预前后美国国立卫生研究院卒中量表(NIHSS)[7]评分、日常生活活动能力量表(Barthel)评分[8]及Fugl-Meyer运动功能评分[9]。NIHSS评分量表共包括11个条目,总评分0~46分,评分越高提示病人神经功能缺损越明显。Barthel评分包括进食、洗澡、修饰、如厕、穿衣、控制大/小便、平地行走、床椅移、上下楼梯动等共10个方面,总评分0~100分,分值越高提示病人日常生活能力越好。Fugl-Meyer运动功能评分越高提示病人运动功能越好。④满意率:应用自拟的病人满意度调查问卷进行评价,问卷共10个条目,每个条目赋值0~3分,总评分>20分为满意。


单位:g/L
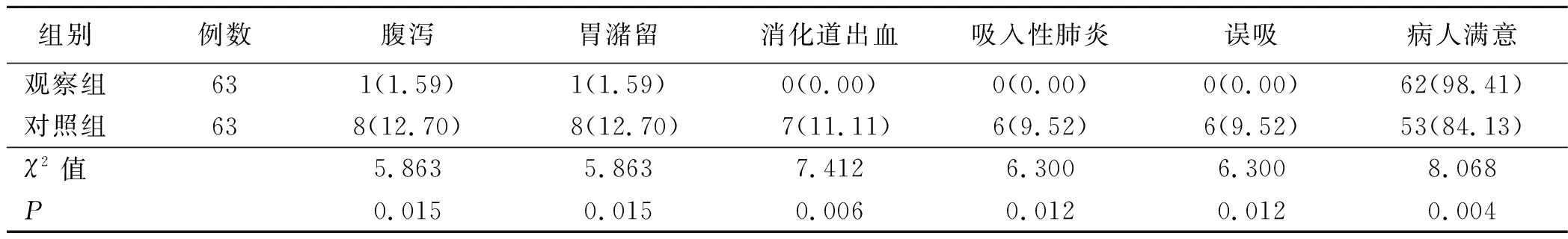
表2 两组病人并发症及病人满意率比较 单位:例(%)

单位:分
2 结果
3 讨论
3.1 集束化护理联合盲插鼻肠管法对病人营养状况的影响 脑卒中病人由于神经受损导致吞咽功能障碍,导致营养摄入不足[10]。此外,脑卒中后病人处于高代谢应激状态,导致机体大量消耗能量,对同时伴有吞咽障碍的病人,其胃肠黏膜屏障受损,从而引起病人营养不良,脑卒中后尽早对病人进行营养干预能有效改善病人预后[11]。肠内营养支持是目前营养干预直接有效的方法,经鼻胃肠内营养和鼻肠管肠内营养是目前常用的肠内营养途径,其中经鼻胃肠内营养容易发生胃潴留、胃食管反流、误吸、吸入性肺炎等并发症,从而影响病人营养摄取,加重病人病情,不利于病人预后[12-13]。鼻肠管肠内营养时鼻肠管通过胃部幽门,能明显减少胃潴留及胃食管反流发生,从而降低误吸风险,提高病人营养支持效果,改善病人营养状况[14]。在营养支持的同时建立肠内营养巡视卡,巡视卡规定了肠内营养制剂成分、肠内营养开始时间、体位、肠内营养实施量及肠内营养输液速度,从而有效提高了肠内营养喂养的效果,改善了病人的营养状况[15]。本研究结果显示,观察组病人干预后血红蛋白、血清白蛋白、总蛋白水平高于对照组(P<0.05),提示集束化护理联合盲插鼻肠管法能有效改善病人的营养状况。
3.2 集束化护理联合盲插鼻肠管法对病人并发症的影响 胃肠不耐受是肠内营养常见的并发症,腹泻、胃潴留是常见的喂养不耐受症状,喂养不耐受可影响病人的营养状况,进而影响病人预后[16]。王春燕[17]指出,相对于鼻胃管肠内营养支持,鼻肠管肠内营养支持能有效降低病人吸入性肺炎、误吸等并发症的发生率。本研究结果显示,观察组病人腹泻、胃潴留、消化道出血、吸入性肺炎、误吸等并发症发生率低于对照组(P<0.05),而观察组病人满意率高于对照组(P<0.05),表明集束化护理联合盲插鼻肠管法能有效减少脑卒中合并吞咽功能障碍病人肠内营养支持相关并发症发生。考虑可能由于盲插鼻肠管法置入的鼻肠管能直接将营养液送入小肠,确保小肠黏膜屏障完整,有利于病人消化吸收,避免肠内喂养不耐受引起胃潴留发生,从而有效预防误吸或吸入性肺炎发生[18-19]。
3.3 集束化护理联合盲插鼻肠管法对病人预后的影响 本研究结果显示,干预后观察组病人NIHSS评分低于对照组(P<0.05),Barthel评分、Fugl-Meyer运动功能评分高于对照组(P<0.05),提示集束化护理联合盲插鼻肠管法能促进脑卒中合并吞咽功能障碍病人认知功能及运动功能的恢复。考虑在盲插鼻肠管法的基础上实施集束化护理干预能有效调整病人肠内营养液输注速度,从而减少吸入性肺炎及胃潴留的发生,使鼻肠管营养支持效果最大化,因此能有效改善病人的预后[20-21]。
4 小结
集束化护理干预联合盲插鼻肠管法可提高重症脑卒中病人肠内营养支持的耐受性,改善病人营养状况,降低并发症发生率,有利于病人预后。
