急性脑梗死的梗死灶体积及位置与交叉性小脑神经机能联系不能的MRI研究
2021-04-10马建红闫呈新张颜波朱建忠
马建红 闫呈新 张颜波 朱建忠
山东第一医科大学第二附属医院1.影像科,2.神经内科,山东 泰安 271000
交叉性小脑神经机能联系不能(crossed cerebellar diaschisis,CCD)是一种幕上脑组织损伤继发对侧小脑半球血流和代谢减低的现象[1]。CCD主要见于脑梗死,但也见于脑出血、肿瘤、脑炎、癫痫持续状态、克雅氏病等疾病的报道[2-5]。1980年,Baron等[6]利用15O2吸入联合正电子发射断层成像(positron emission tomography,PET)技术对梗死部位脑血流量(cerebral blood flow,CBF)进行测定,首次揭示了幕上脑梗死患者对侧小脑半球血流代谢活动同时减低的现象,并将其命名为CCD。随后人们先后利用不同的影像技术证实了CCD现象的存在并对其发病机制及影响因素进行了研究,提出了不同的学说,主要有以下三种:①血流动力学改变;②迟发性神经元死亡;③神经传导通路的抑制。目前较公认的理论和假说是神经传导通路的抑制,该种理论可以较好地解释CCD现象的发生。其中,皮质-脑桥-小脑(cortical-ponts-cerebellum,CPC)通路的抑制被认为是CCD发生的主要机制[7]。以往研究认为CCD的发生与患者的临床预后、神经功能恢复有关[8]。为了探讨CCD发生的影响因素,我们利用磁共振的DWI序列及三维动脉自旋标记技术(three dimensional arterial spin labeling,3D-ASL)对单侧幕上急性脑梗死灶的位置、体积及对侧小脑半球的脑血流量进行研究,以期为临床治疗及预后判断提供帮助。
1 资料与方法
1.1 一般资料
收集2016年6月至2020年10月因急性脑梗死就诊于山东第一医科大学第二附属医院的100例患者,行常规头MR序列(T1WI、T2WI、DWI)、MRA序列、ASL序列检查。纳入标准为:发病6~72 h内行MRI检查DWI上表现为单侧幕上急性期脑梗死,患者无MRI检查禁忌症。排除标准为:①双侧幕上急性脑梗死;②椎-基底动脉血管系统病变;③其他可能影响小脑半球灌注的中枢神经系统病变,如颅内出血、肿瘤、外伤及颅后窝病变等。
1.2 检查方法
采用GE Discovery MR750 3.0T超导型MR扫描仪,所有患者扫描序列及参数如下:T1WI序列(TR 400 ms,TE 8.1 ms);T2WI(TR 4 080 ms,TE 109 ms),T2-FLAIR序列(TR 8 600 ms,TE 123 ms,TI 100 ms);DWI采用SE-EPI序列(TR 6 000 ms,TE 13.9 ms,b=1 000 s/mm2,层厚均为5 mm,间隔1.5 mm);MRA采用3D-TOF序列(层厚1.4 mm,采集168层);3D-ASL序列(FOV 220 mm×220 mm,层厚3 mm,矩阵128×128,TR 4781 ms,TE 17.1 ms,PDT 1525 ms,NEX 3)。
1.3 图像后处理与数据分析
将MRI数据传入至GE公司工作站(软件版本ADW4.7),采用Functool工具分别对DWI、ASL原始数据进行图像后处理。在原始DWI图像上手动绘制高信号梗死区域,各层连续绘制完毕后,再在3D图像上显示梗死灶全貌,计算并记录梗死体积。在小脑半球层面选择感兴趣区(region of interest,ROI),在CBF图上分别测量病变对侧、镜像侧的CBF值,各测量3次,取平均值。选取ROI时,尽量避开脑沟和大血管区域以减少脑脊液、血管搏动等引起的部分容积效应影响。计算小脑半球血流灌注的不对称指数(asymmetry index,AI),AI=[(病变同侧小脑半球CBF-病变侧小脑半球CBF)/病变同侧小脑半球CBF]×100%,AI>10%可诊断为CCD[9]。
1.4 统计学处理
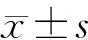
2 结 果
经临床和磁共振评估共计有100例急性脑梗死患者入选本研究,其中男62例,女38例,年龄21~88岁,平均年龄(61.14±12.05)岁。所有单侧幕上脑梗死病灶在DWI上均表现为高信号(图1a),ADC图上表现为低信号,小脑半球在DWI上未见明显高信号(图1b),MRA图像上可见供血动脉狭窄或闭塞,椎-基底动脉系统未见明显病变(图1c)。依据Lin等[9]诊断CCD的标准分为CCD阳性组和CCD阴性组,共57例纳入CCD阳性组,43例纳入CCD阴性组。所有患者病灶侧大脑半球灌注均减低(图1d),CCD阳性组患者病灶对侧小脑半球CBF较病灶同侧小脑CBF值均低(图1e),CCD阳性组患者病灶对侧小脑半球CBF与病灶同侧小脑半球差异有统计学意义(P<0.001),CCD阴性组患者病灶对侧小脑半球CBF与病灶同侧小脑半球差异无统计学意义(P=0.774)。CCD阳性组病灶对侧小脑半球血流量明显低于阴性组对侧小脑半球血流量,差异有统计学意义(P<0.001);阳性组病灶同侧小脑半球血流量低于阴性组同侧小脑半球血流量,差异无统计学意义(P=0.338)(表1)。CCD阳性组梗死灶中位体积是3.60 cm3,CCD阴性组的中位体积是1.90 cm3,两组间的幕上梗死灶体积比较差异无统计学意义(P=0.052) (图2)。患者幕上梗死灶位置分为大脑前动脉供血区2例、大脑中动脉供血区35例、大脑后动脉4例、分水岭梗死59例,共4个分区(具体分布情况如表2所示),考虑到单侧大脑后动脉狭窄或闭塞可能会影响测得的小脑半球CBF值,故我们仅对大脑前动脉、大脑中动脉、分水岭梗死3个分区进行统计比较,Fisher精确检验显示不同位置之间CCD的发生率比较差异无统计学意义(P=0.762)(图3)。

表1 CCD阳性组与CCD阴性组各指标比较

表2 各部位供血区CCD发生情况

图1 患者,男,45岁,因“言语不能、右侧肢体无力3天”入院,诊断为:急性脑梗死。a.DWI示左侧基底节-放射冠区片状高信号及体积测量方法;b.DWI示双侧小脑半球未见明显异常信号;c.MRA示左侧颈内动脉颅内段未见显示;d.ASL图示左侧大脑半球灌注减低,伪彩呈蓝色;e.右侧小脑半球灌注低于左侧小脑半球,CBF测量值明显小于左侧小脑半球。

图2 CCD阳性组与阴性组梗死灶体积分布图
3 讨 论
CCD已被发现可见于多种中枢神经系统疾病中,其中以脑梗死为常见。随着ASL技术在疾病检查中的运用,ASL对CCD的诊断价值也逐渐被证实。曾有学者先后运用SPECT、MRI、CTP等多种方法,发现脑卒中急性期CCD的发生率为13.4%~70.9%[10]。在我们的研究中,脑梗死急性期CCD的发生率为57.0%,与上述研究相符。CCD的发生机制尚不清楚,当前较为公认的理论认为CCD现象的发生可能是由于神经传导通路的抑制引起,其解剖学基础是皮质-桥脑-小脑(cortical- ponts-cerebellum,CPC)纤维束通路。幕上疾病累及神经纤维的轴突发生华勒氏变性,引起轴索或髓鞘损伤,病灶远处轴突因缺少胞体的营养而慢慢变性解体,最后通路中断,大脑皮层兴奋性冲动无法经CPC通路传向对侧小脑半球,小脑浦肯野细胞功能下降,此时小脑半球血管活动仍完整,而传入信息减少,区域新陈代谢减少也许引发局部动脉血管收缩继而产生小脑的血流灌注降低,即发生CCD现象[11]。本研究运用ASL联合DWI技术,也发现单侧急性脑梗死后对侧小脑半球血流较同侧小脑半球明显下降,差异有统计学意义(t=-8.537,P<0.001);且CCD阳性组与阴性组相比,对侧小脑半球血流明显降低,同侧小脑半球血流无明显差异,从而再次验证了CCD患者幕上梗死灶对侧小脑半球血流灌注减低的现象。
目前,影响脑梗死后CCD发生的因素尚无确切的定论,梗死灶的位置、大小、疾病的阶段以及患者脑血流动力学状态都可能影响CCD的发生[12]。关于梗死灶体积与CCD发生之间的关系,Kim等[13]利用SPECT和MRI研究脑梗死后患者的CCD现象时,发现梗死灶体积本身不是CCD发生的独立因素,但是当CCD发生后,梗死灶体积可以加重CCD的程度。其后,多位学者又先后运用不同的技术均证实了幕上梗死灶体积与CCD的发生发展有一定关系[9,14]。然而,也有部分学者认为幕上梗死灶体积与CCD的发生之间没有相关性[15-16]。本研究结果证实CCD阳性组幕上梗死灶体积与阴性组梗死灶体积无明显差异,但当病灶累及CPC纤维功能通路时,即使梗死灶的体积很小也会发生CCD现象,较大的梗死病灶会增加累及功能通路的概率,继而增加CCD现象的发生几率[12]。关于幕上梗死灶位置对CCD的影响,黄泽春等[17]在研究运用ASL诊断CCD的价值时发现,CCD的产生与幕上脑组织病变发生部位呈明显相关。Lin等[18]在研究幕上脑胶质瘤治疗后CCD现象时发现,累及放射冠、基底节、岛叶的幕上病变与CCD的发生有显著的相关性。Sin等人[19]也在研究脑出血后CCD的危险因素时发现基底节区脑出血CCD的发生率远高于非基底节区,从而得出病变部位是CCD的易感因素之一的结论。但亦有学者在研究ASL成像对CCD的诊断价值时,发现CCD发生在位置分布上差异无统计学意义[20]。本组57例CCD阳性患者中,幕上大脑中动脉供血区梗死发生CCD现象最高,约为62.86%,这与文献报道的结论相符[18-19]。位置影响CCD的发生主要基于CPC通路的解剖学基础。CPC通路纤维束起始于大脑皮质(额叶、顶叶皮质),经内囊、同侧脑桥投射至对侧小脑半球。当幕上脑组织出现病变或损伤时,会导致CPC通路损伤,最终使得对侧小脑半球灌注减少而出现CCD现象[11,21]。本研究首次采用按脑组织供血区对CCD的发生位置进行了分类,发现不同位置CCD的发生率差异无统计学意义。这可能是与CPC通路纤维束分布有关,例如,CPC通路纤维束经基底节区内囊下行,但CPC通路的纤维束并不平均分布于基底节区,因此,基底节区梗死灶可引起CCD,也可不引起CCD现象;也可能是因为幕上梗死灶位置、体积并非CCD发生的独立影响因素,二者共同作用于CCD的产生。由于本次研究总病例数较少,部分供血区病例过少,对于位置与CCD发生之间的关系尚不能完全确定,仍需要更大样本和更多的数据来进一步探究。
本研究尚存在一定的局限性。首先,本研究对病例按供血区位置进行分类后,部分位置病例较少,尚不能明确幕上梗死灶位置对CCD发生的具体影响;最后,选择的病例多为中老年患者,不能排除部分基础血管疾病对脑血流量的影响。
综上所述,急性脑梗死后对侧小脑半球的CBF下降,可导致CCD现象的发生,大脑中动脉供血区的急性脑梗死后患者最易出现CCD现象;本研究的数据暂不支持梗死灶体积、位置与CCD发生之间存在相关性,关于CCD发生的影响因素尚需要大量数据来证实发现。
