神经内科重症患者多重耐药菌感染危险因素分析
2021-03-25蔡媛媛
南 鹤,蔡媛媛,黄 丹
(吉林大学中日联谊医院,吉林 长春130033)
研究发现,神经内科病区、医院的重症监护病房(ICU)以及神经外科病区等,病原菌耐药率相较于医院病原菌的整体耐药水平要高出许多,与此同时,其高耐药性与多重耐药性(MDROs)等特征也较为明显,在医院多重耐药菌检出率科室中位居前列[1]。在治疗过程中侵入性操作增加了医院多重耐药菌感染的风险[2]。多重耐药菌的流行增加了不良临床结果的发生率,延长了住院时间,提高了医疗成本。因此,降低神经内科重症住院患者多重耐药菌感染的发生率,提高患者的生活质量,已成为临床医护人员重点关注的问题[3]。本研究对吉林大学中日联谊医院2017年1月至2019年12月收治的神经内科重症患者分析MDROs感染的相关危险因素,现报道如下。
1 资料与方法
1.1 一般对象
以2017年1月-2019年12月吉林大学中日联谊医院神经内科重症监护室收治的952例患者为研究对象。多重耐药菌感染的判断标准:按照2011年卫生部颁布的《多重耐药菌医院感染预防与控制技术指南(试行)定义建议(草案)》。纳入标准:(1)首次入院且非感染导致入院治疗[4];(2)年龄在18岁(含)以上;(3)病情符合神经内科重症监护室的收治条件,住院时间在24小时以上。排除标准:出现感染的情况,但未送微生物培养。952例住院患者中,男性患者533例(占55.99%),女性患者419例(占44.01%),年龄25-88岁,平均(52.55±4.89)岁。
1.2 方法
采用回顾性研究方法,收集入住神经内科重症监护室患者的相关资料,其内容主要涵盖了以下几个方面:(1)基本情况:年龄、性别、住院时间。(2)基础疾病:是否伴随有糖尿病、高血压等疾病。(3)侵入性操作:留置导尿管时间、静脉置管时间、留置胃管时间、机械通气时间。(4)抗生素的使用情况:抗生素种类以及使用时间。采用Logistic回归计算非感染患者和多重耐药菌感染患者的一般资料的差异,分析MDROs感染患者的相关影响因素。
采用SPSS24.0软件进行数据分析。例数或百分比的形式来表示计数资料,检验方式选取χ2检验;其中,单因素分析范畴主要涉及到性别、年龄以及是否有侵入性操作等资料,P<0.05即代表存在统计学意义差异。
2 结果
2.1 患者一般资料
本研究纳入的952例住院患者中共检出多重耐药菌感染69例,男42例,女27例,年龄26-85岁,平均(55.33±13.78)岁;未发生多重耐药菌感染883例,男491例,女392例,年龄25-88岁,平均(55.09±14.35)岁。两组年龄和性别比较无统计学差异(P>0.05)。
2.2 69例多重耐药菌感染的菌种情况
在69例感染的重症患者中共分离出多重耐药菌126株,其中54株鲍曼不动杆菌、7株大肠埃希菌、26株金黄色葡萄球菌、30株铜绿假单胞菌、9株肺炎克雷伯菌。多重耐药菌的前三位是鲍曼不动杆菌、铜绿假单胞菌和金黄色葡萄球菌。鲍曼不动杆菌表现出较高耐药率是氨苄西林、青霉素G、磺胺甲噁唑/甲氧苄啶,耐药率比较低药物主要有阿米卡星、庆大霉素、环丙沙星、头孢他啶、亚胺培南、左氧氟沙星;铜绿假单胞菌高耐药率的药物主要有红霉素、四环素、青霉素G、氨苄西林/舒巴坦、氨苄西林,较低耐药率的药物有左氧氟沙星、庆大霉素、环丙沙星、头孢他啶、亚胺培南;金黄色葡萄球菌较高耐药性的药物有氨苄西林/舒巴坦、氨苄西林和青霉素G,而利福平、庆大霉素、左氧氟沙星等药物则耐药率始终保持较低水平。同时,在检测过程之中并未发现有替加环素和万古霉素耐药的菌株存在,见表1。
2.3 神经内科重症患者多重耐药菌感染部位情况
所有患者的感染部位以下呼吸道感染最多见,见表2。
2.4 神经内科重症患者多重耐药菌感染的单因素分析
结果显示,多重耐药菌感染的可能危险因素主要有意识水平、是否有侵入性操作、住院时间>10 d、年龄和是否有基础性疾病等。见表3。

表1 神经内科重症患者主要病原菌的耐药率(%)

表2 神经内科重症患者多重耐药菌感染部位情况(%)
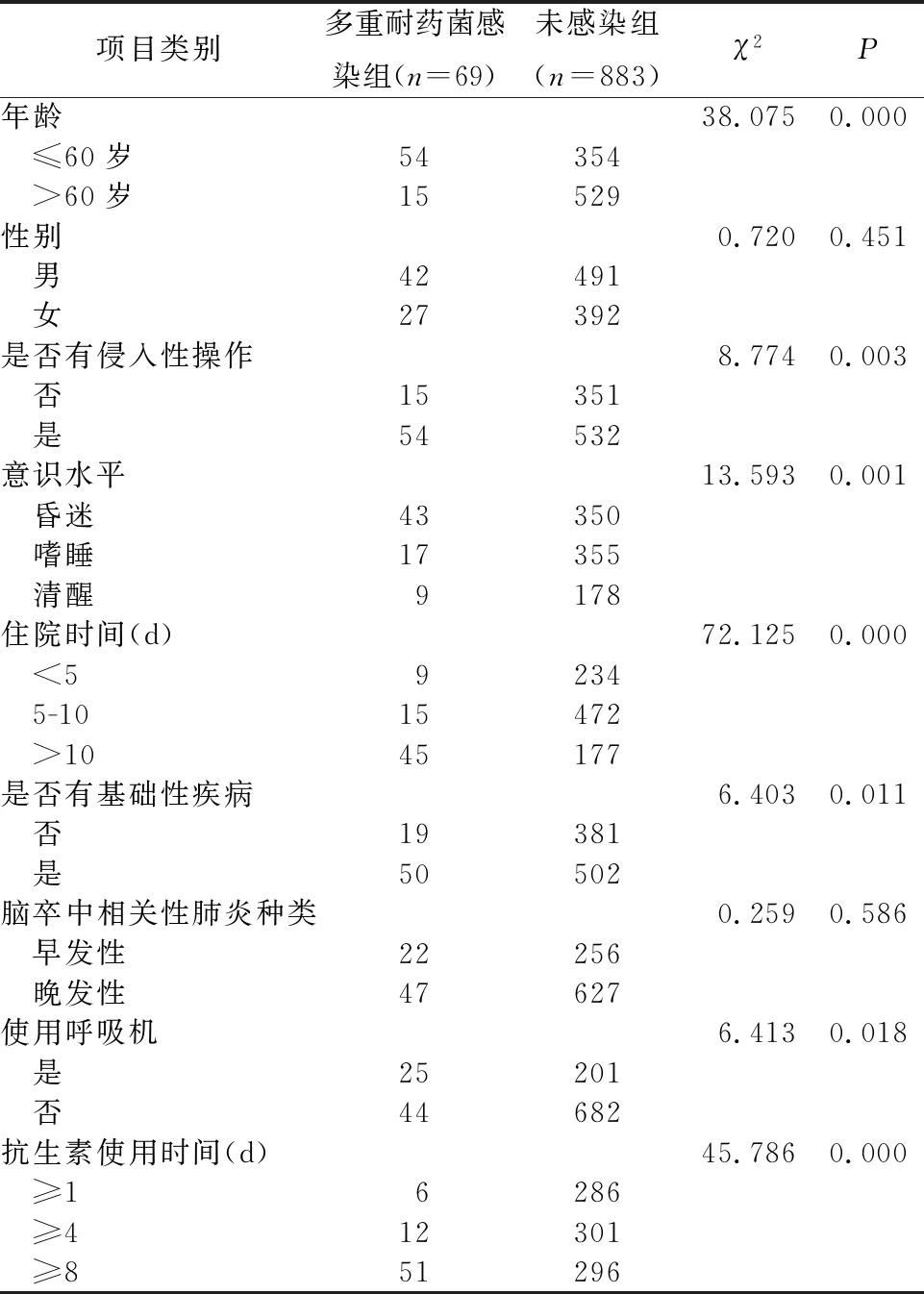
表3 影响神经内科重症患者发生多重耐药菌感染的单因素分析
2.5 神经内科重症患者多重耐药菌感染的多因素Logistic分析
结果显示,神经内科重症患者发生多重耐药菌感染的独立危险因素分别是:意识水平、住院时间、年龄、侵入性操作、抗生素使用时间和是否有基础性疾病等,见表4。
3 讨论
神经内科重症患者的病情控制和康复程度是我国临床医护人员重点关注的问题[4]。神经内科重症患者普遍具有以下特点:高龄、疾病进展快、伴随有复杂病症。患者在患病期间常伴有神经功能障碍、意识障碍,同时抵抗力较低、自身免疫水平下降,治疗期间侵入性诊疗操作较多,因此这一病患群体始终是医院感染,特别是多重耐药菌感染的高危人群[5]。本文通过对952例住院的重症患者分析,多重耐药菌感染的发生率为7.25%,明显高于谢朝云[6]等对神经外科重症患者感染多重耐药菌的结果分析。本研究中69例感染MDROs的重症患者中共分离出多重耐药菌株126株,其中检出较多的前三位多重耐药菌是鲍曼不动杆菌、铜绿假单胞菌和金黄色葡萄球菌,三种病原菌对氨苄西林、青霉素G的耐药率均>60%,对亚胺培南、左氧氟沙星、头孢他啶、利福平等药物较敏感,未检出替加环素和万古霉素耐药的菌株,与王建平等[7]的研究结果一致。本研究也对神经内科多重耐药菌感染部位进行了分析,结果显示主要是集中在呼吸道和泌尿道,与国内外研究结果一致[8-9]。提示在为患者选择抗菌药物时,应根据患者感染部位、病原菌的药敏性及病情严重程度合理选择。
本研究非感染组和多重耐药菌感染组在年龄、住院天数、是否使用呼吸机辅助通气、是否有基础疾病、意识水平、是否有侵入性操作、卒中相关性肺炎的种类、抗生素的使用时间等方面存在显著性差异(P<0.05)。分析原因如下;(1)入住神经内科重症监护室的患者年龄普遍较大,常年卧床,自身免疫力低下,抵抗细菌和病毒入侵的能力减弱,从而增加了多重耐药菌感染的机会。(2)急性脑卒中患者,发病初期多伴有意识障碍,极易发生误吸。有研究表明,脑卒中患者误吸的发生率高达52%[10],脑卒中患者发生卒中相关性肺炎的重要因素之一便是误吸分泌物。脑卒中患者常伴有呼吸中枢功能不全,导致呼吸道中的分泌物难以及时咳出,极易诱发肺部感染。(3)几乎所有神经内科重症住院患者都接受了侵入性操作,如长期留置针、长期深静脉置管、留置胃管、气管插管、气管切开及留置尿管等。这些操作直接损害患者的皮肤和黏膜,扩大了患者与外部病原菌的接触范围,这也增加了MDROs感染的发生率。(4)神经内科重症住院患者,一般都伴随有糖尿病、高血压等基础疾病,其机体代谢功能已经紊乱。特别是糖尿病患者,伴随着体内血糖的升高,血浆胶体渗透压亦会升高。较高的血浆胶体渗透压利于细菌的生长和繁殖,MDROs感染率会随之升高[11]。(5)抗生素的长期使用、抗生素种类的频繁更换使得患者机体的耐药性出现升高,导致细菌多重耐药性出现[12]。
总之,神经内科重症患者MDROs感染形势严峻,应引起高度重视。加强手卫生、减少交叉感染,缩短患者不必要的住院时间,针对抗生素的使用要坚持个体化合理使用的原则,同时确保患者在住院期间尽量减少侵入性操作,减少不必要的机械通气,病情允许时尽可能使用无创通气等是减少MDROs感染的重要措施。
