经皮脊柱内镜联合富血小板血浆注射治疗青壮年腰椎间盘突出症
2021-02-27卢正操付本升
卢正操,蒋 强,付本升,杜 薇,刘 倩,丁 宇
经皮脊柱内镜下突出间盘摘除、椎管内减压术治疗腰椎间盘突出症(Lumbar Disc Herniation,LDH)安全、有效、创伤小、恢复快。目前已成为治疗单纯性LDH的首选手术方法[1]。LDH的发病机制多为纤维环破裂致纤维环局部膨隆或髓核溢出,压迫或刺激神经根[2]。经皮脊柱内镜下突出间盘摘除、椎管内减压术可有效松解神经根及硬膜囊,但对破裂的纤维环无修复作用[3]。富血小板血浆(Platelet Rich Plasma,PRP)富含多种血液源性生长因子及细胞因子,可刺激并激活细胞增殖与分化相关信号通路,促进组织修复、重建[4]。将内镜下减压与PRP纤维环裂痕内注射相结合,既可在微小副损伤情况下完成神经减压,又可促进组织修复[5]。回顾性分析解放军总医院第六医学中心中医医学部骨伤科2018年10月-2019年2月经皮脊柱内镜下减压联合PRP注射治疗LDH病例30例与同时期单纯内镜下减压病例30例患者进行临床对比,旨在观察经皮脊柱内镜联合PRP注射治疗青壮年LDH的临床疗效与PRP对纤维环的修复作用,总结如下。
1 资料与方法
1.1 一般资料 按纳入与排除标准筛选病例,选取2018年10月-2019年2月经皮脊柱内镜下减压结合PRP注射治疗LDH的病例30例,列为观察组;再选取同时期应用经皮脊柱内镜下减压治疗LDH的病例30例,列为对照组。入组病例共60例,年龄17~45岁;男性38例,女性22例;L3-4节段8例,L4-5节段37例,L5-S1节段15例。术前对责任节段进行椎间盘退变Pfirrmann分级,观察组:PfirrmannⅡ级2例,PfirrmannⅢ级17例,PfirrmannⅣ级11例;对照组:PfirrmannⅡ级3例,PfirrmannⅢ级18例,PfirrmannⅣ级9例。纳入标准:①青壮年患者,年龄45周岁以下;②单节段椎间盘突出,症状、体征与影像学检查相符;③符合医学伦理学要求;④经3个月保守治疗无效。排除标准:①腰椎结核、感染及肿瘤;②年龄大于45岁;③突出伴有钙化及骨性压迫;④伴有滑脱、腰椎不稳及腰椎管狭窄;⑤伴有其他慢性基础疾病;⑥既往有腰椎手术史。
1.2 手术方法
1.2.1 观察组 经皮椎间孔入路脊柱内镜下突出间盘髓核摘除术(Percutaneous Transforaminal Endoscopy Discectomy,PTED)+PRP注射:手术取俯卧位,垫空腹部,调整手术床,消除腰椎生理前向曲度。G形臂X线透视确定手术节段及侧别。穿刺点距离中线8~15 cm,与水平线呈5°~10°夹角,具体依手术节段及患者体型由术者掌握。采用0.5%利多卡因麻醉皮肤及筋膜层。穿刺针穿刺,正侧位透视证实针尖落点位于椎间孔外口。抽出针芯,注入0.25%利多卡因3~4 mL后置入导丝,做约0.7 cm皮肤切口,用铅笔形软组织扩张管扩张软组织,而后置入工作套管。再次透视证实工作套管尖端位于手术节段及手术侧椎间孔外口。置入内镜,手术完全在内镜直视并在持续盐水(每3 000 mL生理盐水中加入庆大霉素16万单位)灌注下进行。清理镜下视野,暴露清楚镜下各组织结构。重点显露上关节腹外侧面,观察其对椎管内遮挡程度,酌情使用镜外可视环锯行上关节突成形。成形后,推进工作套管,清理术野,显露纤维环。使用各种镜下髓核钳及抓钳,摘除突出物并松解神经。同时于患者肘正中静脉抽取40 mL静脉血,离心后提取PRP 4 mL,制成凝胶(广州市诚熙贸易有限公司生产,规格型号:CC-540)(图1)。见神经根及硬膜回落并出现自主搏动后,探查纤维环裂痕。镜下彻底止血,至术区无任何出血点,冲洗液完全澄清透明。使用可吸收止血海绵填入纤维环裂痕,关闭冲洗液通路,最大限度吸出工作通道内残留冲洗液。将术中制备的PRP凝胶注入纤维环裂痕内(图2),本研究采用二次离心法提取(第一次:100 g,10 min;第二次400 g,10 min),血小板浓度可达(500~600)×109/L,是正常血浆血小板浓度的2~3倍。撤出内镜及工作套管。手术结束,切口缝合1针,无菌辅料包扎。
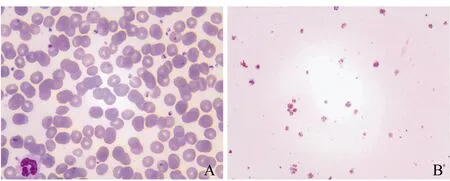
图1 全血涂片与PRP涂片高倍镜下图像(×400)A.全血涂片显微镜下图像(取术中患者血液标本进行涂片);B.PRP涂片显微镜下图像
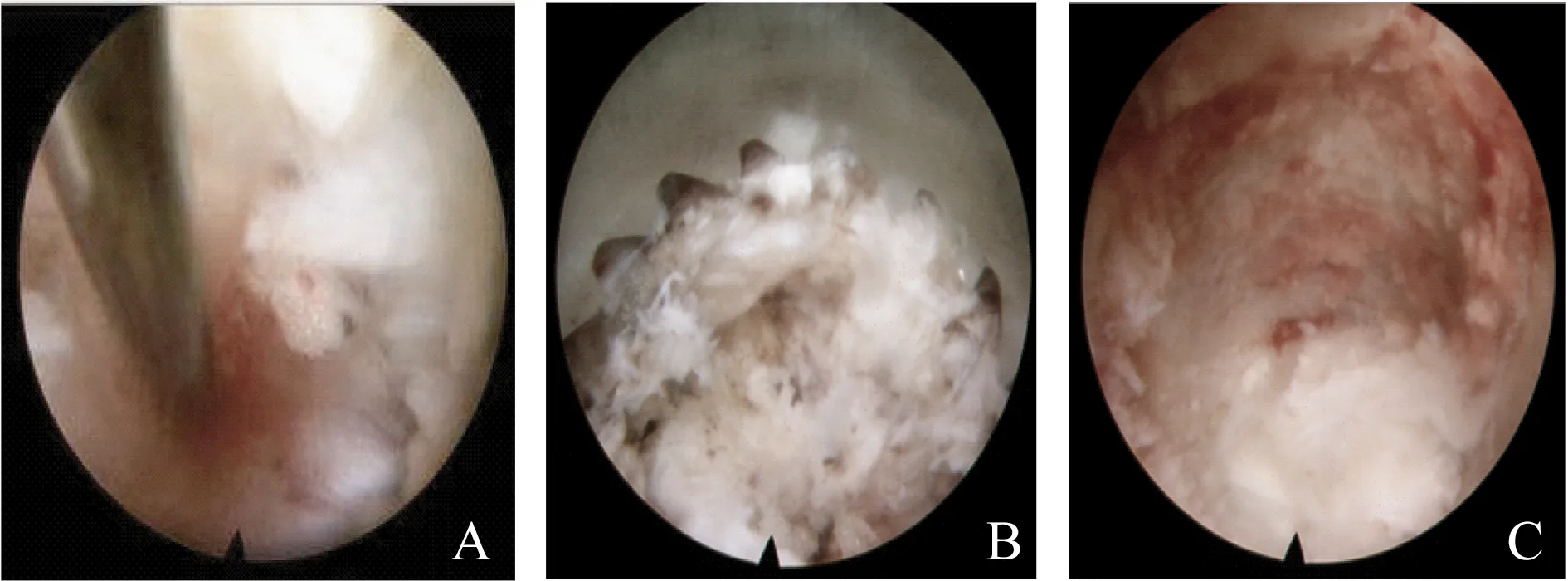
图2 内镜下操作图像A.内镜监视下将PRP凝胶注入纤维环裂痕内;B.内镜可视下应用镜外环锯行上关节突成形;C.环锯成形后形成进入椎管的通道,可见成形过程中未对纤维环形成医源性破坏
1.2.2 对照组 单纯采用PTED治疗,两组手术方法相同,且均由同一组术者完成。对照组完成神经松解,见神经根及硬膜囊回落并出现自主搏动后,止血。手术结束,切口缝合1针,无菌辅料包扎。
1.2.3 术后处理及随访 术后常规给予激素、脱水剂2 d,以及对症等治疗。卧床24 h后,可在腰围保护下离床活动,并持续佩戴腰围6周。所有患者于术前、术后即刻、术后3个月及半年进行术前视觉模拟评分(Visual Analogy Score,VAS)、日本骨科协会评估治疗分数(Japanese Orthopaedic Association Scores,JOA)及Oswestry残障指数(Oswestry Disability Index Questionnaire,ODI)评分。术后第2~7天行VAS评分。术后3个月及半年行腰椎MRI检查,观察纤维环破裂处是否恢复连续性。末次随访采用MacNad功能评分判断疗效。

2 结果
观察组与对照组患者在局部麻醉下顺利完成手术,对照组1例患者于术后6周左右复发,再行内镜手术治疗后未再复发。术后随访半年,两组疗效均满意。两组术后各时间点与术前VAS、JOA评分和ODI分值比较,差异均有统计学意义(P<0.05);两组间各时间点VAS、JOA及ODI分值比较,差异均无统计学意义(P>0.05,表1)。两组间术后2~7 d VAS评分,其中3~6 d观察组VAS评分优于对照组,差异具有统计学意义(P<0.05,表2)。
表1 两组患者术前、术后VAS、JOA、ODI(%)比较
表2 术后2~7 d VAS评分比较
按照MacNab评价标准,末次随访时观察组优良率96.7%,对照组优良率93.3%。术后3个月复查MRI观察纤维环恢复连续性病例数,观察组:PfirrmannⅡ级2例,PfirrmannⅢ级14例,PfirrmannⅣ级2例;对照组:PfirrmannⅡ级3例,PfirrmannⅢ级6例,PfirrmannⅣ级1例。观察组共18例患者纤维环恢复连续性,优于对照组10例。半年后复查,观察组:PfirrmannⅡ级2例,PfirrmannⅢ级17例,PfirrmannⅣ级9例;对照组:PfirrmannⅡ级3例,PfirrmannⅢ级18例,PfirrmannⅣ级6例。总数分别为28例与27例,无明显差异,图3。
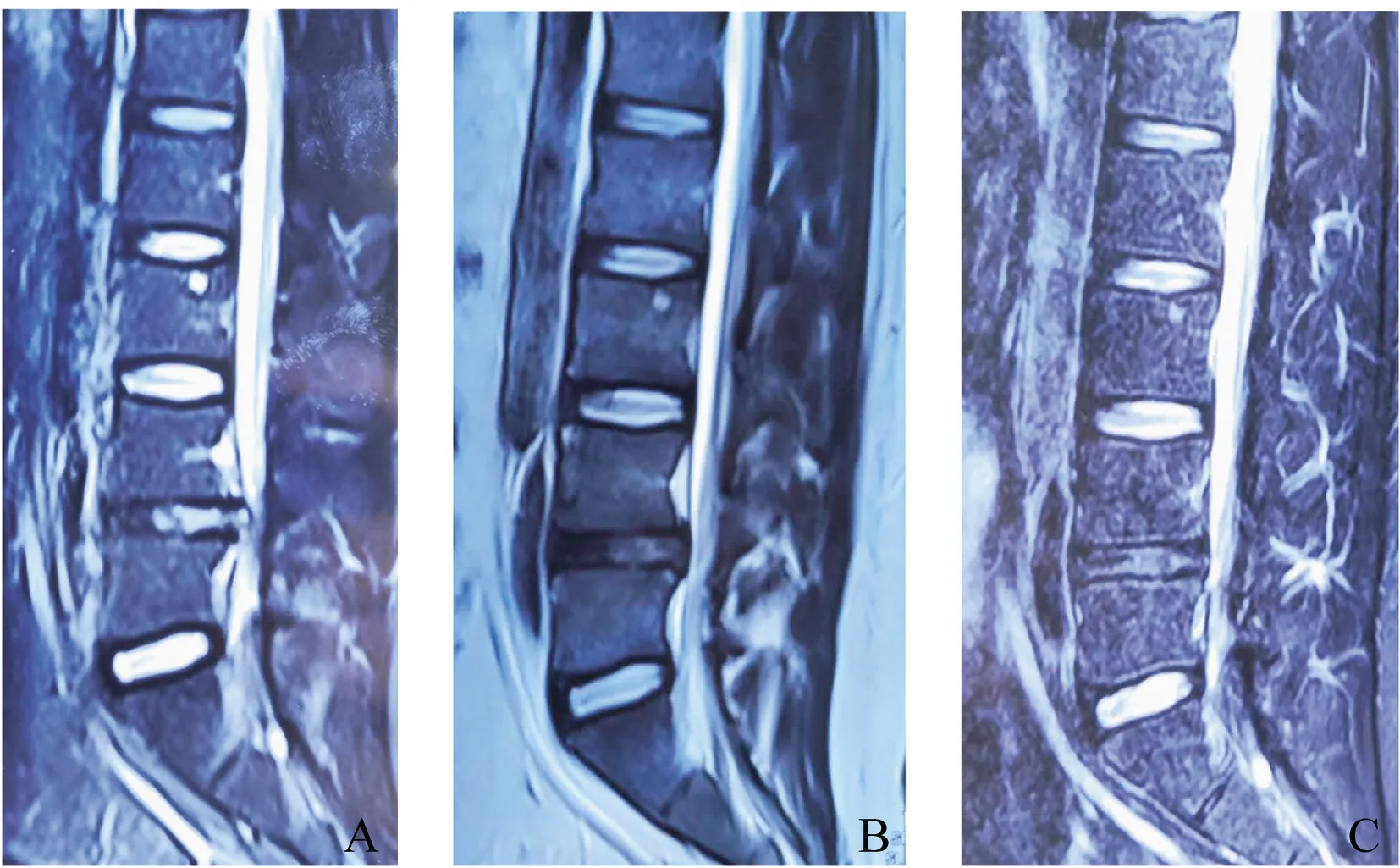
图3 术前与术后MRI影像对比A.髓核取出后,可见L4-5纤维环后方破裂口,纤维环不连续,且破裂口周围纤维环瓣仍突向椎管内;B.3个月后,观察组患者,可见L4-5纤维环后方形态恢复,纤维环瓣复位,恢复连续性;C.3个月后,对照组患者,可见L4-5纤维环后方形态恢复,但仍未完全恢复连续性
3 讨论
自1997年,美国Anthony Yeung教授首次将同轴内镜应用于LDH的治疗,即YESS技术[6]。到2002年,德国Thomas HoogLand教授在YESS技术基础上创新并发展出了Thessys技术[7],使脊柱内镜技术逐渐成熟,并得到业内广泛认可[8]。经过国内外脊柱微创外科医师的不断努力,针对患者年龄,突出物的大小、位置、节段,设计出多种内镜技术,如椎间孔内口减压技术、双管套叠技术等[9],实现了开放手术内镜化。目前,应用脊柱内镜技术治疗LDH的临床疗效已与经典的椎板开窗突出间盘髓核摘除术无明显差异[10]。但因其具有损伤小、恢复快的优点,脊柱内镜技术治疗已逐渐成为LDH的标准术式。但内镜技术以及开放手术、融合内固定技术,对LDH的治疗仅限于减压或减压后结构重建,均无促进纤维环修复作用[11]。
20世纪90年代,部分学者发现富含血小板的血浆可促进创面愈合[12],应用血液中不同成分沉降率不同的原理,通过梯度离心,提取出富含高浓度血小板的血浆,即PRP。血小板中的α颗粒,富含多种生长因子,如表皮生长因子、血小板衍生生长因子、血管内皮生长因子、转化生长因子-β及胰岛素样生长因子等。其所富含的细胞因子,是其修复椎间盘纤维环基础[13]。
椎间盘由外周的纤维环与内部的髓核构成,椎间盘在成人中无血液供应,仅纤维环表面有少量血管[18]。营养供应主要来自于周围组织的淋巴液及组织液的交换。椎间盘为乏血组织,因此椎间盘纤维环的自我修复能力差,髓核溢出后无再生能力[14]。体外动物实验研究证实PRP通过释放α颗粒中的多种细胞因子,如血管内皮生长因子、转化生长因子-β及胰岛素样生长因子等,可有效抑制炎性介质、促降解酶等介导的炎症反应,从而抑制椎间盘进一步退变;并且具有促进血管形成,促进内层纤维环软骨细胞增殖等作用,对纤维环修复及髓核再生具有促进作用[15]。临床应用方面,通过PRP盘内注射治疗下腰痛,注射后进行1年以上临床随访,受试验者症状改善,证实PRP无其他不良反应及严重不良反应,安全有效。
纤维环完整的修复可使椎间盘的力学性能恢复,并促进脊柱应力平衡的恢复。MRI检查是目前观察椎间盘及纤维环形态的无创手段[16]。所以本研究选取纤维环破裂处是否恢复连续性作为观察指标,但没有选用椎间盘内信号强度为观察指标,因此,可排除因不同MRI仪器及不同影像操作技师所摄出MRI影像色阶差异的干扰,以及手术的医源性干预对椎间盘信号改变的干扰[17]。本研究中,手术过程中采用可视化上关节突成形,避免了盲视成形过程中对纤维环造成的医源性破坏。术后3个月,治疗组与对照组在纤维环恢复形态完整性方面对比,观察组明显优于对照组,可以证实PRP对椎间盘纤维环修复具有一定促进作用,但最佳血小板浓度尚需进一步研究。结果显示术前椎间盘退变分级为PfirrmannⅡ、Ⅳ级的患者中两组在修复速率上无明显差异,PfirrmannⅢ级的患者中两组修复速率差异较大,PRP对纤维环修复的促进作用最为明显。本研究考虑可能原因为,PfirrmannⅡ患者的椎间盘中,细胞活性比率在90%以上[18],故其椎间盘自我修复能力较强[19],其自然修复进程在3个月内即可完成,至3个月复查MRI时,两组均已修复。如计划进一步观察PRP在PfirrmannⅡ患者椎间盘纤维环修复过程中是否有促进作用,应在3个月内增加复查MRI频率。PfirrmannⅣ患者的椎间盘中,细胞活性比率在70%左右,自我修复能力较差,应用PRP,对其修复进程几乎无促进作用。或本研究中的提取方法、治疗浓度以及注射方式存在一定改进空间,本研究中提取的PRP不能针对PfirrmannⅣ患者的椎间盘发挥促修复作用。PfirrmannⅢ患者的椎间盘中,细胞活性比率在80%以上,其具有一定的修复能力,应用PRP后对其修复的促进作用最为明显。对照组虽有1例患者在术后6周时复发,但复发原因复杂,包括术中因素、年龄因素、术后功能锻炼因素等,故不能证明注射PRP对预防LDH术后复发有显著作用。
PRP通过多种生长因子的作用,可以促进神经营养因子合成,提高施旺细胞浓度,从而促进外周神经修复。另外还可通过生长因子间的综合作用,促进术区毛细血管生长,增强血运,促进术区软组织修复,减轻炎症反应和瘢痕形成[20]。对比两组患者术后1周内的疼痛程度转归趋势,术后3~6 d,观察组疼痛程度明显优于对照组。术后3~6 d,术区炎症反应达到最高峰,此期间内多数患者会出现一过性疼痛加重。治疗组患者因在术中行PRP纤维环裂痕内注射,不可避免会有部分PRP外逸至周围组织内和神经根周围,从而抑制了炎症反应并减轻神经源性疼痛。另外,在患者出院后的电话随访中,术后一个月内,观察组患者综合舒适度优于对照组,考虑亦与此机制有关。
PRP促进组织修复的机制目前虽未完全探明,对各组织的最佳修复浓度也尚未完全明确。但其对促进椎间盘退变PfirrmannⅢ患者的纤维环修复作用以及术后短期内减轻疼痛作用在本研究中得到肯定,并且理论上有助于减少LDH术后再突出几率,所以在特定患者群中有一定推广价值。本临床研究病例数尚少,随访周期短,相关基础研究不足,PRP对纤维环修复的最佳浓度、诱导激活方式以及后续是否需要多次注射仍需进一步研究。
