穴位埋线疗法治疗腹型肥胖伴轻度认知功能障碍的临床研究
2021-01-21王玉琳刘金盛杨添淞刘佳秦鸿宇李俊辰
王玉琳, 刘金盛, 杨添淞, 刘佳, 秦鸿宇, 李俊辰
(1.黑龙江中医药大学附属第二医院,黑龙江哈尔滨 150001;2.黑龙江中医药大学,黑龙江哈尔滨 150040;3.黑龙江中医药大学附属第一医院,黑龙江哈尔滨 150040)
腹型肥胖是一种与遗传、代谢及行为因素等相关的疾病,表现为脂肪组织堆积于腹部或内脏器官,患者常呈腰粗臀窄的体态,故又称为中心性肥胖或内脏型肥胖。与整体肥胖相比,腹型肥胖对人体的危害更大,它是诊断代谢综合征的必备要素,亦可导致糖、脂代谢异常及胰岛素抵抗,增加“三高”,心脑血管疾病、癌症等疾病的发病风险[1-2]。有研究[3-4]显示,腹型肥胖与认知功能障碍及痴呆的发生密切相关,是认知功能减退及痴呆的危险要素。目前的医疗手段并不能阻止痴呆病程的进展,患者预后较差,因此,对痴呆危险因素的筛查尤为重要。轻度认知功能障碍(mild cognitive impairment,MCI)是介于正常衰老和痴呆之间的认知功能缺损状态,是老年痴呆的前驱阶段,所以,早期及时的筛查与干预是控制痴呆蔓延的关键。本研究采用穴位埋线疗法治疗腹型肥胖伴轻度认知功能障碍,取得显著疗效,现将研究结果报道如下。
1 对象与方法
1.1 研究对象及分组
选取2018 年3 月至2019 年9 月黑龙江中医药大学附属第二医院针灸科收治的64 例腹型肥胖伴轻度认知功能障碍患者为研究对象。按随机数表将患者随机分为埋线组和针刺组,每组各32例。本研究获医院伦理委员会审议通过。
1.2 诊断标准
西医诊断标准参照《中国成人超重和肥胖症预防与控制指南》[5]中有关腹型肥胖的诊断标准拟定。男性腰围≥85 cm,女性腰围≥80 cm。轻度认知功能障碍的诊断标准参照Petersen 等[6]提出的国际公认的诊断标准拟定。患者记忆力减退症状持续在3个月以上,客观检查存在轻度认知功能损害的证据,一般日常生活能力基本正常。
1.3 纳入标准
①符合上述诊断标准;②年龄在40~75 岁之间;③记忆力下降持续在3个月以上;④蒙特利尔认知评定量表(MoCA)评分<26 分,简易智力状态检查量表(MMSE)评分在17~24 分之间,未达到痴呆的诊断标准;⑤自愿参加本研究并签署知情同意书的患者。
1.4 排除标准
①因某些疾病导致的继发性肥胖或正采用药物、手术等方法进行减肥的患者;②先天性智力障碍的患者;③近期使用过改善认知功能相关药物的患者;④有精神意识障碍、视力听力障碍、严重失语等不能配合检查的患者;⑤有血液系统疾病、严重的心脑血管疾病及肝肾功能障碍的患者;⑥晕针或针刺不能耐受的患者;⑦对蛋白过敏的患者;⑧不能按规定疗程治疗,依从性差的患者。
1.5 剔除标准
①不符合纳入标准而误入者;②研究资料不齐全而影响疗效判定者;③未按研究方案要求服药者;④出现严重的不良反应或并发症者;⑤研究过程中突发其他疾病,影响继续治疗者。
1.6 治疗方法
1.6.1 针刺组
给予针刺治疗。取穴:神庭、百会、风池(双侧)、中脘、天枢(双侧)、带脉(双侧)、气海、关元、足三里(双侧)、阴陵泉(双侧)、丰隆(双侧)、三阴交(双侧)。操作方法:患者取仰卧位,用75%乙醇给穴位局部消毒后,取华佗牌一次性无菌针灸针(苏州医疗用品厂有限公司,规格:0.30 mm × 50 mm),快速进针,百会、神庭采用平刺法,其他穴位采用直刺法。根据患者皮下脂肪的厚度调整针刺深度,采用平补平泻,得气后留针30 min。每天治疗1 次,每周治疗5 次,共治疗8周。
1.6.2 埋线组
给予穴位埋线治疗。取穴:同针刺组。操作方法:患者取仰卧位,用碘伏给穴位局部消毒后,取可吸收4-0 胶原蛋白线(山东博达医疗用品股份有限公司产品),放入7号一次性埋线针(镇江高冠医疗器械有限公司产品)的前端,操作者左手固定患者进针处局部皮肤,右手快速将针刺入所需要的深度,得气后,推针芯的同时退针管,出针后立即用消毒干棉球按压针孔至不出血为止。注意胶原蛋白线不得露出皮肤之外,每周治疗1 次,共治疗8周。
1.6.3 常规处理
2 组患者均给予健康宣教,包括低盐低脂饮食、戒烟限酒、作息时间规律、进行适当的有氧运动等。
1.7 观察指标
1.7.1 腹型肥胖测量指标
分别于治疗前后由同一位医师测量2组患者的腰围(WC)、臀围(HC)、体质量(BW),并计算出腰臀比(WHR)、腰围身高比(WHtR)、及体质量指数(BMI)的数值。测量WC 时,患者取站立位,两脚分开与肩同宽,将卷尺环绕腹部,与脐相平,于呼气末进行测量。测量HC 时,将卷尺环绕臀部,置于臀围最突出点处进行测量。测量BW 时,每次测量用同一体质量秤,尽量选择在相同时间段(清晨起床排便后或早餐前)以及相似条件下(身着轻便内衣)进行。WHR = WC/HC;WHtR = WC/身高;BMI=BW/身高(2kg/m2)。
1.7.2 神经心理学测评量表
(1)简易智力状况检查量表(Mini-mental State Examination,MMSE):观察2 组患者治疗前后MMSE 评分的变化情况。MMSE 是国内外应用最广泛的认知筛查量表,包括记忆力与语言能力、计算理解能力、图形描绘等内容,满分为30 分,用于评定患者的认知功能。该量表评分的得分越低,提示认知功能越差[7]。(2)蒙特利尔认知评估量表(Montreal Cognitive Assessment Scale,MoCA):观察2 组患者治疗前后MoCA 评分的变化情况。MoCA 是认知障碍筛查特异性较高的量表,包括了注意与集中、执行功能、记忆、语言、视结构技能、抽象思维、计算和定向力等8 个认知领域的11 个检查项目,满分为30 分,用于评定认知功能障碍的程度。该量表评分的分值越低,提示认知功能障碍越严重[8]。
1.7.3 生化指标
2 组患者治疗前后均空腹抽血,检测治疗前后总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白(HDL-L)、低密度脂蛋白(LDL-L)、空腹血糖(FPG)、空腹胰岛素(FINS)等指标的变化情况。
1.8 疗效判定标准
参照《单纯性肥胖病的诊断及疗效评定标准》[9]拟定。显效:腰围减少>8 cm,MoCA 评分提高>5分;有效:腰围减少3 ~8 cm,MoCA评分提高3~5 分;无效:腰围减少<3 cm,MoCA 评分提高≤2 分。总有效率=(显效例数+ 有效例数)/总例数×100%。
1.9 统计方法
采用SPSS 21.0统计软件进行数据的统计分析。计量资料采用均数±标准差(±s)表示,组内比较先做正态性检验,若符合正态分布,采用t 检验;若不符合正态分布,则用非参数检验;组间比较采用独立样本t 检验;计数资料采用率或构成比表示,组间比较采用卡方检验;等级资料组间比较采用秩和检验。以P<0.05 表示差异有统计学意义。
2 结果
2.1 2组患者基线资料比较
表1结果显示:2组患者的性别、年龄、病程、文化程度等一般情况比较,差异均无统计学意义(P>0.05),表明2 组患者的基线特征基本一致,具有可比性。
表1 2组腹型肥胖伴轻度认知功能障碍患者基线资料比较Table 1 Comparison of baseline data in patients with abdominal obesity complicated with mild cognitive impairment of the two groups (±s)

表1 2组腹型肥胖伴轻度认知功能障碍患者基线资料比较Table 1 Comparison of baseline data in patients with abdominal obesity complicated with mild cognitive impairment of the two groups (±s)
组别埋线组针刺组例数(例)32 32性别(例)男15 13女文化程度(例)小学17 19 4 3初中10 8高中及以上18 21年龄(岁)60.52±6.05 59.35±6.17病程(个月)6.25±3.12 6.74±2.95
2.2 2组患者临床疗效比较
表2 结果显示:埋线组总有效率为81.2%(26/32),针刺组为75.0%(24/32)。埋线组疗效与针刺组相当,差异无统计学意义(P>0.05)。

表2 2组腹型肥胖伴轻度认知功能障碍患者临床疗效比较Table 2 Comparison of clinical curative effect in patients with abdominal obesity complicated with mild cognitive impairment of the two groups [例(%)]
2.3 2组患者治疗前后BW、BMI、WC、HC、WHR与WHtR比较
表3 结果显示:治疗前,2 组患者BW、BMI、WC、HC、WHR 与WHtR 比较,差异无统计学意义(P>0.05)。治疗后,2组患者的BW、BMI、WC、HC、WHR 与WHtR 均明显改善,与同组治疗前比较,差异有统计学意义(P<0.05 或P<0.01),埋线组在改善BW、BMI、WC、HC、WHR 与WHtR方面均稍优于针刺组,但差异无统计学意义(P>0.05)。
2.4 2组患者治疗前后MoCA及MMSE量表评分比较
表4结果显示:治疗前,2组患者MoCA及MMSE量表评分比较,差异无统计学意义(P>0.05)。治疗后,2 组患者的MoCA 及MMSE 量表评分均明显改善,与同组治疗前比较,差异有统计学意义(P<0.01),埋线组在改善MoCA 及MMSE 量表评分方面均稍优于针刺组,但差异无统计学意义(P>0.05)。
表3 2组腹型肥胖伴轻度认知功能障碍患者治疗前后BW、BMI、WC、HC、WHR与WHtR比较Table 3 Comparison of BW,BMI,WC,HC,WHR and WHtR in patients with abdominal obesity complicated with mild cognitive impairment of the two groups before and after treatment (±s)

表3 2组腹型肥胖伴轻度认知功能障碍患者治疗前后BW、BMI、WC、HC、WHR与WHtR比较Table 3 Comparison of BW,BMI,WC,HC,WHR and WHtR in patients with abdominal obesity complicated with mild cognitive impairment of the two groups before and after treatment (±s)
①P<0.05,②P<0.01,与同组治疗前比较
组别埋线组针刺组WHtR 0.60±0.05 0.55±0.05②0.61±0.05 0.57±0.05②例数(例)32 32 32 32时间治疗前治疗后治疗前治疗后BW(kg)81.25±9.13 75.89±8.32②80.82±9.59 76.71±8.21②BMI(kg·m-2)29.13±3.61 27.78±3.57②28.92±3.71 27.73±3.62②WC(cm)95.32±8.61 83.52±8.79②94.71±8.32 84.82±8.39②HC(cm)105.46±6.98 98.32±7.02②106.28±6.93 99.11±6.91②WHR 0.92±0.04 0.91±0.05①0.94±0.06 0.93±0.06①
表4 2组腹型肥胖伴轻度认知功能障碍患者治疗前后MoCA及MMSE量表评分比较Table 4 Comparison of MoCA and MMSE scale scores for patients with abdominal obesity complicated with mild cognitive impairment of the two groups before and after treatment(±s,分)

表4 2组腹型肥胖伴轻度认知功能障碍患者治疗前后MoCA及MMSE量表评分比较Table 4 Comparison of MoCA and MMSE scale scores for patients with abdominal obesity complicated with mild cognitive impairment of the two groups before and after treatment(±s,分)
①P<0.01,与同组治疗前比较
组别埋线组针刺组例数(例)32 32 MoCA评分治疗前18.35±1.64 18.72±1.76治疗后26.81±2.14①26.02±1.96①治疗后24.51±1.82①23.82±1.78①MMSE评分治疗前21.76±1.92 21.85±1.84
2.5 2组患者治疗前后TC、TG、LDL-L、HDL-L、FPG、FINS水平比较
表5 结果显示:治疗前,2 组患者TC、TG、LDL-L、HDL-L、FPG、FINS水平比较,差异均无统计学意义(P>0.05)。治疗后,2 组患者的TC、TG、LDL-L、HDL-L、FPG、FINS 水平均明显改善,与同组治疗前比较,差异均有统计学意义(P<0.05 或P<0.01),埋线组在改善TC、TG、LDLL、HDL-L、FPG、FINS 水平方面均稍优于针刺组,但差异无统计学意义(P>0.05)。
表5 2组腹型肥胖伴轻度认知功能障碍患者治疗前后TC、TG、LDL-L、HDL-L、FPG、FINS水平比较Table 5 Comparison of TC,TG,LDL-L,HDL-L,FPG and FINS levels in patients with abdominal obesity complicated with mild cognitive impairment of the two groups before and after treatment (±s)
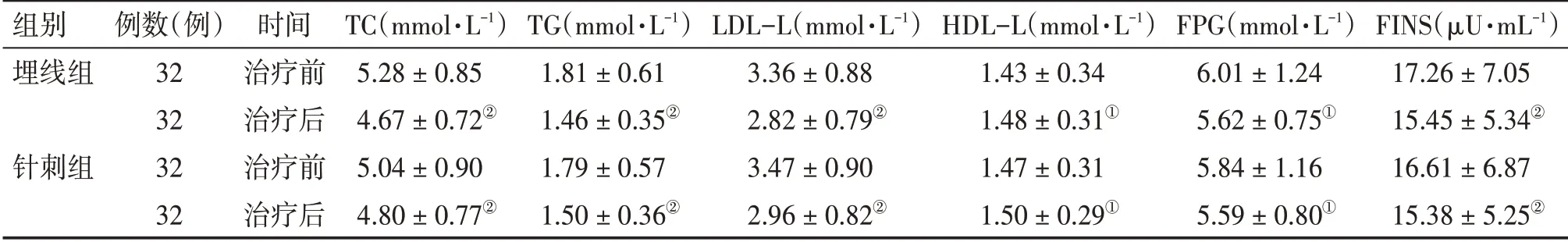
表5 2组腹型肥胖伴轻度认知功能障碍患者治疗前后TC、TG、LDL-L、HDL-L、FPG、FINS水平比较Table 5 Comparison of TC,TG,LDL-L,HDL-L,FPG and FINS levels in patients with abdominal obesity complicated with mild cognitive impairment of the two groups before and after treatment (±s)
①P<0.05,②P<0.01,与同组治疗前比较
组别埋线组针刺组FINS(μU·mL-1)17.26±7.05 15.45±5.34②16.61±6.87 15.38±5.25②例数(例)32 32 32 32时间治疗前治疗后治疗前治疗后TC(mmol·L-1)5.28±0.85 4.67±0.72②5.04±0.90 4.80±0.77②TG(mmol·L-1)1.81±0.61 1.46±0.35②1.79±0.57 1.50±0.36②LDL-L(mmol·L-1)3.36±0.88 2.82±0.79②3.47±0.90 2.96±0.82②HDL-L(mmol·L-1)1.43±0.34 1.48±0.31①1.47±0.31 1.50±0.29①FPG(mmol·L-1)6.01±1.24 5.62±0.75①5.84±1.16 5.59±0.80①
3 讨论
研究[10-11]显示,每3 s 全球就有1 例新发痴呆的患者,至2050 年老年痴呆人数可达1.3 亿。因此,早期的预防及诊治、控制痴呆的危险因素则显得尤为重要。近年来的研究[12-14]发现,腹型肥胖是轻度认知功能障碍及痴呆的独立危险因素。脂肪细胞类似于“内分泌器官”,它能分泌多种脂肪细胞因子及激素,肥胖可导致体内激素及各种因子分泌增多,继而诱发糖、脂代谢异常及胰岛素抵抗。肥胖患者运动减少,新陈代谢速度减慢,脑血流速度下降,影响脑代谢,长久以往认知功能亦会受到影响。
祖国医学中没有“轻度认知障碍”的病名,根据疾病特点,将其归属于“呆病”“健忘”的范畴。有学者[15]认为,呆病病机是髓海不足,神机失用,肥胖与呆病的病性均为本虚标实,因二者存在相同的病机基础(脾虚),病理因素相互影响(痰浊与瘀血),所以,肥胖之人易患呆病。肥胖者胃盛脾虚,失于运化,痰浊壅滞,气血运行受阻,导致气滞血瘀、痰与瘀互结阻于清窍,影响脏腑及气血精髓的功能,进而影响脑窍,最终导致神机失用,呆病发生。针灸对于治疗腹型肥胖及改善认知功能的疗效已经得到了很多学者的肯定。针刺神庭、百会、风池可起到通脑窍、调神的作用,神源于先天之精,靠后天之精滋养,而“脾胃为后天之本”,所以,调神的同时亦调脾胃。足三里是胃经之下合穴,具有调脾胃、补元气之功效;配阴陵泉、丰隆、三阴交,具有消浊、健脾、化痰之功用。中脘、气海、关元为引气归元组穴,有“后天养先天”之寓意;带脉可交通上下,约束诸经;天枢为大肠经之募穴,可助运化滞,调理脾胃。诸穴合用共奏调神通窍、化痰消浊、除膏祛脂之功效。
目前,针对肥胖的主要治疗方式中,药物减肥不良反应较多,对人体伤害大;手术减肥成本花费多,风险高;节食减肥影响日常工作生活,不适合长期应用;而针灸减肥是一种健康的减肥方法,疗效明显,副作用较少,易于被患者接受。本研究采用的穴位埋线疗法是一种新兴的穴位刺激疗法,将传统针灸和现代医疗技术结合,用特殊针具在穴位处埋入可吸收胶原蛋白线,刺激穴位产生持续有效的感应,起到治疗疾病的功用[16]。其作用机制是:埋线针刺入后,造成局部组织的损伤,受损细胞为自身的修复释放大量化学因子,在组织内发生无菌性炎症反应,使局部血管扩张、新陈代谢速度加快等一系列生理变化发生[17]。本研究结果表明,穴位埋线法治疗腹型肥胖伴轻度认知功能障碍疗效显著,在减轻体质量、改善认知功能的同时还可以调节脂代谢异常及胰岛功能。该方法集多效于一体,它既包含了可吸收胶原蛋白线在体内分解吸收过程中所产生的生物化学刺激,还包括了放血疗法、针刺留针、穴位封闭等多重刺激,具有操作方便、疗效显著、创伤小等优点。此外,患者采用穴位埋线治疗,每次间隔时间长,临床中对于不方便每天针刺的患者,可以应用此法辅助治疗,值得临床上推广和应用。但本研究样本量较少,未实现随访及远期疗效评价,在今后的研究中,还需进一步提高完善。
