基于多导睡眠脑电图的快速眼动睡眠行为障碍并发症分析
2021-01-20邱恒峰民福利傅思媚李蒙燕潘小平李泽
邱恒峰 民福利 傅思媚 李蒙燕 潘小平 李泽
(广州市第一人民医院,华南理工大学附属第二医院,广州,510180)
快速眼动睡眠行为障碍(Rapid Eye Movement Sleep Behavior Disorder,RBD)是由Schenck等[1]于1985年作为单独疾病提出的异态睡眠形式之一,患者通常躯体肌张力弛缓缺乏,导致梦境中的思想活动以动作的形式表现出来,并往往导致暴力或伤害的结果[2]。RBD是快速眼动睡眠异态睡眠最常见的形式。迄今为止,所有的病例报告都有明显相似的临床特征。患者主诉通常是伴随着生动惊人梦境的各种剧烈睡眠期运动,这些运动可能会导致患者本人或其床伴反复受伤,包括瘀斑、撕裂伤、骨折等。因其可能导致的严重后果,以及其与神经系统变性病、发作性睡病、脑血管病、线粒体脑肌病等多种疾病的关联而备受关注。本文回顾性分析在我院睡眠中心行多导睡眠脑电图(Polysomnography,PSG)监测的723例患者中经PSG确诊为RBD者,统计分析RBD及其各种并发症的发生率,以期进一步探讨与RBD发生相关的危险因素。
1 资料与方法
1.1 一般资料 选取2015年10月至2018年12月广州市第一人民医院睡眠中心行PSG监测的患者723例作为研究对象,依据ICSD-3中关于RBD的诊断标准,筛选其中经PSG确诊为RBD的患者120例,回顾性分析RBD及其各种并发症的发生率并进行相关分析。
1.2 统计学方法 采用SPSS 17.0进行数据统计分析,计量资料以均数±标准差描述,计数资料以发生率描述,计数资料2组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 RBD患者并发症分布情况 723例患者中有120例经PSG确诊为RBD,约占16.6%,男51例,女69例,年龄分布于17~84岁,平均年龄(58.24±17.15)岁。其中,无并发症者17例,占比约14.2%。其中,合并神经系统变性病者有帕金森病29例、帕金森综合征(未明确分型)7例、多系统萎缩2例、进行性核上性麻痹1例;合并情感障碍者有抑郁障碍17例、焦虑障碍16例、双相障碍3例,其中合并变性病者9例(帕金森病6例、帕金森综合征1例),即合并情感障碍且无变性病者27例,约占22.5%;另有合并紧张性头痛、血管性痴呆、癫痫的患者各3例,各占约2.5%;合并5-HT综合征、缺血缺氧性脑病、慢性肾功能不全、干燥综合征、不宁腿综合征、非器质性失眠症、肺癌、心律失常、甲状腺功能低下、甲状腺功能亢进的患者各1例,各占约0.8%。各主要并发症分布情况。见表1。

表1 RBD患者并发症分布情况
2.2 RBD患者中神经系统变性病的患病情况 本研究中,合并神经系统变性病的39例RBD患者中,合并PLMS者19例(占48.7%);上述120例RBD患者中,存在周期性肢体运动的患者46例,占约38.3%,其中合并神经系统变性病的患者19例,占41.3%;无周期性肢体运动的患者74例,其中合并神经系统变性病的患者20例,占27.0%。见表2。
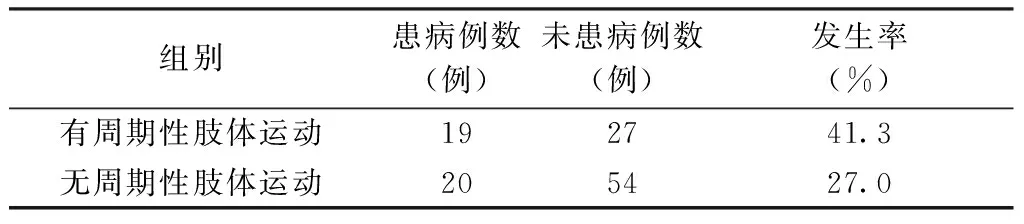
表2 RBD患者中神经系统变性病的患病情况
3 讨论
RBD是以丧失REM睡眠期肌肉弛缓并出现与梦境相关的复杂运动为特征的发作性疾病,发作时常常出现暴力行为并可造成自身及床伴伤害,并破坏睡眠。近60%患者病因未明,但年龄增长是一个明显的发病因素[3]。正常REM睡眠期运动活动被抑制是由脑干的REM睡眠“触发器”来控制的,其中REM-on和REM-off区域互相抑制以调节REM睡眠期及该期睡眠中的肌张力情况,使得正常REM睡眠期肌张力呈迟缓状态,此时除呼吸肌之外的所有骨骼肌均“瘫痪”,因此,正常状态下,无论梦境如何,安静睡眠得以保持。而脑干REM-on和REM-off区域功能异常或结构破坏及与其相关的神经递质和神经通路病变均可导致REM睡眠期肌张力失迟缓,从而出现演绎梦境的RBD。其可分为特发性和继发性两类:特发性RBD是指将其作为无伴随条件的单独症状,有些患者终身仅表现为RBD症状而无任何其他伴随症状出现;继发性RBD据病因又分为药源性、症状性及与神经系统变性疾病相关的RBD 3种。无论特发性RBD还是继发性RBD,其确诊均需借助PSG检查。
3.1 RBD发病于病理机制探讨 基于上述情况,本研究对2015年10月至2018年12月在我院睡眠中心行PSG监测的723例患者进行了回顾性分析,发现约16.6%的患者经PSG确诊为RBD,其中男51例,女69例,年龄分布于17~84岁,平均年龄(58.24±17.15)岁。目前,国内外关于RBD患病情况的流行病学数据较少。英国曾对普通人群中15岁至100岁之间的2 078例男性和2 894例女性进行了电话调查,发现2%的受调查者正在经历睡眠中暴力行为[4];我国香港曾对1 034例70岁及以上的老年人进行访谈,有0.8%的人报告了与睡眠有关的损伤史,估计与睡眠有关的伤害和RBD患病率为0.38%[5];韩国一项关于老年人群中RBD和亚临床RBD的患病率及临床特征的研究中,纳入了60岁以上的老人348人,发现RBD患病率2.01%,亚临床RBD的患病率为4.95%[6];奥地利一项纳入476名60~97岁老年人的研究发现中欧老年人群中可能的RBD患病率为6%~9%[7]。本研究所涉及的研究对象均为临床诊断或疑诊睡眠相关疾病者,RBD发生率相对较高。
本研究所包含的120例RBD患者中神经系统变性病、高血压病、情感障碍、糖尿病、脑梗死、高脂血症、冠心病等多种并发症的发生率均较高,尤以神经系统变性病为首。
多年来,国内外各方研究正逐渐揭示出特发性RBD和继发性RBD与神经系统变性病的关系。
特发性RBD可能是触核蛋白病的一个前驱症状,有研究发现约40%~65%的原发性RBD患者在10年后可能发展为触核蛋白相关的神经系统变性病,如帕金森病、路易体痴呆等[3],也有研究报道这一比例高达82%[8],故其被认为可能是神经系统变性病的早期症状和预警症状。目前尚不清楚原发性RBD在普通人群中的患病率,国内外流行病学数据稀缺。本研究中有17例患者在接受监测时符合特发性RBD的表现,占比约14.2%,其中,男11例,女6例,年龄分布于23~73岁,平均年龄(53.29±16.23)岁,60岁以下患者占比约58.8%,其后病情发展方向尚待进一步随访观察。
与神经系统变性疾病相关的继发性RBD常见于α-突触核蛋白病,如帕金森病、路易体痴呆、多系统萎缩等,RBD常常为其发病的前驱或早期症状及伴随症状,约25%~50%的帕金森病患者[9]、76%的路易体痴呆患者[10]、68.8%~100%的多系统萎缩患者合并RBD[11]。而在与tau-蛋白相关的神经系统变性病中较少见,如阿尔茨海默病、进行性核上性麻痹、皮质基底核变性、额颞叶痴呆等。本研究中,RBD合并神经系统变性病的患者共39例,约占32.5%,其中,帕金森病患者29例,未明确分型的帕金森综合征患者7例,多系统萎缩患者2例,进行性核上性麻痹1例,以帕金森病者为多,占比约74.4%。西班牙一项关于特发性RBD患者神经退行性疾病状态的观察性队列研究也报道了以帕金森病为主的结果[8]。

症状性RBD与神经系统变性病之外的神经系统其他疾病密切相关,可见于与正常REM睡眠期肌张力迟缓相关的脑干相应部位损害(血管性、炎性反应、肿瘤、变性等)、发作性睡病、肌萎缩侧索硬化、多发性硬化、吉兰-巴雷综合征等。本研究中有19例合并脑梗死的RBD患者,占15.8%,其病变部位的分散,额叶、顶叶、颞叶、基底节区、放射冠区、丘脑、脑桥、小脑为多,脑干部位仅1例且为多发脑梗死,梗死部位未显示出共同指向性趋势可能与样本含量较少有关。
而高血压[12]、糖尿病[13]的发生本身受年龄因素影响较大,二者发病率均随年龄的增长而增加,人群患病率随年龄增加而显著增高;近30年来,中国人群的血脂水平逐步升高,血脂异常患病率明显增加,2012年全国调查结果显示中国成人血脂异常总体患病率高达40.40%[14]。本研究中,合并高血压病的患者38例,约占31.7%,除合并神经系统变性病、情感障碍、脑梗死者之外4例,占比约3.3%;而合并糖尿病的患者22例,约占18.3%,除合并神经系统变性病、情感障碍、脑梗死者之外3例,占比2.5%;合并高脂血症的患者(14例,约占11.7%)均同时并发上述神经系统变性病、情感障碍或脑梗死等;合并冠心病的患者10例,约占8.3%,除合并神经系统变性病、情感障碍、脑梗死者之外2例,占比约1.7%。有报道称肾上腺素受体阻滞剂可诱发高血压患者的RBD症状[15],本研究中上述4例患者并未使用此类药物。目前,尚无高血压[16]、糖尿病、冠心病增加RBD发生风险的相关报道,本研究中各相关例数虽少,但患者年龄均较大(分布于72~83岁),考虑年龄相关原因可能性大,但也不能完全排除其与RBD发生风险之间存在关联的可能性,有待进一步研究。
本研究中,合并紧张性头痛、血管性痴呆、癫痫的患者各3例,各占约2.5%;另有合并5-HT综合征、缺血缺氧性脑病、慢性肾功能不全、干燥综合征、不宁腿综合征、非器质性失眠症、肺癌、心律失常、甲状腺功能低下、甲状腺功能亢进的患者各1例,各占约0.8%。其中,合并血管性痴呆、癫痫、5-HT综合征、缺血缺氧性脑病、不宁腿综合征、肺癌、甲状腺功能低下、甲状腺功能亢进的患者均与上述神经系统变性病、情感障碍或脑梗死等同时并发。目前,尚无紧张性头痛、慢性肾功能不全、干燥综合征、非器质性失眠症、心律失常增加RBD发生风险的相关报道,本研究中各相关例数虽少,亦不能完全排除其与RBD发生风险之间存在关联的可能性,有待进一步研究。
3.2 周期性肢体运动与RBD 周期性肢体运动(Periodic Limb Movements,PLM)最初被称为夜间性肌阵挛,主要表现为节律性的足趾伸展和踝关节背屈,可同时伴有膝关节、髋关节屈曲,偶发于上肢。其诊断亦需借助PSG检查,本研究采用美国睡眠医学会(American Academy of Sleep Medicine,AASM)睡眠及其相关事件判读手册关于睡眠中周期性肢体运动(Periodic Limb Movements in Sleep,PLMS)的判读标准。
关于PLMS的记载首先出现于不宁腿综合征(the Restless Legs Syndrome,RLS)的研究报道中,后发现PLMS常出现于多种睡眠障碍的患者中,包括周期性肢体运动障碍、发作性睡病、RBD、失眠、阻塞型睡眠呼吸暂停综合征等,也可见于没有任何睡眠障碍的人群,尤其中老年人[17-18]。患者多巴胺能系统受损和(或)中央抑制的减弱可能是导致其出现的原因。目前,PLMS在多系统萎缩、帕金森病、多发性硬化、多巴反应性肌张力障碍等疾病中的报告率越来越高[18]。本研究发现,合并神经系统变性病的RBD患者中有48.7%(19/39)同时合并PLMS;在上述120例RBD患者中,与无PLMS的患者比较,有PLMS的患者神经系统变性病的发生率更高:前者为41.3%(19/46),后者27.0%(20/74),提示RBD患者合并周期性肢体运动可能提示更高的神经系统变性病发生风险。但2组间比较,差异无统计学意义(P>0.05),拟在后续的研究中扩大样本量或进行分层分析。
RBD患者是一个特殊的群体,有自身伤害和伤害床伴的潜在风险,应该受到患者、家属和临床医生的广泛关注,重视风险防范,减少人身伤害。本研究发现RBD患者中神经系统变性病、高血压病、情感障碍、糖尿病、脑梗死、高脂血症、冠心病等多种并发症的发生率均较高,且RBD患者同时存在周期性肢体运动可能提示更高的神经系统变性病发生风险,也提示临床医生在对此类患者的诊疗过程中可能面临需要同时处理多种并发症的复杂情况。
