瘤型麻风伴II型麻风反应一例
2021-01-08甘言玲周桂芝陈新龙初同胜刘殿昌
甘言玲 周桂芝 陈新龙 初同胜 刘殿昌
1山东第一医科大学附属皮肤病医院(山东省皮肤病医院),山东省皮肤病性病防治研究所,山东济南,250022;2成都中医药大学附属医院,四川成都,610072
临床资料患者,女,64岁。因眉毛脱落、全身皮肤红斑、丘疹6个月就诊。患者自述6个月前眉毛脱落,无明显诱因躯干和四肢出现暗红色丘疹、结节,表面皮肤干燥,无瘙痒和疼痛,无畏寒发热、胸闷腹痛等全身症状。1个月前于当地医院就诊,怀疑麻风,未予检查与治疗,转诊至我院。该患者既往体健,个人史无特殊,无子女。否认家族中类似病史。
体格检查:T 36.8℃,P 84次/分,R 22次/分,BP 138/86 mmHg。皮肤科检查: 患者双眼视力正常,双眼球结膜充血、主动眨眼正常。面部皮肤弥漫性浸润发亮,眉毛大部分脱落,躯干、四肢散在分布暗褐色丘疹、结节,左前臂见一硬币大溃疡、结节(图1a~1d)。双侧耳大神经扪及粗大。右侧面瘫,鼻唇沟变浅,双足及左手感觉丧失,右手感觉正常;左手小指内收及拇指对掌功能障碍。
左上肢皮损组织病理示:表皮下无浸润带形成,真皮浅层及脂肪层巨噬细胞肉芽肿,淋巴细胞、浆细胞及泡沫细胞浸润,胶原纤维灶坏死及中性粒细胞浸润(图2a)。抗酸染色阳性6+(图2b)。病理诊断:瘤型麻风伴II型麻风反应。皮肤组织液涂片查抗酸杆菌:左眶上(5+),右耳垂(5+),下颌(5+),左手腕皮损(6+),BI值为5.3。血常规、生化常规未见明显异常。葡萄糖6磷酸脱氢酶无异常。氨苯砜综合征风险因子HLA-B*1301基因检测阴性。麻风分枝杆菌特异性DNA片段SodA和85B的qPCR检测结果均阳性。
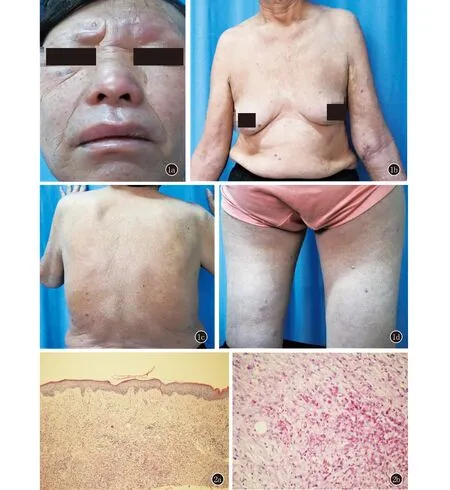
图1 1a~1d: 面部皮肤弥漫性浸润,眉毛大部分脱落;躯干、四肢散在分布暗褐色丘疹、结节 图2 2a:表皮下无浸润带形成,真皮浅层及脂肪层巨噬细胞肉芽肿,淋巴细胞、浆细胞及泡沫细胞浸润,胶原纤维灶坏死及中性粒细胞浸润(HE,×40);2b:抗酸染色阳性6+(油镜,×200)
诊断:临床表现结合实验室及组织病理学检查,诊断为瘤型麻风伴II型麻风反应。给予MDT-MB方案治疗,同时治疗神经炎和麻风反应(泼尼松40 mg/d),定期随访,逐渐减量。患者服用药物治疗5个月后随访,可见部分皮损消退,躯干、双上肢皮损颜色变淡。
讨论本例患者为老年女性,病程6个月余,否认麻风接触史,就诊时已有神经损害和畸残。根据临床表现、病理学检查和组织液涂片抗酸杆菌检查确诊为瘤型麻风伴II型麻风反应。本例患者病程较短(或有更早期症状患者未觉察),症状较典型,神经损害出现较早,有经验的皮肤科医生诊断并不困难。患者有症状时选择到正规医院就诊,接诊皮肤科医生能够考虑到麻风的可能性,并推荐患者到专业机构及时确诊,没有出现就诊和诊断延迟。本例患者虽然属于早期患者,但伴发II型麻风反应,以丘疹、结节损害为主,浸润明显,神经损害出现较早。对这类患者给予MDT治疗的同时,应积极治疗麻风反应及神经炎,预防畸残发生,同时对患者进行健康教育和自我护理训练,促进畸残康复。
