降气化痰汤加味联合比索洛尔治疗心血管神经症的临床观察
2020-10-29朱之清洪善贻
吴 力,吴 燕,朱之清,楼 屹,洪善贻
心血管神经症多发生于中青年,女性多于男性,尤其多见于更年期妇女,以心血管疾病症状为主要临床表现,例如心悸、胸闷、胸痛,而无器质性心脏病的客观证据[1],是中医心病科常见病种。这类病人反复就诊,大多合并有精神心理因素,严重影响正常的生活和工作。临证发现心血管神经症的病人常并发心率偏快、血压偏高,进一步加重心悸、胸闷症状。本研究选取临床中医辨证为痰气交阻心血管神经症病人,以降气化痰论治,结合病人交感神经兴奋的特点,联合比索洛尔抑制交感兴奋,取得了明显的效果。
1 资料与方法
1.1 一般资料 选择2016年1月—2018年1月本院门诊及住院的心血管神经症病人120例,按照随机数字表法分为两组。观察组61例,男16例,女45例,年龄42~68(50.0±8.8)岁;病程6个月至2.5年,平均(1.5±0.8)年。对照组59例,男14例,女45例,年龄43~67(49.0±7.9)岁;病程6个月至2.3年,平均(1.5±0.7)年。两组病人年龄、性别、病程等比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 临床症状:心悸、胸闷、心前区疼痛;伴有失眠、多梦、急躁易怒、心烦、多汗、双手震颤。体格检查:无明显阳性体征,可有心率偏快、心律不齐、各种期前收缩、血压偏高。心电图及24 h动态心电图显示:窦性心动过速、房性期前收缩、室性期前收缩、非特异性ST-T波改变。心脏超声:未见结构性心脏病改变[1]。排除冠状动脉粥样硬化性心脏病、心肌炎、甲状腺功能亢进等。中医诊断标准:参照中华中医药学会制定的《中医内科常见病诊疗指南-中医病证部分》“心悸”和“郁病”痰气交阻的相关标准[2]。
1.3 纳入标准 符合上述诊断标准,汉密尔顿抑郁量表(HAMD-24)评分>20分,且符合痰气交阻辨证标准。
1.4 排除标准 冠状动脉粥样硬化性心脏病、心肌病、瓣膜病、心肌炎等结构性心脏病;精神疾病及认知功能障碍;甲状腺功能异常伴心律失常者;先前服用抗焦虑抑郁等精神类药物者。
1.5 治疗方法 对照组给予氟哌噻吨美利曲辛片(丹麦灵北制药有限公司)10.5 mg口服,每日1次。观察组给予降气化痰汤加味,药物组成:柴胡6 g,制香附10 g,苏梗10 g,苏叶10 g,炒白术10 g,茯苓10 g,浙贝母10 g,海螵鞘30 g,煅瓦楞子30 g,炒白芍15 g,陈皮6 g,姜半夏10 g,厚朴9 g,炙甘草5 g。随证加减:胸痛者加延胡索、郁金、全瓜蒌;失眠多梦加酸枣仁、茯神、合欢皮;嗳气加佛手、旋复花;咽喉异物感加木蝴蝶、诃子肉;胃中嘈杂加黄连、吴茱萸;口干舌燥加石斛、麦冬、玄参。水煎服,每日1剂,分早晚两次服用,每次200 mL,连续服用3个月。比索洛尔片(德国默克制药有限公司)2.5 mg口服,每日1次。
1.6 观察指标 HAMD-24评分评价抑郁严重程度,作为主要疗效指标,采用4级评定[4]。心电图疗效评定标准。显效:心电图恢复正常;有效:治疗后心电图降低的ST段回升0.05 mV以上,但未达到正常,在主要导联倒置的T波改变变浅达25%以上,或T波由平坦变为直立,房室或室内传导阻滞改善;无效:心电图与治疗前相同,甚至恶化[3]。24 h动态血压。观察24 h平均收缩压、24 h平均舒张压、白天平均收缩压、白天平均舒张压水平和夜间的收缩压、夜间舒张压。不良反应检测。采用Asberg氏抗抑郁药副反应量表检测不良反应发生情况。安全性评价指标。生命体征;不良事件(如皮疹、头痛、寒战发热、恶心呕吐、过敏性哮喘、过敏性休克);治疗前后分别检测血常规、尿常规、肝功能、肾功能。
1.7 疗效判定标准 中医证候疗效。显效:症状、体征基本消失,中医证候评分降低率≥70%;有效:症状、体征明显改善,30%≤中医证候评分降低率<70%;无效:症状、体征无明显变化,中医证候评分降低率<30%。总有效率=(显效例数+有效例数)/总例数×100%[3]。
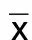
2 结 果
2.1 两组中医证候疗效比较 治疗12周后观察组中医证候总有效率(93.44%)优于对照组(72.88%),差异具有统计学意义(P<0.05)。详见表1。
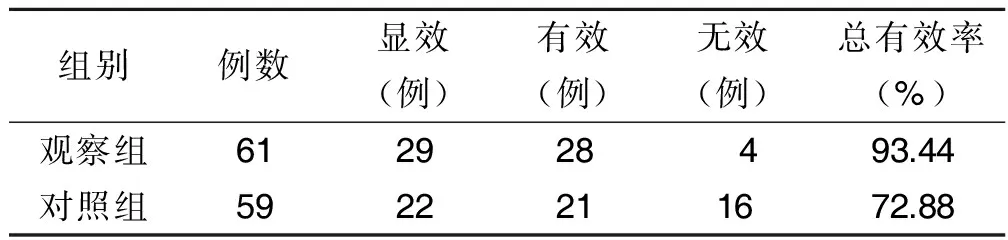
表1 两组中医证候疗效比较
2.2 两组治疗前后HAMD-24评分比较 两组治疗前HAMD-24评分比较差异无统计学意义(P>0.05),具有可比性。治疗4周末、8周末、12周末两组HADM-24评分下降,与治疗前比较差异有统计学意义(P<0.05);12周末观察组与对照组比较差异无统计学意义(P>0.05)。详见表2。
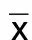
表2 两组治疗前后HAMD-24评分比较 (±s) 单位:分
2.3 两组心电图疗效比较 观察组总有效率为95.08%,对照组总有效率为69.49%,两组比较观察组明显优于对照组(P<0.05)。详见表3。
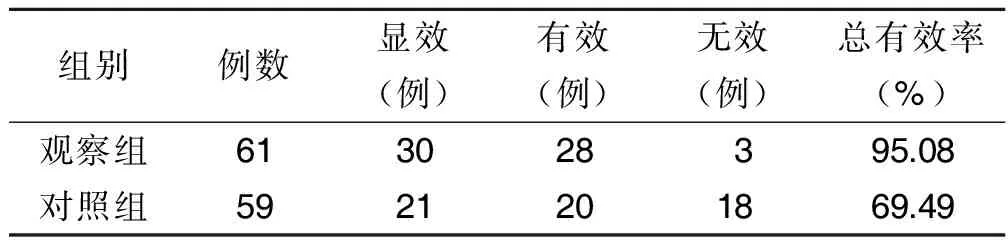
表3 两组心电图疗效比较
2.4 两组Asberg氏抗抑郁药副反应量表评分比较 两组治疗前Asberg量表评分比较差异无统计学意义(P>0.05),具有可比性。治疗8周后两组间比较差异有统计学意义(P<0.05),治疗12周末观察组不良反应减少,而对照组不良反应增加,两组比较差异有统计学意义(P<0.05)。详见表4。
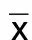
表4 两组Asberg氏抗抑郁药副反应量表评分比较 (±s) 单位:分
2.5 两组治疗前后24 h动态血压变化比较 观察组治疗后24 h平均收缩压、24 h平均舒张压、白天平均收缩压、白天平均舒张压、夜间平均收缩压水平均较对照组下降明显,差异均有统计学意义(P<0.05)。详见表5。
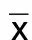
表5 两组治疗前后24 h动态血压变化比较 (±s) 单位:mmHg
3 讨 论
心血管神经症病因尚不清楚,可能与神经类型、环境因素和性格有关,神经类型常表现为抑郁、焦虑、忧愁型。当精神上受到外界环境刺激,或工作紧张、压力较大,难以适应时可能导致发病。
中医学根据心血管神经症的表现,将其归属于“心悸”“胸痹”范畴,病位在心,与肝、肾、脾关系密切。该病多发于绝经期妇女,与雌激素水平下降有关,《素问·上古天真论》曰:“女子……二七而天癸至,任脉通,太冲脉盛,月事以时下,故有子……七七,任脉虚,太冲脉衰少,天癸竭,地道不通,故形坏而无子。”肝肾为精血同源之脏,肾为先天之本,藏精而主生殖,女子以肝为先天,藏血而主疏泄。女子七七之后,肝肾渐亏,天癸竭,精血渐衰,脉道虚滞,脉络失养,脉络弛张不利,脉中气血失和,功能紊乱,同时脾胃后天之本,脾虚失运,气血生化不足,湿痰内生,气为血之帅,血为气之母,气行则血行,气滞则血瘀,气滞则痰浊。心血管神经症也属于中医学“郁证”范畴,多有情志不畅、肝气瘀滞、气机郁滞生痰,造成痰气交阻。研究表明逍遥散、疏肝健脾养心法都可以有效治疗心脏神经官能症[5-6]。
降气化痰汤从半夏厚朴汤和柴胡疏肝散化裁而来,半夏厚朴汤源于《金匮要略》,是治疗痰气瘀滞的经典方。柴胡疏肝散出自《景岳全书》,为疏肝理气的传统方。情志不遂,肝气郁结,肺胃失于宣降,津液不布,聚而为痰,痰气相搏,结于胸部,故见胸闷如窒;肺胃失于宣降,致胸中气机不畅,胸胁满闷、或喘、心悸、痰多欲吐等;降气化痰汤主行气散结、化痰降逆,方中柴胡、香附疏肝理气;陈皮、半夏辛温入肺胃,化痰散结,降逆和胃;厚朴苦辛性温,下气除满,助半夏散结降逆;茯苓、白术甘淡渗湿健脾,以助半夏化痰;苏梗、苏叶芳香行气,理肺舒肝,助厚朴行气宽胸、宣通郁结之气;浙贝母、海螵鞘、煅瓦楞子降气化痰、健胃止痛;白芍、甘草酸肝化阴,以上各药共奏理气化痰之功。
心血管神经症常合并有神经系统和内分泌系统功能失调,交感神经功能亢进,高动力循环状态,表现为心率偏快、动脉波动增强、阵发性血压升高。比索洛尔系β受体阻滞剂,可以抑制交感活性,减慢心率,降低血压,同时改善紧张、焦虑症状[7]。抗焦虑药虽然对治疗心脏病合并焦虑有效,但是容易产生依赖,副作用较多,停药后易复发等不利作用,而且起效时间慢,限制了它的应用[8]。而中药副反应少,可以长期服用,联合比索洛尔可以迅速发挥作用。
本研究显示,治疗12周后两种方法均可以减轻心血管神经症的抑郁症状,HAMD-24评分接近,疗效比较差异无统计学意义。观察组在改善中医证候评分、心电图异常方面作用明显,与对照组比较,具有统计学意义(P<0.05)。治疗8周、12周末两组Asberg氏抗抑郁药副反应量表评分显示,随着治疗时间延长,观察组不良反应少于对照组,两者比较差异有统计学意义(P<0.05)。 且观察组治疗后收缩压、舒张压及平均动脉压明显降低,与对照组比较差异具有统计学意义(P<0.05)。说明该方案可以改善更年期因紧张、焦虑引起的血压升高,对高血压前期的干预起到了一定作用。
本研究结果表明,对辨证为痰气交阻的心血管神经症病人,应用降气化痰汤加味联合比索洛尔可以明显改善病人中医证候评分,缓解焦虑情绪,干预血压的升高,改善心电图异常,长期服用副反应少于抗抑郁药,可以减少甚至代替抗抑郁药,值得临床进一步研究。
