二椎体与三椎体复位固定治疗峡部裂性L5/S1滑脱症的近期疗效对比
2020-10-26付梦雨杨正洋张顺华贾忠雄郝杰
付梦雨 杨正洋 张顺华 贾忠雄 郝杰*
峡部裂性腰椎滑脱症(isthmic spondylolisthesis,IS)是导致成人慢性腰腿痛的常见原因,多累及L5节段[1]。滑脱畸形的发生会破坏其腰椎—骨盆矢状面平衡,引起疼痛等一系列症状[2-3]。腰后路减压、椎间植骨融合内固定术(posterior lumbar interbody fusion,PLIF)可以有效改善腰椎—骨盆矢状面参数[4-5],但对于固定节段的选择存在争议。对于单节段的峡部裂性L5/S1滑脱症,可以通过PLIF手术行二椎体或三椎体复位固定。相比于二椎体复位固定,三椎体复位固定能提供更大的提拉力,使滑脱复位率更高[6-9]。但对于滑脱椎体是否需要复位及复位程度一直存在争议[10-11]。有学者认为,复位程度越高,越有利于患者症状的改善[12-13],但也有学者认为,复位程度与临床效果并无明显相关性[14]。是否需要追求滑脱完全复位是影响固定节段选择的因素之一,除此之外还需考虑多种因素[15-17]。既往关于二椎体与三椎体复位固定治疗腰椎滑脱症的研究主要侧重于滑脱复位效果的评价,缺乏对腰椎—骨盆矢状面参数改善情况的比较。本研究通过回顾性分析峡部裂性L5/S1滑脱症患者的临床及影像学资料,探讨不同手术固定节段对腰椎—骨盆矢状面参数和疼痛改善的影响,以期为峡部裂性L5/S1滑脱症手术方案的选择提供参考依据。
1 资料与方法
1.1 一般资料
二椎体固定组(A组):男12例,女24例;年龄40~72岁,平均(52.86±9.22)岁;BMI(23.65±2.87)kg/m2;骨密度(T值)(-1.94±0.88)。病程6~108个月,平均(20.64±27.91)个月。Meyerding分度[18]:Ⅰ°滑脱14例,Ⅱ°滑脱20例,Ⅲ°滑脱2例。术后随访时间6~24个月,平均(11.17±6.11)个月。
三椎体固定组(B组):男9例,女22例;年龄42~77岁,平均(53.97±8.36)岁;BMI(24.66±3.44)kg/m2;骨密度(T值)(-2.33±1.00)。病程5~120个月,平均(44.65±46.48)个月。Meyerding分度[18]:Ⅰ°滑脱7例,Ⅱ°滑脱19例,Ⅲ°滑脱5例。术后随访时间6~24个月,平均(12.19±7.01)个月。
两组患者性别、年龄、BMI、骨密度(T值)及滑脱程度比较,差异无统计学意义(P>0.05);三椎体固定组病程明显高于二椎体固定组,差异有统计学意义(P<0.05),见表1。
1.2 手术方法
两组患者术前均行腰椎正侧位、双斜位及过伸过屈位X线片、腰椎CT及MRI检查,了解腰椎峡部裂、滑脱程度及稳定情况,邻近节段有无不稳、有无椎间盘退变突出及椎管受压情况。
患者全麻后取俯卧位,并垫好腹部使其处于悬空状态。手术固定节段的选择由主刀医师决定,如腰椎滑脱的程度、邻近节段有无不稳和/或邻近节段有无椎间盘突出、是否存在严重的骨质疏松、术中是否存在滑脱复位困难等。以L5-S1(L4-S1)节段为中心作正中切口。术前3D-CT透视定位。沿骨膜下逐层剥离椎旁肌肉,暴露L5-S1(L4-S1)节段的棘突、椎板、关节突关节,于L5、S1(L4、L5、S1)椎体植入椎弓根螺钉。植入预弯好的钛棒于双侧椎弓根螺钉“U”型槽内,适当撑开。切除L5椎体后方的棘突、椎板及L5/S1关节突关节,清除峡部裂处瘢痕组织,彻底显露硬脊膜及两侧神经根。清除L5/S1椎间盘组织并处理软骨终板。再次撑开L5/S1椎间隙,提拉复位L5椎体,用3D-CT证实L5椎体复位满意。将自体松质骨颗粒填充于L5/S1椎间隙,取大小合适的Cage填充自体松质骨后植入L5/S1椎间隙,适当加压L5/S1椎间隙以恢复节段前凸角。锁定螺母,内固定稳定好,3DCT透视,见螺钉、钛棒、Cage位置良好,滑脱复位满意。将剩余的自体松质骨颗粒回植于横突间及椎板间。冲洗术野,放置引流管,关闭切口。
1.3 术后处理及随访
所有患者术后3 d均预防性使用抗生素,切口引流量低于50 mL/d时酌情拔出引流管,拔出引流管后复查腰椎正侧位X线片。术后1 d开始双下肢屈伸锻炼,术后3 d开始腰背肌等长收缩锻炼,术后1周佩戴支具下床活动,支具保护下活动3个月。术后1、3、6、12个月随访腰椎正侧位X线片,以后每年随访1次,必要时复查腰椎CT和MRI。
1.4 评价指标
记录并比较两组的手术时间、术中出血量、术中C臂透视次数,随访期间观察并记录患者并发症发生情况。临床随访时采用疼痛视觉模拟评分(VAS)[19]和Oswestry功能障碍指数量表(ODI)[20]评价生活质量。采用Bridwell等[21]的标准评价植骨融合情况,并记录末次随访时植骨是否融合。
在腰椎侧位X线片上采用Surgimap Spine软件(1.1.2.293,NemarisInc,美国)测量并计算滑脱相关参数和腰椎—骨盆矢状面参数。L5椎体滑移距离(SD):经过L5、S1椎体后缘两切线间的距离;滑脱率(SP)=(L5椎体滑移距离/S1椎体上终板长度)×100%;滑脱复位率(RR)%=(术前滑脱率—术后滑脱率)/术前滑脱率×100%。腰椎前凸角(LL):过L1椎体上缘中点的垂线和过S1椎体上缘中点垂线间的夹角。骨盆入射角(PI):S1上终板中点和股骨头中心连线与过S1上终板且垂直于S1上终板的直线之间所形成的夹角(若双侧股骨头不重,取两股骨头中心连线中点作为中心点)。骨盆倾斜角(PT):S1椎体终板中点与股骨头中心连线与过股骨头中心垂线所形成的夹角(若双侧股骨头不重,取两股骨头中心连线中点作为中心点)。骶骨倾斜角(SS):S1上终板切线与水平线所形成的夹角。
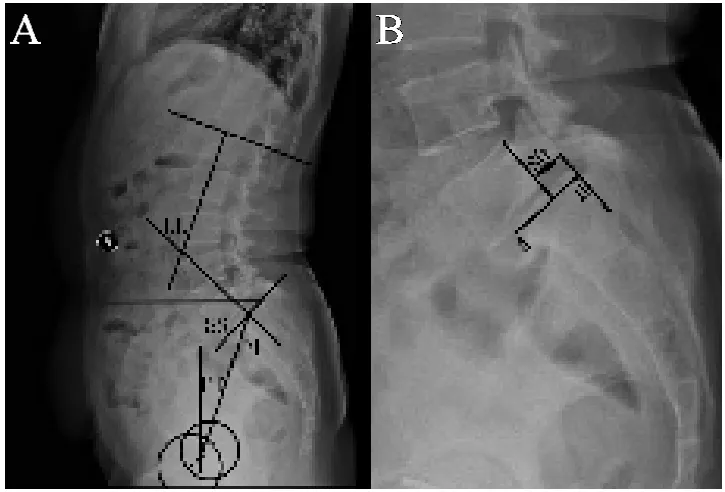
图1 在腰椎侧位X线片上测量腰椎—骨盆矢状面参数和滑脱距离
1.5 统计学方法
应用SPSS22.0软件对数据进行统计学分析。计量资料以均数±标准差表示,组间比较采用独立样本t检验,组内比较采用配对t检验;计数资料比较采用2检验。检验水准=0.05。
2 结果
二椎体固定组的手术时间、术中出血量及术中C臂透视次数显著少于三椎体固定组(P<0.05)(见表2)。两组患者术后切口均一期愈合,且均获得随访,二椎体固定组随访时间为(11.17±6.11)个月,三椎体固定组为(12.19±7.01)个月,差异无统计学意义(P>0.05)。末次随访时,两组患者VAS评分及ODI评分均较术前明显改善(P<0.05);三椎体固定组VAS评分及ODI评分均低于二椎体固定组,且VAS评分及ODI评分改良率优于二椎体固定组,差异具有统计学意义(P<0.05)(见表2)。三椎体固定组术中出现硬脊膜撕裂及脑脊液漏3例,术中均予以修补硬脊膜;术后出现下肢症状加重2例,静脉予以脱水、抗炎及营养神经治疗后恢复;肝功能损害1例,肺部感染1例,泌尿系感染2例,均经积极治疗后恢复。二椎体固定组术中出现硬脊膜撕裂及脑脊液漏1例,术中予以修补硬脊膜;术后出现下肢症状加重1例,静脉予以脱水、抗炎及营养神经治疗后恢复;肝功能损害2例,肺部感染2例,泌尿系感染1例,均经积极治疗后恢复;两组患者并发症发生率比较差异无统计学意义(2=1.466,P=0.226)。两组患者末次随访时植骨均融合,随访期间均未出现断钉、断棒,椎间融合器移位、椎间隙塌陷等。两组患者腰腿痛及间歇性跛行等临床症状和体征均较术前有不同程度缓解。
两组患者术后滑脱率均较术前明显改善(P<0.05);三椎体固定组Ⅰ°、Ⅱ°及Ⅲ°滑脱复位率均高于二椎体固定组,两组患者Ⅱ°滑脱复位率差异具有统计学意义(P<0.05),Ⅰ°及Ⅲ°滑脱复位率差异无统计学意义(P>0.05),考虑与Ⅰ°及Ⅲ°滑脱患者例数过少有关,结果存在偏倚;三椎体固定组滑脱复位率高于二椎体固定组,差异具有统计学意义(P<0.05)(见表3)。两组患者术后LL、SS均较术前增大,PT较术前减小,差异具有统计学意义(P<0.05);PI与术前比较,差异无统计学意义(P>0.05)。三椎体固定组末次随访时LL、SS均大于二椎体固定组,PT小于二椎体固定组,且LL、SS及PT矫正率均高于二椎体固定组,差异具有统计学意义(P<0.05)(见表4)。
表1 两组患者术前一般情况比较()
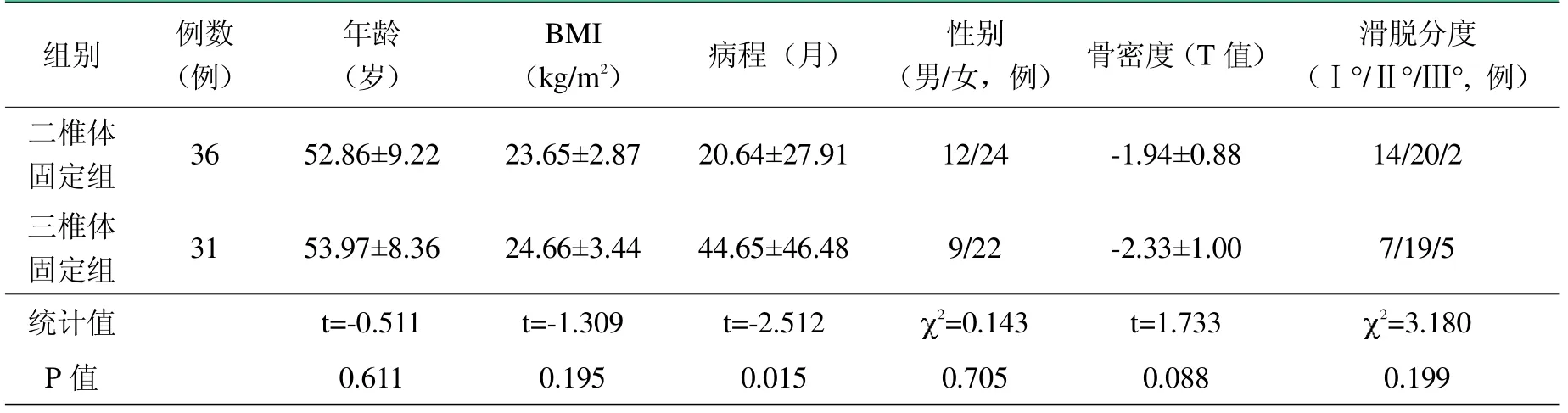
表1 两组患者术前一般情况比较()
组别三椎体固定组统计值P值例数(例)31 53.97±8.36年龄(岁)滑脱分度(Ⅰ°/Ⅱ°/Ⅲ°,例)7/19/5 t=-0.511 2=3.180 0.611 0.199病程(月) 性别(男/女,例)骨密度(T值)二椎体固定组 36 52.86±9.22 20.64±27.91 44.65±46.48 t=-2.512 0.015 12/24 9/22 2=0.143 0.705-1.94±0.88-2.33±1.00 t=1.733 0.088 14/20/2 BMI(kg/m2)23.65±2.87 24.66±3.44 t=-1.309 0.195
表2 两组患者临床指标及生活质量评价指标比较()
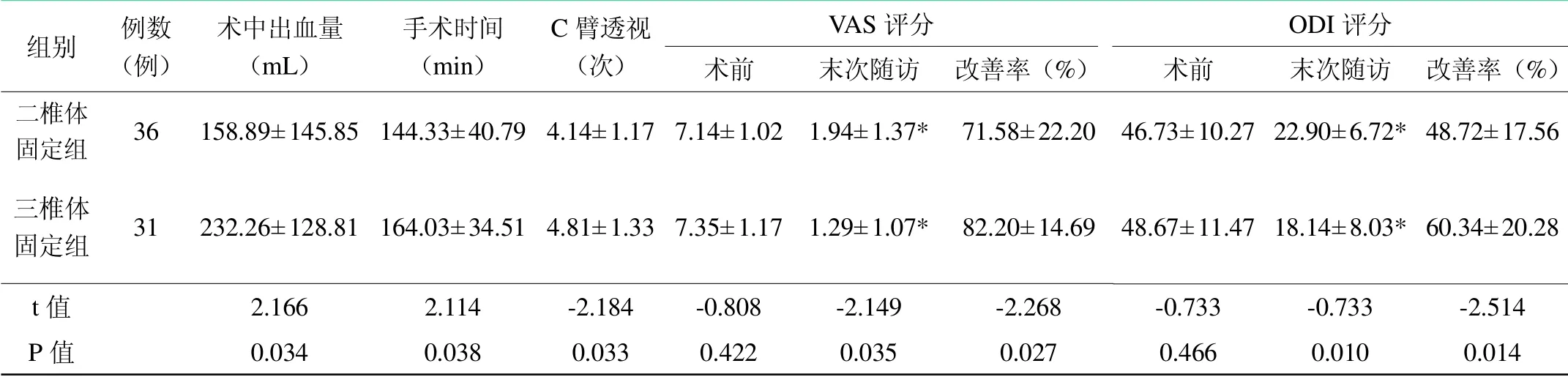
表2 两组患者临床指标及生活质量评价指标比较()
注:采用配对t检验,*与术前进行比较P<0.05。
组别 例数(例)术中出血量(mL)手术时间(min)C臂透视(次)VAS评分 ODI评分术前 末次随访 改善率(%) 术前 末次随访 改善率(%)二椎体固定组三椎体固定组t值P值36 31 158.89±145.85 232.26±128.81 2.166 0.034 144.33±40.79 164.03±34.51 2.114 0.038 4.14±1.17 4.81±1.33-2.184 0.033 7.14±1.02 7.35±1.17-0.808 0.422 1.94±1.37*1.29±1.07*-2.149 0.035 71.58±22.20 82.20±14.69-2.268 0.027 46.73±10.27 48.67±11.47-0.733 0.466 22.90±6.72*18.14±8.03*-0.733 0.010 48.72±17.56 60.34±20.28-2.514 0.014
表3 两组患者手术前后滑脱率及滑脱复位率比较()
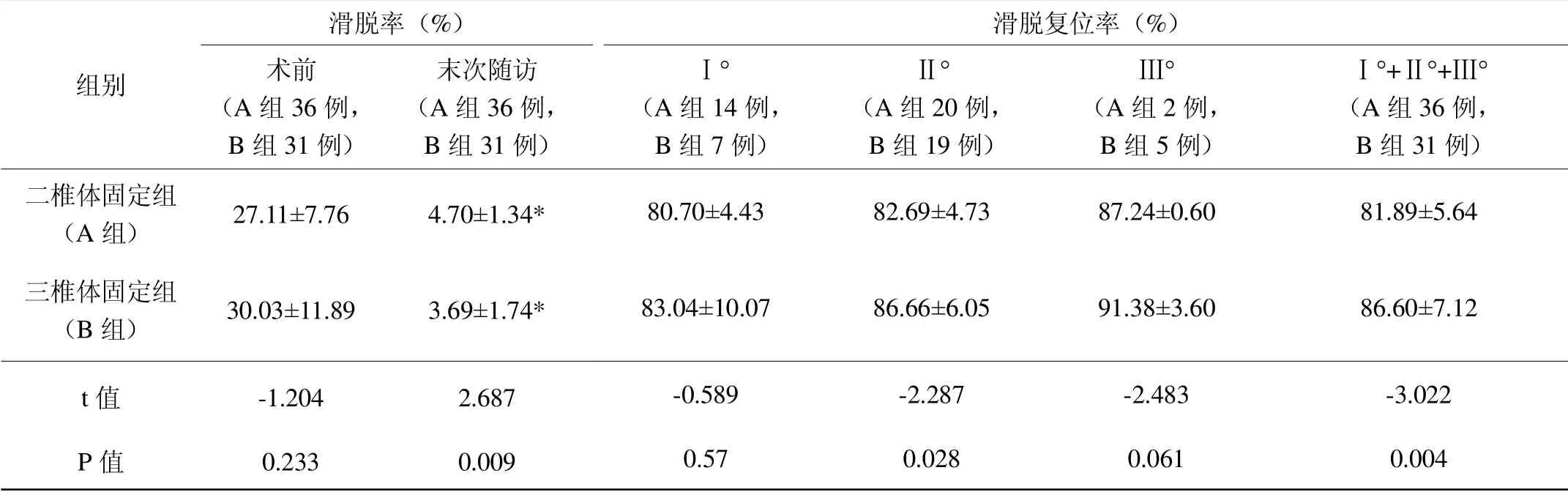
表3 两组患者手术前后滑脱率及滑脱复位率比较()
注:采用配对t检验,*与术前进行比较P<0.05。
组别滑脱率(%) 滑脱复位率(%)术前(A组36例,B组31例)末次随访(A组36例,B组31例)Ⅰ°(A组14例,B组7例)Ⅲ°(A组2例,B组5例)Ⅰ°+Ⅱ°+Ⅲ°(A组36例,B组31例)二椎体固定组(A组)三椎体固定组(B组)t值P值27.11±7.76 4.70±1.34*80.70±4.43Ⅱ°(A组20例,B组19例)82.69±4.73 87.24±0.60 81.89±5.64 30.03±11.89 3.69±1.74*83.04±10.07 86.66±6.05 91.38±3.60 86.60±7.12-1.204 0.233 2.687 0.009-0.589 0.57-2.287 0.028-2.483 0.061-3.022 0.004
表4 两组患者手术前后腰椎-骨盆矢状面参数比较()
表4 两组患者手术前后腰椎-骨盆矢状面参数比较()
注:采用配对t检验,*与术前进行比较P<0.05。
指标末次随访二椎体固定组 36 53.61±6.17*57.17±6.76*组别例数(例) 矫正率(%)12.09±3.71腰椎前凸角(°)LL(°)三椎体固定组31术前47.89±5.86 46.80±6.53 22.66±6.98 t值 0.722 -2.253 -7.565 P值 0.473 0.028 <0.001骨盆倾斜角(°)PT(°)骶骨倾斜角(°)SS(°)骨盆投射角(°)PI(°)二椎体固定组 36 23.61±4.03 18.32±4.26* 22.52±9.49三椎体固定组 31 24.25±3.54 16.06±2.96* 33.77±6.53 t值 -0.689 2.476 -5.559 P值 0.493 0.016 <0.001二椎体固定组 36 37.57±7.10 42.89±6.91* 15.12±8.60三椎体固定组 31 36.21±6.81 44.38±6.28* 23.94±9.46 t值 0.798 -0.921 -3.99 P值 0.428 0.361 <0.001二椎体固定组 36 61.18±8.95 61.21±8.89三椎体固定组31 60.46±6.85 60.45±6.84 t值 0.365 -0.387 P值0.717 0.700
典型病例1:患者,女,46岁,腰5椎体滑脱症Ⅱ°伴双侧峡部裂,行PLIF手术,二椎体复位固定。
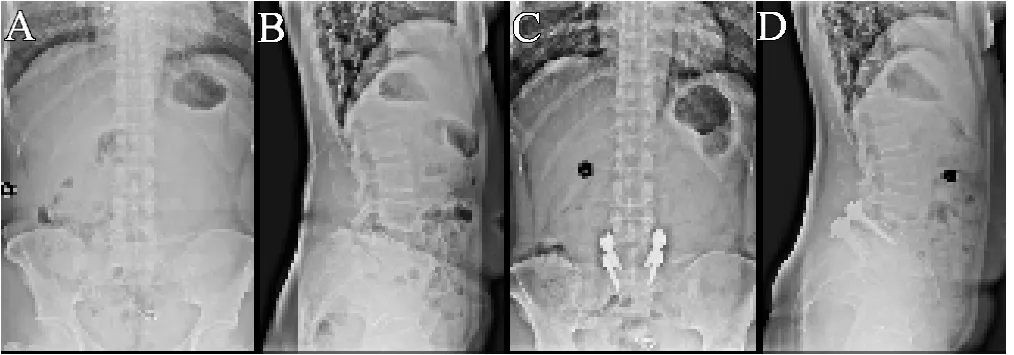
图2 A.术前腰椎正位X线片;B.术前腰椎侧位X线片,SP=33.33%,LL=53.8°,PI=62.3°,PT=18.6°,SS=43.7°;C.术后12个月腰椎正位X线片;D. 术后12个月腰椎侧位X线片,示复位满意,复位率为87.01%,SP=4.33%,LL=62.2°,PI=62.1°,PT=10.2°,SS=51.9°
典型病例2:患者,女,54岁,腰5椎体滑脱症Ⅱ°伴双侧峡部裂,行PLIF手术,三椎体复位固定。
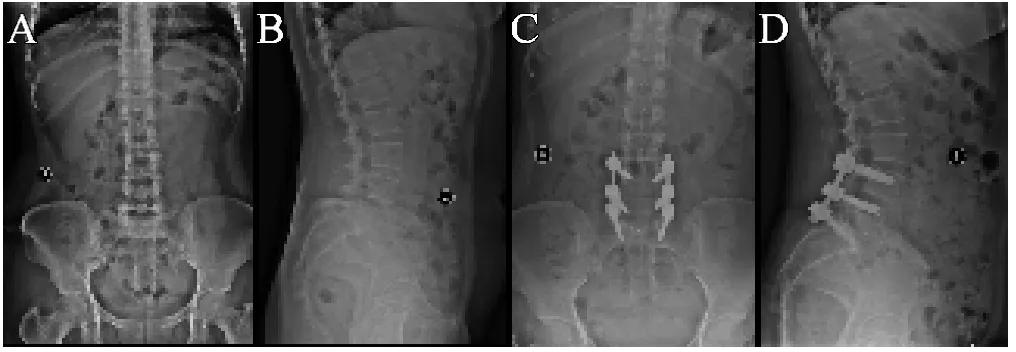
图3 A.术前腰椎正位X线片;B.术前腰椎侧位X线片,SP=36.07%,LL=65.9°,PI=74.9°,PT=23.2°,SS=51.7°;C.术后12个月腰椎正位X线片;D.术后12个月腰椎侧位X线片,示复位满意,复位率为93.76%,SP=2.25%,LL=77.6°,PI=75.1°,PT=13.9°,SS=61.2°
3 讨论
PLIF是治疗峡部裂性腰椎滑脱症最常见的手术方式之一,其取得的疗效已得到公认[2,22],但是对于单节段峡部裂性腰椎滑脱症术中固定节段的选择仍然存在争议。
峡部裂性腰椎滑脱症的治疗原则是减压、复位、固定和融合,以往认为椎管减压和植骨融合是主要的,而不是片面追求滑脱复位及复位的程度[10,16]。二椎体复位固定已广泛应用于单节段峡部裂性腰椎滑脱症的治疗,取得了令人满意的临床疗效。但在临床随访中发现,对于Ⅲ°以上的重度滑脱或术前已存在邻近节段椎间盘突出或/和邻近节段不稳的单节段峡部裂性L5/S1腰椎滑脱症患者,二椎体复位固定并不能取得术前预期的临床疗效。生物力学研究表明,短节段复位固定会使应力集中点上移,从而加速或加重邻近节段的退变[15]。刘世伟等[16]也认为,对于合并邻近节段退变的腰椎滑脱,向近端延长一个固定节段并不会加速该节段的椎间盘退变。因此在临床工作中,对于Ⅲ°以上的重度滑脱或术前已存在邻近节段椎间盘突出或/和邻近节段不稳的单节段峡部裂性L5/S1腰椎滑脱症患者多选择三椎体进行复位固定。但延长固定节段会牺牲邻近一个运动节段,导致腰椎活动度的进一步降低,影响患者术后的生活质量,此外还有学者认为长节段固定后会加速正常节段退变[16]。本研究不足之处在于随访时间过短,没有纳入随访观察两种固定方式对邻近节段的影响是否存在差异这一指标。此外,研究表明腰椎—骨盆矢状面参数与患者术后生活质量密切相关[4,23]。三椎体复位固定因其较大的提拉复位能力[6-9],笔者认为可能更好地恢复腰椎—骨盆矢状面参数,改善患者临床症状。因此,有必要探讨固定节段的长短对单节段峡部裂性L5/S1滑脱症治疗效果的影响。
本研究发现,三椎体固定复位组手术时间、术中出血量及术中C臂透视次数明显多于三椎体固定组,这与术中增加一个节段的内固定有关。影像学参数表明,三椎体固定组滑脱复位率优于二椎体固定组,这与三椎体固定组提拉力更大有关。临床结果的评估表明,两组患者术后VAS、ODI评分较术前均明显改善,这表明二椎体及三椎体固定复位治疗单节段峡部裂性L5/S1滑脱症均可取得满意的临床疗效。末次随访时,三椎体固定组VAS评分及ODI评分改良率优于二椎体固定组,这可能与三椎体固定组术后腰椎—骨盆矢状面参数改善优于二椎体固定组有关。两组患者并发症发生率比较差异无统计学意义,且所有并发症经积极治疗后均好转,这也正是二椎体及三椎体固定复位治疗单节段峡部裂性L5/S1滑脱症的安全性。
本研究发现,三椎体固定组滑脱复位率、腰椎-骨盆矢状面参数矫正率均明显高于二椎体复位,且末次随访时临床疗效也优于二椎体复位组,因此笔者推测滑脱的复位程度、腰椎-骨盆矢状面参数的矫正与患者症状的改善可能呈正相关。但Hagenmaier等[14]在对72例行PLIF治疗的轻度腰椎滑脱患者随访过程中发现,复位程度与临床疗效并无明显相关性。但由于该研究纳入的均是轻度滑脱的患者,术前腰椎-骨盆矢状面参数失衡不严重,因此其结论可能存在偏倚。因此,滑脱复位的程度与临床疗效的关系需要更多的高质量的临床研究来证实。
在本研究中三椎体复位固定的患者病程明显长于二椎体复位固定患者,这与笔者考虑到长病程的峡部裂性L5/S1滑脱症由于峡部裂周围疤痕组织生成、周围韧带代偿性增厚及骨质增生等病变结构可能增加滑脱复位的难度,三椎体固定可能更易达到复位固定的目的。本研究中有3例患者术前拟行二椎体复位固定,但术中发现二椎体复位固定存在复位困难,故转为使用三椎体进行复位固定,这3例患者病程较长,均长达10年以上,且术中见峡部裂周围瘢痕组织增生严重。因此,笔者认为患者病程的长短也是影响固定节段选择的因素。此外,有研究表明骨质疏松也是影响滑脱复位的因素,严重的骨质疏松对椎弓根螺钉的把持力减少,导致术中存在滑脱复位困难[17]。因此,在本研究中笔者更倾向于将三椎体固定应用于骨密度低的患者,虽然两组之间的骨密度差异无统计学意义。
结合笔者的经验,我们认为单节段峡部裂性L5/S1滑脱症固定节段的选择有以下原则:术前滑脱程度不重(Ⅰ°/Ⅱ°)、邻近节段无明显退变或不稳、病程短、无明显骨质疏松(T值<-2.5)的患者可考虑行二椎体固定复位;反之,则需要考虑三椎体固定复位。
综上所述,二椎体与三椎体复位固定治疗单节段峡部裂性L5/S1滑脱症均能取得满意的临床疗效;三椎体与二椎体复位固定相比,更有利于滑脱椎体的复位及腰椎—骨盆矢状面参数的矫正,但手术时间长,创伤大。
