多层螺旋CT在肾上腺囊性病变鉴别诊断中的价值
2020-10-12高杰
高 杰
(忻州市人民医院,山西 忻州 034000)
近几年肾上腺的相关疾病日益增多,多数病变都可以引起囊变,包括非肿瘤性的囊肿、出血、化脓感染,肿瘤性的腺瘤、节细胞神经瘤、皮质癌、转移瘤、神经鞘瘤、嗜铬细胞瘤等。通过总结分析这些囊变的CT特征,包括平扫和增强,多平面重组,并与病理结果对照,能够提高肾上腺疾病的诊断准确率,给临床诊断提供重要的参考价值。
1 资料与方法
1.1 一般资料
随机抽取忻州市人民医院近5年肾上腺囊变的病例50例,均有CT检查(平扫和增强)和术后病理结果,男28例,女22例,年龄19~76岁,55个囊变灶,有5例为双侧病变。
1.2 方法
选用西门子DefinishionAS128层螺旋CT进行扫描,让患者空腹6 h左右,扫描前20 min饮水1 L。扫描范围T11椎体下缘至L2椎体下缘,层厚3 mm,螺距1。扫描时间5 s。部分患者行增强扫描,注射造影剂1.5 mL/kg。流速3 mL/s,按经验法注射对比剂35 s后动脉期扫描,70 s后实质期扫描。扫描完成后行MPR全方面了解囊变形态结构。
选一名有经验的CT医师认真分析50个患者55个病灶,记录囊变的大小,囊壁厚度,有无壁结节,囊壁是否均匀、规则,是否合并钙化,然后与病理结果对照分析。见图1。
2 结果
上皮囊肿5例,囊性淋巴管瘤2例,肾上腺血肿10例,肾上腺化脓感染3例,肾上腺腺瘤10例,嗜铬细胞瘤4例,肾上腺皮质癌4例,髓脂瘤3例,转移瘤5例,节细胞神经瘤3例,神经鞘瘤1例。其各自的囊变详细特点见表1。
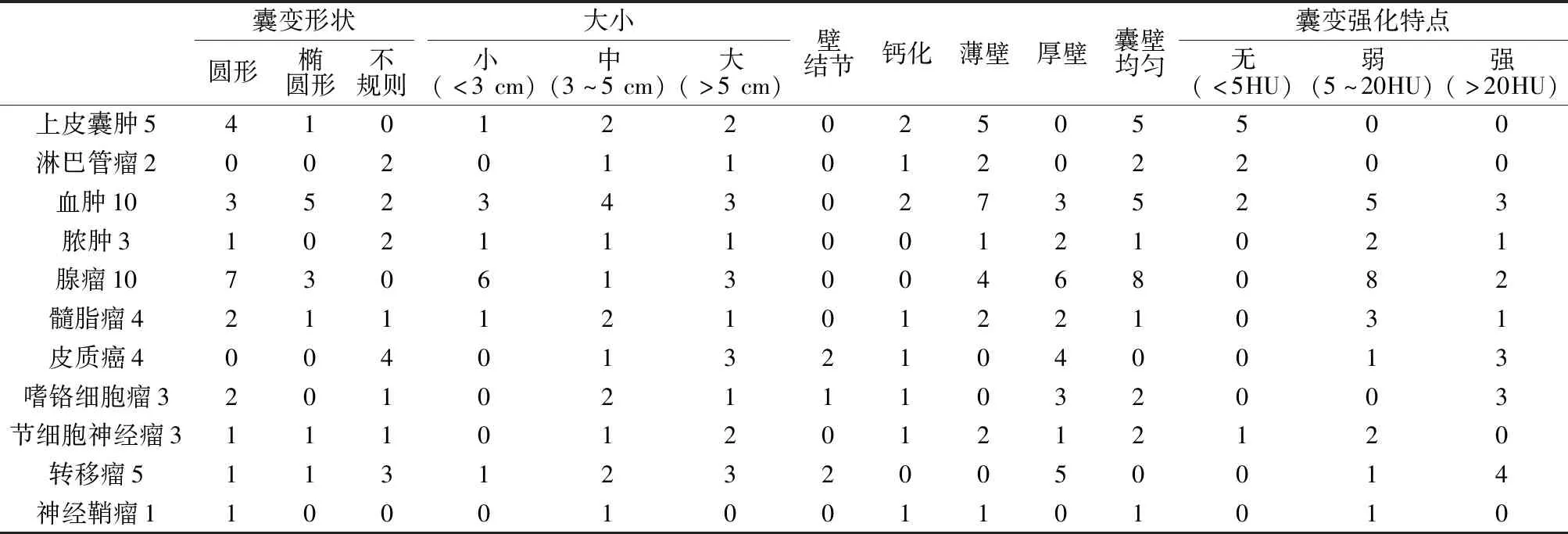
表1 各种肾上腺囊变的CT特点
图①为肾上腺腺瘤的囊变的平扫图像,图②为它的动脉期,可见轻度强化。图③为肾上腺皮质癌,直径约5 cm,囊内密度不均匀,增强扫描可见不均匀强化,周围可见肿大的淋巴结影;图④为肾上腺髓脂瘤,可见它的特有CT征象:脂肪组织。图⑤为肾上腺血肿的囊壁,可见增厚的囊壁增强扫描轻度强化图⑥为双侧肾上腺转移,可见囊壁较厚,且不均匀、不规则。图⑦为肾上腺节细胞神经瘤,形态规则,图⑧为病理图片。
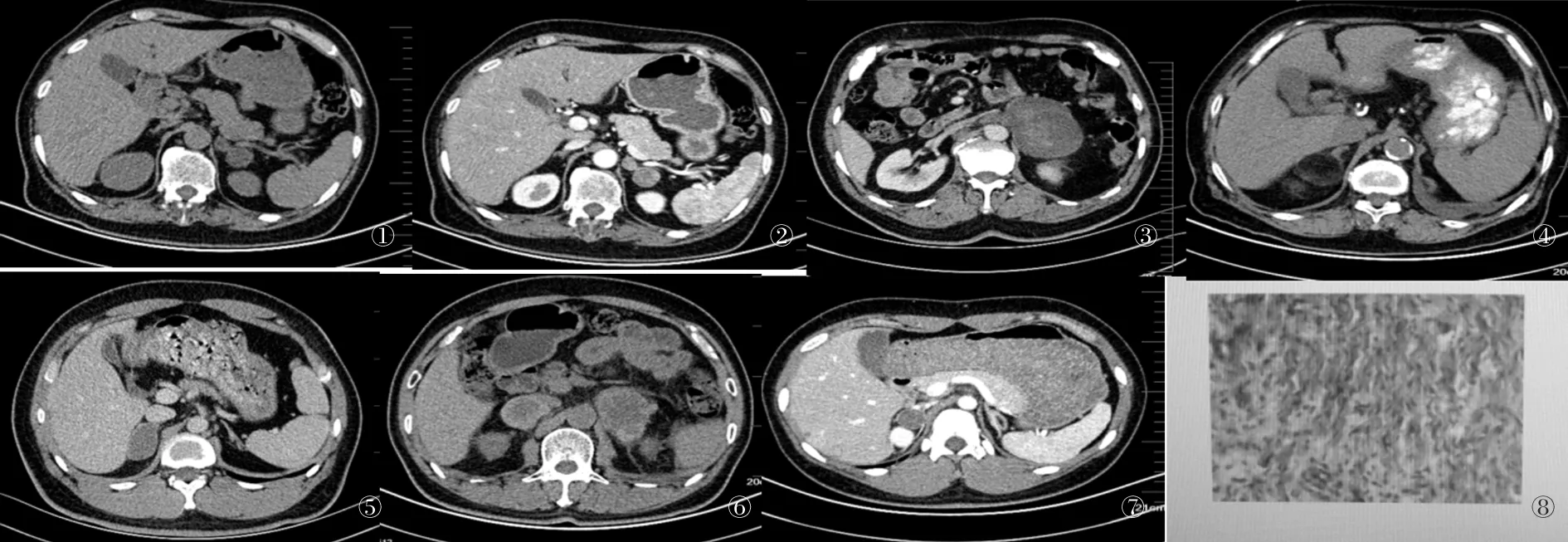
图1 肾上腺囊变CT图
3 讨论
3.1 肾上腺非肿瘤囊性变
肾上腺上皮囊肿:一般表现单侧肾上腺类圆形低密度影,边界清楚,囊壁菲薄而均匀,部分囊壁可见条状钙化,极少数囊内可见分隔,增强扫描各期均未见强化。未见壁结节。囊内一般为水样密度,当囊内含蛋白较高或出血时密度增高,CT值或大于20HU[1]。肾上腺上皮囊肿一般不影响肾上腺功能,无临床症状,一般由体检发现。
肾上腺囊性淋巴管瘤:一般由肾上腺单侧发病,形态多不规则,窜珠状或葫芦状,由扩张的淋巴管组成,含有淋巴基质和光滑内膜[2]。囊壁薄而均匀,可见索条状钙化,囊内可见分隔。增强扫描不强化。
肾上腺血肿囊变:可由外伤引起的出血或自发性出血。新鲜的血肿CT为高密度影,随时间延长,未吸收的血肿可发生囊变,囊壁可厚、可薄;出血的吸收可引起含铁血黄素沉着,形成所谓液液平面[3]。部分囊壁增强扫描可见强化,为纤维或血管组织。
肾上腺脓肿:囊内密度一般较高,囊壁增厚,囊壁一般较均匀,增强扫描囊壁可见强化,周围可见渗出,部分同侧肾前筋膜肥厚。若是结核性脓肿还可见钙化。
3.2 肾上腺肿瘤性囊性变
肿瘤性囊性变是皮质或髓质肿瘤内出血或坏死液化所致[4]。肾上腺腺瘤:分为功能性腺瘤和非功能性腺瘤。非功能性腺瘤一般较大,直径多在5 cm以上。功能性腺瘤一般较小,直径3 cm以下。为良性肿瘤性病变。囊内密度较高,增强扫描动脉期多轻度强化。
肾上腺髓样脂肪瘤:一般为非功能性肿瘤。含有脂肪组织(-20~-100HU)为特有的CT征象。
肾上腺皮质癌:一般肾上腺单侧发病,直径多数大于5 cm,囊壁不规则,多数有壁结节,囊壁多发不均匀增厚,增强扫描明显不均匀强化。一般为功能性肿瘤,恶性程度高,呈侵润性生长,周围可见淋巴结肿大。
嗜铬细胞瘤:来源与肾上腺髓质,为功能性肿瘤,分泌儿茶酚胺,引起高血压。10%双侧发病,10%为恶性,可有壁结节,囊壁不均匀增厚,增强扫描明显不均匀强化。部分囊内密度不均匀,可见液平[5]。
节细胞神经瘤:一般无明显临床症状。一般形态规则,呈圆形或椭圆形,肿瘤较大时呈嵌入式生长。增强扫描一般无强化或轻度延长期强化。
肾上腺转移瘤:一般双侧发病,体积较大,有原发恶性肿瘤,一般为肺癌居多。囊壁不均匀增厚,且不均匀强化。增强扫描囊壁强化程度与原发肿瘤一致,一般呈轻中度强化[6]。侵犯周围结构。
肾上腺神经鞘瘤:多为无功能性肿瘤。形态规则,多为圆形或椭圆形,囊壁均匀,增强扫描不均匀轻中度强化。无壁结节。
4 结论
CT能够很好的观察、分析肾上腺囊变的各种征象,包括囊的大小、形态,强化程度,囊壁厚度及是否均匀等,来诊断与鉴别诊断肾上腺囊变的性质,对于一些不典型的病变仍需术后随访。
