血培养阳性危急值管理及临床应用价值评估
2020-09-29赵峻英谢铌奇潘莉娟席家庄
赵峻英,董 剑,谢铌奇,潘莉娟,席家庄
(重庆市大足区人民医院检验科,重庆 402360)
血流感染包括菌血症和败血症,是临床常见的重症全身感染性疾病,具有高致死率的特点[1]。血培养阳性是诊断血流感染的“金标准”[2],由于病原菌鉴定和药敏试验发出正式报告的时间较长,易使患者错过抗感染治疗的最佳时机,因此,细菌学专家提出了血培养阳性危急值分级报告制度[3],该报告制度能及时向临床提供血培养病原菌的信息,对降低患者死亡率,提高治愈率至关重要。现将本院血培养阳性危急值报告制度的实施情况及其在血流感染诊断和治疗中的临床应用价值报道如下。
1 资料与方法
1.1一般资料 选取本院2018年微生物实验室信息系统(LIS)记录的血培养阳性患者219例为研究对象。
1.2仪器和试剂 采用BacT/Alert-120型全自动血培养仪及配套的需氧、厌氧血培养瓶,儿童血培养瓶,VITEK 2 Compact全自动细菌鉴定系统和配套细菌鉴定卡,普通恒温培养箱,法国生物梅里埃公司生产的哥伦比亚血平板、麦康凯平板和巧克力平板,英国OXOID公司生产的K-B法药敏纸片。
1.3质控菌株 大肠埃希菌(ATCC 25922)、肺炎克雷伯菌(ATCC 700603)、金黄色葡萄球菌(ATCC 25923)、铜绿假单胞菌(ATCC 27853)、鲍曼不动杆菌(ATCC 19606)和粪肠球菌(ATCC 29212)标准菌株。
1.4方法
1.4.1血培养标本的采集 严格按照《全国临床检验操作规程》[3]中的血培养采血指南及消毒步骤无菌采集患者静脉血注入血培养瓶中,1次静脉穿刺的血液应分别注入需氧瓶和厌氧瓶中,即1套血培养,成年患者同时采集2套(2个不同部位,各采1套),采用双侧双套送检,每瓶采集血液8~10 mL(厂家推荐采血量);儿童患者静脉穿刺的血液注入儿童专用血培养瓶中,同时采集2瓶(2个不同部位,各采1瓶),采用双侧双瓶送检,每瓶采集血液1~2 mL(厂家推荐采血量)。血培养标本采集后立即送达实验室,放置于BacT/Alert-120型全自动血培养仪中培养。
1.4.2危急值报告流程 全自动血培养仪报警阳性后,及时取出阳性瓶,观察细菌生长曲线,并记录阳性报警时间。无菌操作下抽取培养液转种至血平板、麦康凯平板和无抑制剂巧克力平板后置于35~37 ℃培养箱(需氧、厌氧或二氧化碳)中培养16~18 h。同时行涂片革兰染色镜检,电话联系临床医师告知涂片革兰染色镜检结果,包括病原菌革兰染色情况、形态及排列情况,与临床医师共同分析是否为污染菌导致的阳性结果。如果考虑是致病菌导致的阳性结果,向临床报告血培养阳性标本革兰染色镜检结果危急值,并将其记录在微生物危急值登记本上,同时发出革兰染色镜检报告,此为血培养阳性危急值的一级报告;待平板上长出单个菌落后,取纯菌落进行革兰染色镜检,若与一级报告结果不符,立即通知临床更改结果,并按照《全国临床检验操作规程》[3]对平板上长出的单个菌落进行菌种鉴定及药敏试验,次日报告菌种鉴定及药敏试验结果,此为血培养阳性危急值的二级报告(即正式报告)。若血培养仪提示阳性,但涂片革兰染色镜检未见病原菌且转种至培养基上无生长,则判定为假阳性。
1.4.3污染菌判断标准 目前,国际上仍缺乏能够早期、准确、快速判断分离菌是否为血流感染污染菌的统一标准[4],临床常用的血培养污染菌判定标准为符合下述任何1项者:(1)患者无明显发热及其他危险因素(如免疫功能低下或进行过侵入性操作等);(2)患者虽有发热,但可用其他部位感染或肿瘤免疫等原因解释,且无明显全身感染症状;(3)1次血培养分离出2种及以上的皮肤正常菌群[5];(4)双套血培养中分离到不同种的病原菌[6-7];(5)同时采集2个不同部位的2套血培养标本中若仅有1瓶阳性,判定为污染菌,但也不应仅根据阳性瓶数多少来判断污染菌[8];(6)应及时联系临床医师,根据患者的临床症状与其共同分析是否为污染菌。
1.5统计学处理 采用Excel表格对数据进行统计分析。
2 结 果
2.1血培养瓶的送检情况及阳性瓶数构成比 219例血流感染患者中,成年患者194例,共送检血培养瓶388套(776瓶),儿童患者25例,共送检血培养瓶50瓶。血培养阳性瓶数为4瓶的有90例(41.1%),3瓶的有76例(34.7%),2瓶的有30例(13.7%),1瓶的有23例(10.5%)。
2.2血培养阳性危急值各级报告时间及准确率 血培养阳性平均报警时间为16.2 h,一级报告发出的平均时间为19.5 h,二级报告发出的平均时间为56.9 h,一级与二级报告发出的平均时间相差37.4 h。一级报告结果与二级报告结果有1例不符,准确率为99.5%(218/219)。
2.3血培养阳性菌株分布情况 219例血流感染患者共检出革兰阴性菌148株,革兰阳性菌66株,真菌5株。检出率位于前3位的致病菌依次为大肠埃希菌、凝固酶阴性葡萄球菌、肺炎克雷伯菌。见表1。
2.4血培养阳性危急值报告前临床经验性治疗情况 在血培养阳性危急值报告前219例患者均进行了临床经验性治疗,具体用药情况如下:使用头孢菌素类的有107例,占48.9%,使用β-内酰胺酶抑制剂复方制剂的有42例,占19.2%,使用碳青霉烯类的有38例,占17.4%,使用喹诺酮类的有17例,占7.8%,使用青霉素类的有15例,占6.8%。
2.5危急值报告对临床治疗方案的影响 219例患者中,在危急值回报后共有157例患者及时调整了治疗方案。219例患者中一级报告发出后调整的有103例,占47.0%;二级报告发出后调整的有54例,占24.7%。经验性治疗覆盖检出菌时治疗方案调整主要是缩窄抗菌谱(84例,占38.4%);经验性治疗未覆盖检出菌时治疗方案调整主要是更换抗菌药物(30例,占13.7%)。在一级报告发出后共有60例患者更换了抗菌药物,占27.4%;二级报告发出后又有13例患者更换了抗菌药物,占5.9%。见表2。
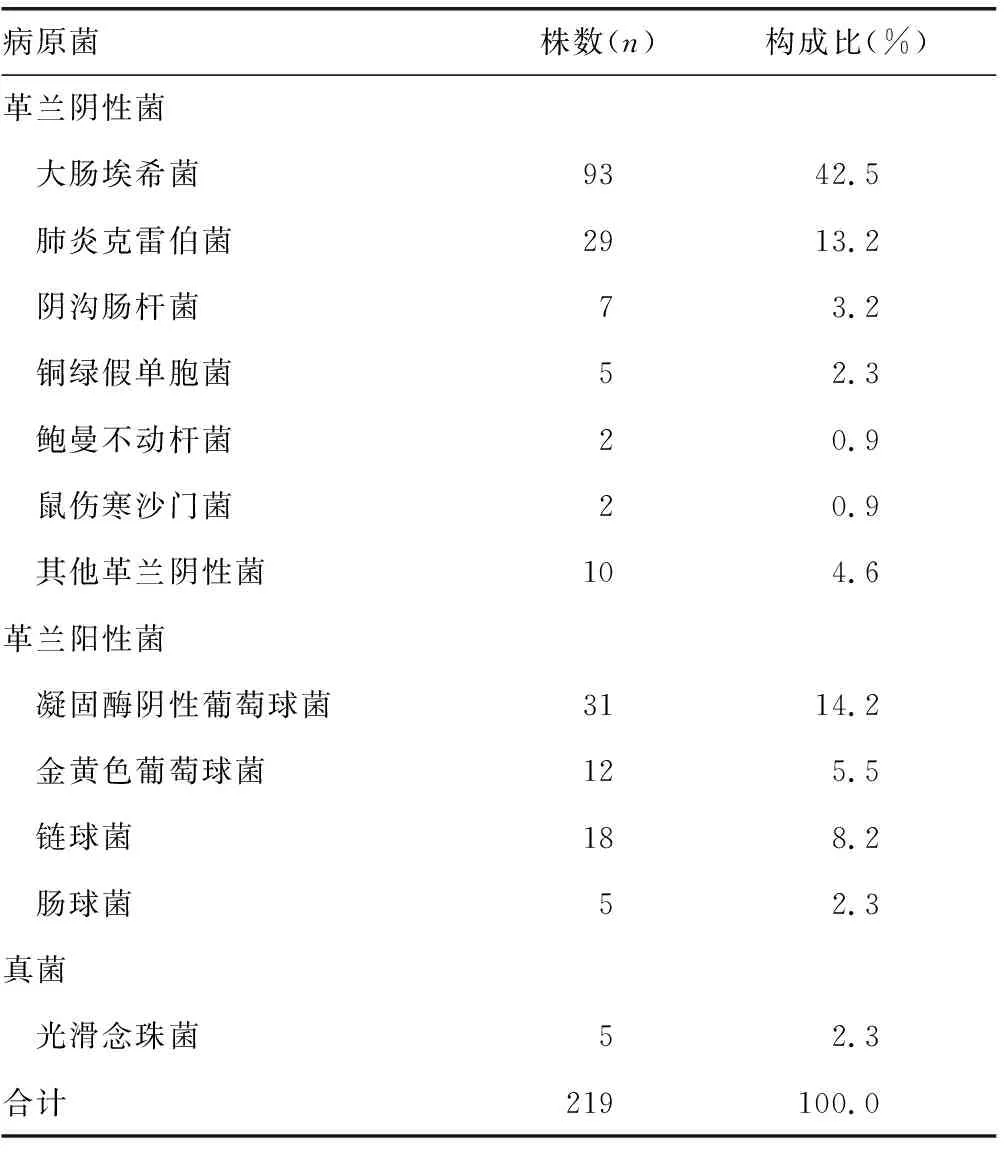
表1 血培养阳性菌株分布情况

表2 血培养阳性危急值报告制度对临床治疗方案的影响[n(%)]
3 讨 论
3.1血培养阳性危急值报告制度实施情况及存在的问题 血培养阳性是检验科的危急值之一,其意味着病原菌侵入血液循环并在其中生长繁殖,而病原菌产生的毒素及代谢产物可导致严重的全身感染性疾病,严重威胁患者的生命安全。但临床上并非所有的血培养阳性都是由致病菌所致,这就需要正确区分致病菌和污染菌。污染菌常误导临床造成抗菌药物的滥用,从而导致患者耐药率增加,同时也会增加患者的医疗费用。目前,本院成年患者血培养均采用双侧双套送检,儿童患者则采用儿童专用血培养瓶进行双侧双瓶送检,这对提高血培养病原菌的检出率和准确判断致病菌至关重要,同时,本院微生物实验室的工作人员还经常与临床医师进行直接沟通,共同分析讨论是否为致病菌,以及血培养阳性危急值是否确立等问题。若为致病菌,血培养阳性危急值确立,立即通过微生物LIS发出涂片革兰染色镜检结果;待菌种鉴定及药敏试验结果出来后,再次电话报告临床科室,并发出最终菌种鉴定及药敏试验结果的正式报告。在这2个阶段电话报告危急值时,均要求临床科室接收者复述危急值结果,检验科和临床科室还需同时记录危急值结果、报告时间、患者姓名、住院号、科室及危急值报告的接收者与报告者。这一形式的危急值报告制度避免了口头报告可能出现的信息错误,保证了危急值报告的时效性和准确性。若为污染菌,则不进行菌种鉴定和药敏试验,可有效节约成本,同时也避免了临床不合理用药。本研究中219例血流感染患者中,血培养阳性瓶数为4瓶的有90例(41.1%),3瓶的有76例(34.7%),2瓶的有30例(13.7%),1瓶的有23例(10.5%),提示大部分血流感染患者在同时送检的2套(儿童为2瓶)血培养瓶中有2瓶及以上报警阳性,但仍有10.5%的患者单瓶报警阳性,且大部分为儿童患者。分析其原因可能如下:儿童采血较为困难,当采血量不足时可导致假阴性;儿童病情变化较快,微生物实验室工作人员在与临床医师沟通讨论是否为污染菌时难以下定论。
3.2临床经验性治疗情况及存在的问题 目前,临床上血流感染诊疗途径主要包括3个阶段:经验性治疗阶段,获得血培养一级报告后的治疗阶段,以及获得血培养二级报告后的治疗阶段。每一个阶段的抗感染治疗都离不开实验室检查结果[9],经验性治疗依据医院定期发布的各科室血流感染的病原菌分布情况及其耐药性分析结果。获得血培养一级报告后,临床可在经验性治疗的基础上对抗菌药物进行调整,而二级报告的结果可为临床针对性抗感染治疗提供依据。本研究中,219例血流感染患者共检出革兰阴性菌148株,革兰阳性菌66株,真菌5株,前3位的致病菌依次为大肠埃希菌、凝固酶阴性葡萄球菌和肺炎克雷伯菌。在经验性治疗中各类抗菌药物的使用比例从高到低依次为头孢菌素类(48.9%)、β-内酰胺酶抑制剂复方制剂(19.2%)、碳青霉烯类(17.4%)、喹诺酮类(7.8%)、青霉素类(6.8%)。头孢菌素类中以第2、3代头孢菌素使用频率最高,考虑可能是因为这类药物具有抗菌谱广、抗菌效果好且安全性高的特点,所以临床各科室在治疗感染性疾病或预防性用药时通常选择此类药物[10]。碳青霉烯类作为经验性治疗用药占有较高的比例(17.4%),而使用该类药物的患者在血流感染危急值分级报告结果发出后均未进行抗菌药物调整,说明部分临床医师在选择抗菌药物时起点偏高,究其原因可能是临床医师对科室近年来血流感染的病原菌分布及其耐药性情况不了解,无法准确合理的使用抗菌药物。长期大剂量使用起点高的抗菌药物极易导致细菌耐药性增加,同时也会增加患者的经济负担。2015年版《抗菌药物临床应用指导原则》中明确规定碳青霉烯类药物不宜用于治疗轻症感染,更不可作为预防性用药[11]。
3.3血培养阳性危急值报告后临床抗菌药物调整情况 本研究中,血培养仪阳性报警后约3.3 h即可获得一级报告,一级报告发出的平均时间为19.5 h,远少于二级报告发出的平均时间(56.9 h)。一级报告结果与二级报告结果有1例不符,准确率为99.5%,分析其原因如下:该例不符菌株为鲍曼不动杆菌,鲍曼不动杆菌为球杆形态且不易脱色,再加上血涂片制作的偏厚,导致被误判为革兰阳性球菌。本研究一级报告的及时性和准确性均高于相关文献报道[12]。在血培养阳性危急值回报后共有157例患者及时调整了治疗方案,其中一级报告发出后调整的有103例,占47.0%;二级报告发出后调整的有54例,占24.7%。经验性治疗覆盖检出菌时治疗方案调整主要是缩窄抗菌谱;经验性治疗未覆盖检出菌时治疗方案调整主要是更换抗菌药物。在一级报告发出后共有60例患者更换了抗菌药物,占27.4%;二级报告发出后又有13例患者更换了抗菌药物,占5.9%。提示血培养阳性危急值报告发出后临床抗菌药物的调整比例较高,分析其原因如下:由于本院微生物实验室尚缺乏质谱、PCR、二代测序等新技术而不能快速确定病原菌的种类,如一些病原菌对某些抗菌药物天然耐药,但临床在最终的二级报告发出之前只能根据一级报告结果进行经验性治疗,但有些经验性治疗可能是无效的;此外,目前本院血培养阳性危急值只实行了二级报告制度,且微生物实验室夜间无值班人员,夜间血培养阳性危急值不能及时处理,从而导致这部分标本报告滞后。
3.4改进方案 为了提高血培养病原菌的检出率和准确判断致病菌,临床医师应掌握血培养送检指征,每例患者应同时送检2~3套(儿童为2~3瓶)血培养,且每套血培养应在不同部位采集[13];微生物实验室需购置仪器设备,增加质谱、PCR、二代测序等新技术,快速确定病原菌的种类,实行和完善血培养三级报告制度;同时,需建立全天候的工作模式,及时处理夜间血培养阳性危急值,加快结果报告速度,为临床早期合理选择抗菌药物提供依据;临床医师应熟悉近年来医院血流感染病原菌的种类及其耐药性,加强对抗菌药物药效学及药代动力学等相关知识的培训,对临床不合理使用抗菌药物的现象及时予以纠正;临床也应根据血培养阳性危急值报告情况及药敏试验结果及时调整抗菌药物,确保抗感染治疗的有效性。
综上所述,血培养阳性危急值报告是临床尽快使用抗菌药物进行目标性治疗的先决基础,使临床能够及时、合理地调整抗感染治疗方案,这为降低患者医疗费用,延缓细菌耐药性的发生、发展和保证患者的生命安全提供了保障。
