CT与血清sCC-Ag、CYFRA21-1联合鉴别宫颈鳞癌腹膜后淋巴结转移的价值
2020-09-21荆州市中医医院放射科湖北荆州434000湖北省妇幼保健院妇产科湖北武汉430074
1.荆州市中医医院放射科(湖北 荆州 434000)2.湖北省妇幼保健院妇产科(湖北 武汉 430074)
任 伟1 黄 璇2
宫颈癌是女性生殖系统中发病率、致死率最高的一种恶性肿瘤,全世界范围内每年新发病例约50万,每年死亡病例约26万,其中85%以上来自发展中国家[1]。根据病理类型,宫颈癌被分为鳞状细胞癌(简称鳞癌)、腺癌、腺鳞癌等类型,鳞癌最为多见,约占83.3%[2]。CT是常用于鉴别腹膜后淋巴结转移的影像学检查手段,鳞状细胞癌抗原(squamous cell carcinoma antigen,sCC-Ag)、细胞角蛋白19片段抗原21-1(cytokeratin 19 fragment antigen21-1,CYFRA21-1)是用于诊断宫颈鳞癌的肿瘤标志物[3-4]。本研究对130例宫颈鳞癌患者术前行CT检查,并检测血清sCC-Ag、CYFRA21-1水平,旨在探讨三者联合应用在鉴别宫颈鳞癌腹膜后淋巴结转移的临床价值。
1 资料与方法
1.1 一般资料选取2016年5月至2018年5月我院妇科收治的130例宫颈鳞癌患者为研究对象,纳入标准:①符合FIGO分期标准[5],ⅠA-ⅡA期;②首次确诊;③行根治性子宫切除术+盆腔淋巴结清扫术+腹膜后淋巴结清扫术;④经术前宫颈组织活检及术后病理检查确诊;⑤未接受过宫颈鳞癌相关治疗;⑥经我院医学伦理委员会批准;⑦患者均签署知情同意书。排除标准:①既往有或合并其他恶性肿瘤;②术前有新辅助化疗或其他治疗史;③术前患有其他影响血清sCC-Ag、CYFRA21-1水平的疾病;④术前已证实存在远处器官转移;⑤非宫颈鳞癌或其他转移性肿瘤;⑥术前未行CT检查或血清sCC-Ag、CYFRA21-1检测;⑦有宫颈手术史;⑧临床资料不完整。年龄28~65岁,中位年龄46岁;临床分期:Ⅰa期27例,Ⅰb期52例,Ⅱa期51例;腹膜后淋巴结转移34例。
1.2 CT检查采用德国西门子64排螺旋CT机,禁食6h,检查前30min饮用1L左右温开水,检查时再饮水500ml,并进行呼吸训练,在扫描期间尽量屏住呼吸,若无法完成屏气动作,平静呼吸即可,扫描范围为膈顶至外阴水平。扫描参数:管电压120kV,管电流200mA,矩阵512×512,层厚5mm,层间距5mm。增强对比剂选用非离子型碘对比剂(每ml含320mg碘),使用高压注射器经肘静脉推注,注射速率3.0ml/s,注射量75ml左右,动脉期延迟30s扫描,静脉期延迟60s扫描。图像分析由2名高年资放射科医师分别独立阅片,共同完成诊断,观察腹主动脉旁及盆腔淋巴结的部位,并测量横轴位最短径,大于10mm即判定为淋巴结转移。
1.3 血清sCC-Ag、CYFRA21-1检测采集所有患者术前空腹静脉血3ml,静置后离心,取上清液,分别完成以下检测:①使用西门子ADVIA Centaur CP全自动化学发光免疫分析仪,采用微粒子微粒子化学发光法检测血清sCCAg水平(正常参考值为≤1.5ng/ml),试剂盒购于上海慧颖生物科技有限公司。②采用电化学发光法检测血清CYFRA21-1水平(正常参考值为0.1~3.3mg/L),试剂盒购于武汉博士康生物工程有限公司。
1.4 统计学方法运用SPSS 20.0软件进行统计学分析,计量数据以(±s)表示,行t检验,计数数据以[n(%)]表示,行χ2检验,以病理结果为“金标准”来评估CT及血清sCC-Ag、CYFRA21-1水平诊断宫颈鳞癌腹膜后淋巴转移的价值,并计算灵敏度、特异度、准确率,以P<0.05表示差异有统计学意义。
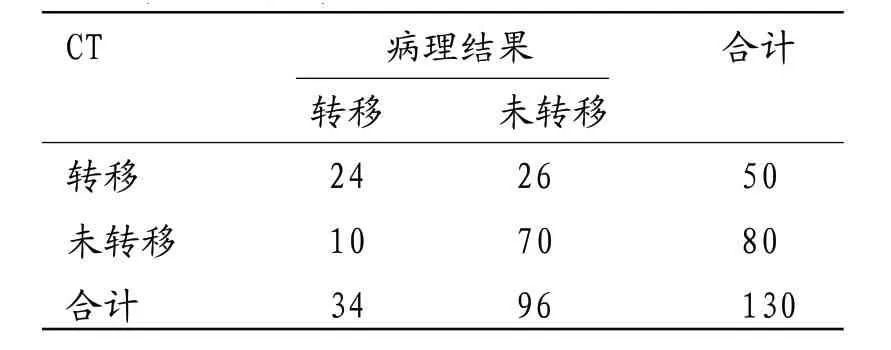
表1 CT诊断腹膜后淋巴结转移的价值

表2 血清sCC-Ag水平诊断腹膜后淋巴结转移的价值
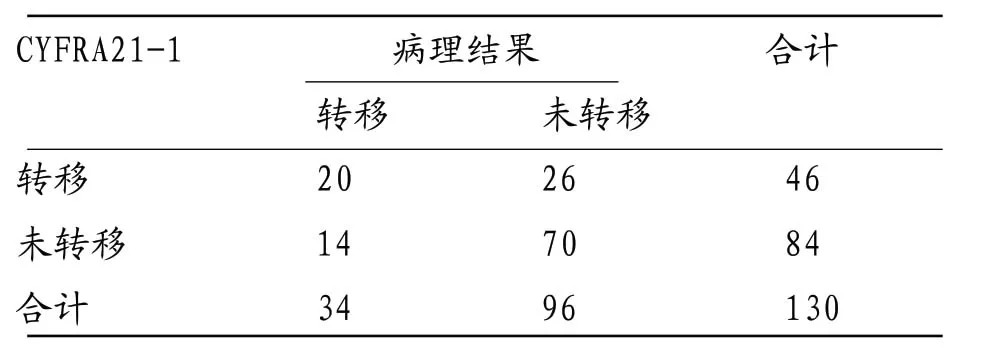
表3 血清CYFRA21-1水平诊断腹膜后淋巴结转移的价值
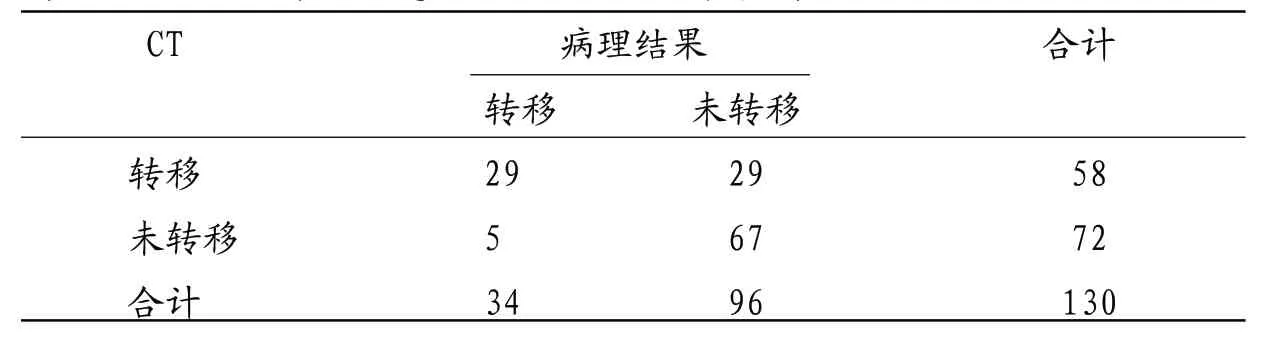
表4 CT联合血清sCC-Ag、CYFRA21-1水平诊断腹膜后淋巴结转移的价值
2 结 果
2.1 CT诊断腹膜后淋巴结转移的价值CT诊断腹膜后淋巴结转移50例,未转移80例;其诊断腹膜后淋巴结转移的灵敏度、特异度、准确率分别为70.59%、72.92%、72.31%。见表1。
2.2 血清sCC-Ag水平诊断腹膜后淋巴结转移的价值血清sCC-Ag水平诊断腹膜后淋巴结转移47例,未转移83例;其诊断腹膜后淋巴结转移的灵敏度、特异度、准确率分别为67.65%、75.00%、73.08%。见表2。
2.3 血清CYFRA21-1水平诊断腹膜后淋巴结转移的价值血清CYFRA21-1水平诊断腹膜后淋巴结转移46例,未转移84例;其诊断腹膜后淋巴结转移的灵敏度、特异度、准确率分别为58.82%、72.92%、69.23%。见表3。
2.4 CT联合血清sCC-Ag、CYFRA21-1水平诊断腹膜后淋巴结转移的价值CT联合血清sCCAg、CYFRA21-1水平诊断腹膜后淋巴结转移58例,未转移72例;三者联合诊断的灵敏度、特异度、准确率分别为85.29%、69.79%、73.85%。血清sCC-Ag水平诊断腹膜后淋巴结转移的特异度最高,三者联合诊断腹膜后淋巴结转移的灵敏度最高。见表4。
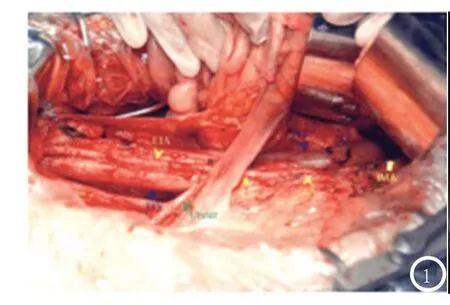
图1 右侧盆腔和腹主动脉旁淋巴结切除;
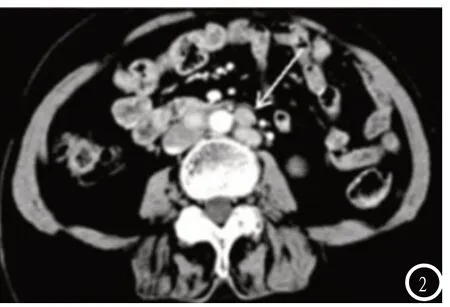
图2 腹主动脉多发淋巴结转移,边缘模糊,相互融合。
3 讨 论
宫颈癌是当下妇科临床上恶性程度较高的恶性肿瘤,病情进展较为缓慢,故其诊疗遵循“三早预防”的原则,虽然诊断方法及治疗方法呈多样化,但影响患者预后的因素也较多,如临床分期、肿瘤直径、浸润深度、淋巴结转移等[6]。过往报道指出,腹膜后淋巴结转移是影响宫颈癌患者5年生存率的独立危险因素,早期不伴有淋巴结转移者的5年生存率为85%~95%,而淋巴结转移者的5年生存率下降至50%~55%[7]。目前国内外应用的FIGO分期并未纳入淋巴结转移这一因素,对于早期宫颈癌患者,若无手术禁忌症往往选择手术治疗,经淋巴结清扫术后仍发生转移的淋巴结较少,因此,若能在术前明确是否存在淋巴结转移,不仅有助于确定手术方案、范围,还能减少淋巴结清扫造成的损伤及引发的并发症[8]。
宫颈癌的淋巴结转移通常是由连续的淋巴结链造成的,先沿着宫颈旁淋巴管转移至髂内、髂外、闭孔等区域淋巴结,再转移至髂前、髂总及腹主动脉旁淋巴结和乳糜池[9]。腹主动脉旁淋巴结转移一般都是发生在盆腔淋巴结转移的基础上,不同分期宫颈癌患者淋巴结转移率存在差异,关于腹膜后淋巴结转移的报道较少,对宫颈鳞癌腹膜后淋巴结转移率更是不清楚[10]。既往研究表明,宫颈癌患者腹膜后淋巴结转移受诸多临床、病理因素的影响,影像学检查并不能准确鉴别腹膜后转移,术中快速病理检查仍是诊断腹膜后淋巴结转移的“金标准”[11]。CT检查因其较高的分辨率,能清除显示淋巴结大小、数目,且具有无创性、直观性、普遍性等优点,常用于术前判断是否存在腹膜后转移[12]。本研究以10mm为诊断阈值,结合影像学表现进行鉴别,与病理结果比较,其诊断腹膜后淋巴结转移的灵敏度、特异度、准确率分别为70.59%、72.92%、72.31%。
sCC-Ag是鳞癌细胞所产生的一种特异性抗原,主要分布于血清中,其作为宫颈鳞癌的肿瘤标记物,已广泛引用与宫颈鳞癌的诊断和预后评估,但对其鉴别宫颈鳞癌腹膜后淋巴结转移的价值仍争议较大,国内外大量研究表明,宫颈鳞癌患者术前血清sCCAg水平与肿瘤大小、淋巴结转移等临床病理因素有关[13]。本研究结果显示,血清sCC-Ag水平诊断腹膜后淋巴结转移的灵敏度、特异度、准确率分别为67.65%、75.00%、73.08%。CYFRA21-1是中间丝蛋白家族中最小的成员,是上皮细胞骨架的一部分,广泛分布于鳞状上皮、汗腺、子宫内膜、乳腺导管等正常组织表面,一般呈低表达,但在上皮恶性肿瘤患者体液和组织液中CYFRA21-1的浓度明显升高[14]。本研究中,以3.3mg/L 为诊断阈值,血清CYFRA21-1水平诊断腹膜后淋巴结转移的灵敏度、特异度、准确率分别为58.82%、72.92%、69.23%。血清sCC-Ag水平诊断腹膜后淋巴结转移的特异度最高,三者联合诊断腹膜后淋巴结转移的灵敏度最高,有助于提高早期宫颈鳞癌的诊断价值。
综上所述,宫颈鳞癌患者术前血清sCC-Ag异常升高预示着可能存在腹膜后淋巴转移,CYFRA21-1可作为sCC-Ag的重要补充,CT与上述两者联合诊断宫颈鳞癌腹膜后淋巴转移可提高诊断灵敏度,为临床个性化治疗提高参考依据。