肝脏脂肪沉积和胰腺脂肪沉积的关系及两者对空腹血糖水平的影响
2020-09-10赵正宇于冬洋周寒松
赵正宇 柳 勇 单 奔 于冬洋 葛 芳 周寒松
(徐州医科大学附属淮安医院暨江苏省淮安市第二人民医院影像科,淮安市 223001,电子邮箱:635702416@qq.com)
随着经济的高速发展,近三四十年来人们的生活、工作模式及所处的社会环境等均发生了极大的改变,在全世界范围内肥胖症的发病率几乎增加了1倍[1]。肝脏和胰腺中脂肪的过度沉积,已被证实与肥胖及其相关的一系列疾病尤其是代谢综合征存在着密切联系[2-4]。目前,针对胰腺脂肪沉积的研究较少,且有诸多有关肝胰脂肪沉积的研究结果是基于主观评估或间接测算,可信度有待进一步评估。本研究利用3.0 T MRI Dixon水脂分离技术对成人肝脏脂肪分数(hepatic fat fraction,HFF)及胰腺脂肪分数(pancreatic fat fraction,PFF)进行定量测定,分析肝脏脂肪沉积和胰腺脂肪沉积之间的关系及两者对空腹血糖水平的影响,现报告如下。
1 资料与方法
1.1 研究对象 回顾性分析2017年7月至2018年6月在徐州医科大学附属淮安医院住院治疗的95例成年患者的临床资料。纳入标准:(1)病历资料及各项实验室检查完整;(2)入院期间接受上腹部磁共振检查;(3)半年之内未接受降糖、降脂治疗。排除标准:(1)有MRI检查禁忌证者;(2)长期大量饮酒者(乙醇摄入量男性≥40 g/d、女性≥20 g/d,连续5年以上);(3)伴有严重心肺疾病者;(4)合并急慢性感染性疾病者;(4)半年内曾接受糖皮质激素、胰岛素治疗者;(5)既往有药物性肝胰损伤者;(6)合并肝脏与胰腺肿瘤者。其中男性49例,女性46例,年龄(55.2±14.9)岁。参照代谢综合征的诊断标准[2,4],以空腹血糖>6.10 mmol/L作为高血糖组(n=24),空腹血糖≤6.10 mmol/L作为血糖正常组(n=71)。所有研究对象均对本研究知情同意并签署知情同意书。
1.2 研究方法
1.2.1 检查方法:应用德国西门子公司MAGNETOM Verio 3.0T MRI仪,采用体部12通道相控阵线圈及呼吸门控技术进行 MRI检查。扫描序列均包含横断面Dixon双回波水脂分离T1加权像序列,其具体参数为: 重复时间10.30 ms,第一回波时间2.46 ms,第二回波时间3.69 ms,视野309 mm×380 mm,层厚及层间距均为5 mm。使用主机附带的软件对所获得的图像进行后处理得到腹部脂肪分数图,可在任意感兴趣区测量HFF和PFF。感兴趣区应尽量大,同时注意避开所有病灶和非肝胰实质的解剖结构,每次测量3~4个感兴趣区并取平均值(图1)。脂肪分数=(同相位信号强度-反相位信号强度)/(2×同相位信号强度)×100%,即脂肪信号强度占MRI水脂总信号强度的百分比。

图1 基于Dixon水脂分离技术的肝脏(A)及胰腺(B)脂肪分数测量方法示意
1.2.2 观察指标:收集两组患者的性别、年龄、体质指数、总胆固醇、HDL-C、LDL-C、三酰甘油等指标,比较不同血糖水平亚组间上述各指标及HFF、PFF的差异,分析肝脏与胰腺脂肪沉积的相关性,以及影响血糖升高的因素。
1.3 统计学分析 采用SPSS 19.0软件进行统计分析。计数资料以例数表示,比较采用χ2检验;计量资料以(x±s)表示,比较采用两独立样本t检验;相关性分析采用Pearson相关分析;影响因素分析采用Logistic回归模型,以单因素分析中P<0.10的因子纳入回归模型。以P<0.05表示差异有统计学意义。
2 结 果
2.1 不同血糖水平亚组间各指标的比较 高血糖组三酰甘油、HFF及PFF均高于血糖正常组(均P<0.05)。不同空腹血糖水平亚组间的性别、年龄、体质指数、总胆固醇、HDL-C、LDL-C等指标比较,差异均无统计学意义(均P>0.05)。见表1。
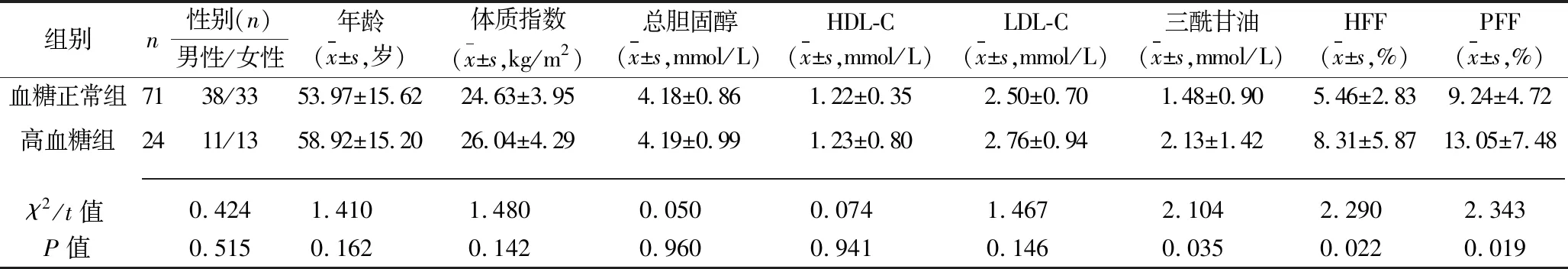
表1 血糖正常组与高血糖组的各项指标的比较
2.2 影响空腹血糖升高的多因素Logistic回归分析 以空腹血糖水平是否升高为因变量(升高=1,正常=0),以2.1中具有统计学意义的三酰甘油水平、HFF及PFF作为自变量纳入Logistic回归模型中,采用向前步进(似然比)进行分析(自变量均以连续变量纳入)。结果显示,仅HFF为空腹血糖水平升高的独立危险因子(β=0.126,SE=0.055,Waldχ2=5.376,OR=1.135,OR的95%CI为1.020~1.263,P=0.020),经HFF校正后PFF与空腹血糖水平升高的关系无统计学意义(P=0.221)。
2.3 肝脏与胰腺脂肪沉积的相关性 95例成年住院患者的HFF为2.0%~28.1%,PFF为2.1%~35.5%。在95例成年住院患者以及各血糖水平亚组中,HFF与PFF均呈正相关性(均P<0.05),见图2。
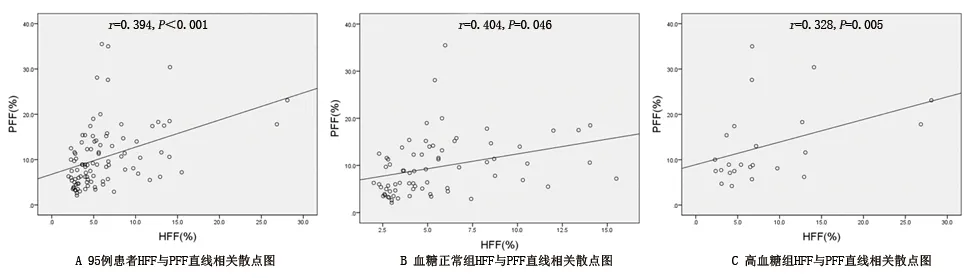
图2 95例成年患者及不同血糖水平亚组中HFF与PFF之间的直线相关散点图
3 讨 论
尽管医学界对肥胖及其所带来的健康风险(如代谢综合征、心血管病等)越来越重视,但是现阶段研究表明,对于大多数肥胖症,临床医师均未能进行有效诊断和医学干预,肥胖症患者在诸多地区尤其是较发达国家仍呈现逐年增长的趋势[5],今后有必要将肥胖所引起的内脏结构变化纳入研究的重点,以对其及相关疾病实施更强的干预。因此,借助量化的手段评估肝脏和胰腺的脂肪沉积情况,对于肥胖和糖代谢异常等病症的研究具有较大意义。在目前诸多非侵入性评估策略中,MRI Dixon扫描计划因具有简便快捷的特性而具有更为强大的优势。
人体脂肪在肝脏和胰腺中的过度沉积会导致非酒精性脂肪性肝病(non-alcoholic fatty liver disease,NAFLD)和非酒精性脂肪性胰腺病(non-alcoholic fatty pancreas disease,NAFPD),两者均已成为近年来医学界的研究热点,NAFLD和NAFPD不仅与肝脏和胰腺自身的脂肪化、慢性炎症、纤维化甚至癌变息息相关,而且与糖脂代谢异常、心血管疾病均有密切联系[6-9]。在前期研究中,本课题组分析了HFF、PFF与体质指数、血压、空腹血糖、多项血脂指标和腹部脂肪分布参数之间的关系[10-11],发现肝脏及胰腺中的脂肪沉积与肥胖及血糖代谢之间密切相关。但目前有关胰腺脂肪沉积和NAFPD的研究相对较少,尚处于起步阶段。
本研究结果显示,基于组间年龄、性别、体质指数匹配良好的情况下,高血糖组患者的三酰甘油、HFF及PFF均高于血糖正常组(均P<0.05),这从另一个角度反映了脂代谢异常、肝胰脂肪沉积与糖代谢异常之间有一定联系。脂质在非脂肪组织内蓄积可引起脂肪细胞肥大、巨噬细胞浸润、胰岛素信号传导受损和胰岛素抵抗,继而引起炎性脂肪因子大量释放并进一步加重脂肪在靶器官(如肝脏、胰腺和肌肉)中异位沉积[12-13]。肝脏脂质过度沉积还可增强肝细胞内脂肪酸氧化过程,而后者诱导肝细胞产生氧化应激并可引起肝细胞细胞器和DNA的损伤,加剧肝细胞脂质代谢能力下降并脂质沉积的情况,同时导致肝细胞的胰岛素抵抗[13-14]。胰腺脂质的过度沉积会导致三酰甘油含量增加、胰岛素基因表达降低、葡萄糖刺激胰岛素的分泌能力减弱以及胰腺细胞凋亡风险增加[15]。而无论是胰岛素分泌下降还是胰岛素抵抗,都必然导致肝脏对脂肪分解能力大大减弱,以及其他部位脂肪积累增多[12-15]。本研究结果还显示,本研究对象整体及不同血糖水平亚组中的HFF均与PFF呈现较稳定的正相关,这提示肝脂肪沉积与胰脂肪沉积密切相关,与相关研究结果[16]相似。同时,有较多研究证实NAFLD与NAFPD具有共同的风险因子,包括高龄、2型糖尿病、肥胖、胰岛素抵抗、高血脂等[4,6-9,14-15]。但是本研究的Logistic回归分析结果显示,仅HFF为空腹血糖水平升高的独立危险因子(P<0.05),经HFF校正后PFF与空腹血糖水平升高的关系不再具有统计学意义(P>0.05)。其原因可能为:肝脏是人体糖脂代谢的核心器官,肝脏脂肪沉积对空腹血糖水平的影响较胰腺更大,因此排除共线性后胰腺脂肪沉积与血糖水平不相关。
综上所述,肝脏和胰腺的脂肪沉积相关,且肝脏脂肪沉积是空腹血糖水平升高的独立危险因素,而胰腺脂肪沉积与空腹血糖水平可能缺乏直接联系。但本研究为小样本的回顾性研究,所得结论具有一定局限性,今后仍需进行大样本、前瞻性病例对照研究进一步验证。
