剪切波弹性成像及超声造影鉴别颈部不典型反应性增生淋巴结及淋巴瘤的价值
2020-09-08王晓荣梁奎艾迪拜木合买提宋涛
王晓荣,梁奎,艾迪拜·木合买提,宋涛
新疆医科大学第一附属医院超声诊断科,新疆乌鲁木齐 830054;*通讯作者 宋涛 doctorsongtao@163.com
颈部不典型反应性增生淋巴结与淋巴瘤声像图存在较多重叠。常规超声无法鉴别两者时,需借助病理[1-2];尤其怀疑淋巴瘤时,需切除完整淋巴结或行粗针活检。因此,影像学方法应用于鉴别会降低有创病理检查的比例。本研究拟探讨常规超声、剪切波弹性成像(share wave elastography,SWE)及超声造影(CEUS)对颈部不典型反应性增生淋巴结与淋巴瘤的诊断价值。
1 资料与方法
1.1 研究对象 收集2017年10月—2019年10月于新疆医科大学第一附属医院就诊的颈部淋巴结肿大患者的临床及影像学资料。纳入标准:①行常规超声检查前未接受任何诊疗。②颈部淋巴结肿大标准为Ⅰb 区(下颌下区)及Ⅱ区(颈内静脉上组)淋巴结短径≥0.8 cm,Ⅰa 区(颏下区)、Ⅲ区(颈内静脉中组)、Ⅳ区(颈内静脉下组)、Ⅴ区(颈后三角区)淋巴结短径≥0.5 cm[3]。③常规超声显示至少1 项恶性征象,即淋巴结长径与短径比值(L/S)<2、淋巴门髓质消失或变形、内部回声不均匀、非中央门型血流。同一患者多枚淋巴结肿大时,若灰阶及血流为同一类型,按1 枚计数,反之分别归类。每类选择最大一枚淋巴结观测,且其深界距皮肤应<3 cm[4]。排除有超声造影剂禁忌证患者。最终纳入87 例患者共102 枚淋巴结,其中男45 例,女42 例;年龄18~85 岁,平均(49.9±18.5)岁。所有患者均行细针穿刺或手术获得病理,并以此分为反应性增生组与淋巴瘤组。本研究经我院伦理委员会审查并同意,行CEUS 患者均告知可能出现的风险后签署知情同意书。
1.2 仪器与方法 采用声红超声仪(Supersonic Imaging Aixplorer)SL15-4 MHz 探头行常规超声,包括灰阶及彩色多普勒超声。记录L/S、淋巴门髓质形态、内部回声、血流类型等。
1.2.1 SWE 方法与图像评价 采用SL15-4 MHz 探头,于淋巴结最大切面上放置取样框,以能包括整个淋巴结及部分周围软组织为宜。探头与皮肤充分接触并不施加额外压力,避开周围骨骼、大血管搏动等干扰因素,待淋巴结周边软组织为均匀蓝色或淡绿色时冻结并采集图像。对每一枚纳入淋巴结采集至少3 幅弹性图(2DSWE)。浅表淋巴结模式下的弹性模量彩色标尺为0~100.0 kPa。结合既往研究及本组资料,颈部淋巴结2DSWE 分为以下类型:①均匀蓝色。淋巴结整个截面呈蓝色。②非均匀蓝色。包括蓝色为主的杂色,蓝色区域占整个淋巴结截面50%以上;非蓝色为主的杂色,非蓝色区域占50%以上[4-7]。以Q-BoxTrace 沿淋巴结包膜进行描记,记录每一幅图的最大弹性模量值(Max-SWE)并取中位数[6,8-9]。
1.2.2 CEUS 方法与图像评价 采用SL10-2 MHz 探头,中心频率4.5 MHz,机械指数0.09。经肘静脉手动推注SonoVue(11.8 mg/ml)2.4 ml,然后注射生理盐水5 ml,同时开启造影模式,记录动态图像约2 min。淋巴结内出现造影剂的5 s 内(动脉相)记录造影剂进入方式,即自门部开始增强、非门部开始增强(自周边开始、周边及中央同时开始),淋巴结内出现造影剂的6~20 s 内(实质相)记录造影剂分布状态,即均匀增强、不均匀增强(即结内存在灌注缺损区或低灌注区)。最终获得淋巴结CEUS 增强及灌注模式:①均匀增强,门部开始、非门部开始;②不均匀增强,门部开始、非门部开始[2]。
1.3 统计学方法 采用SPSS 21.0 软件,计量资料以表示,组间比较采用独立样本t检验;计数资料组间比较采用χ2检验。采用受试者工作特征曲线下面积(AUC)确定Max-SWE 界值。比较常规超声、CEUS、2D-SWE 及Max-SWE 鉴别两组淋巴结的敏感度、特异度、准确度及AUC。P<0.05 表示差异有统计学意义。
2 结果
2.1 病理结果 反应性增生组48 例患者共55 枚淋巴结,其中慢性炎性反应性增生10 例12 枚淋巴结,组织细胞性坏死性淋巴结炎(Kikuchi-Fujimoto disease,KD)6 例9 枚淋巴结,自身免疫性淋巴结增生4 例4 枚淋巴结,皮病性淋巴结炎3 例4 枚淋巴结,其余25 例26 枚淋巴结均为淋巴滤泡增生;淋巴瘤组39 例共47 枚淋巴结,其中霍奇金淋巴瘤4 例4 枚淋巴结,非霍奇金淋巴瘤35 例43 枚淋巴结。
2.2 超声结果
2.2.1 常规超声特征 两组淋巴结短径与长径差异均有统计学意义(P<0.05),而解剖分区差异无统计学意义(P>0.05);两组L/S、淋巴门髓质形态、内部回声差异无统计学意义(P>0.05),仅血流类型组间差异有统计学意义(P<0.05)。见表1、2。
2.2.2 SWE 及CEUS 特征 反应性增生组的Max-SWE 为31.5±13.8,淋巴瘤组为59.6±25.3,差异有统计学意义(P<0.05)。AUC 确定两组Max-SWE 界值为38.6 kPa。
两组2D-SWE、Max-SWE 及CEUS 声像图差异均有统计学意义(P<0.05),见表3。多数不典型反应性增生淋巴结的2D-SWE 为均匀蓝色(图1A)、质地偏软、呈门部开始的均匀增强(图1B)。多数淋巴瘤2D-SWE 呈非均匀蓝色(图2A)、质地偏硬、呈非门部开始的均匀增强(图2B)。此外,少数不典型反应性增生及淋巴瘤呈不均匀增强,2D-SWE 均为非均匀蓝色(图3A),其中反应性增生组有7 例KD和2 例慢性炎性反应性增生,淋巴瘤组有3 例可见大面积灌注缺损区(图3B)。
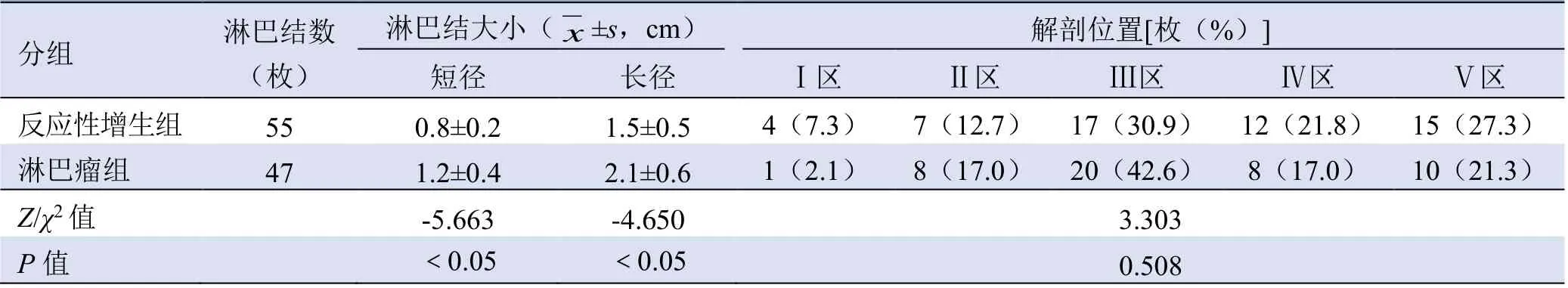
表1 颈部不典型反应性增生组与淋巴瘤组纳入淋巴结大小及所在颈部解剖位置
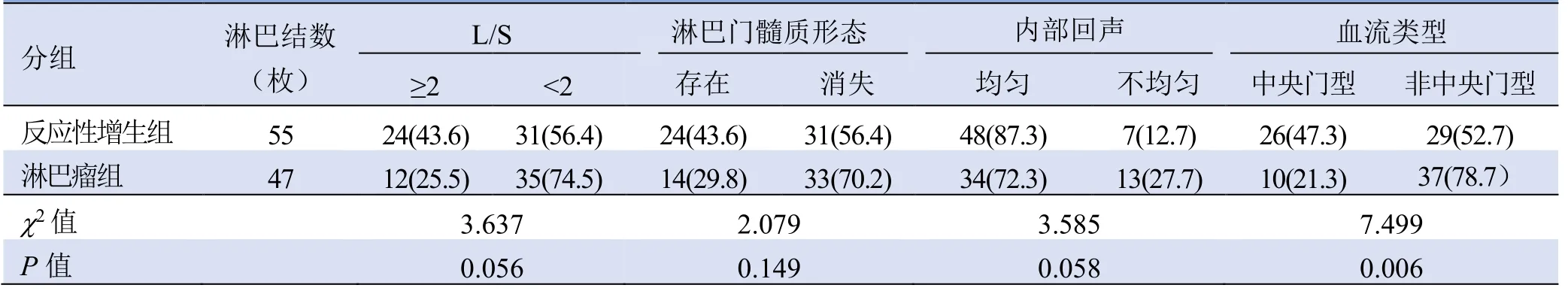
表2 颈部不典型反应性增生淋巴结与淋巴瘤的常规超声声像图特征[枚(%)]
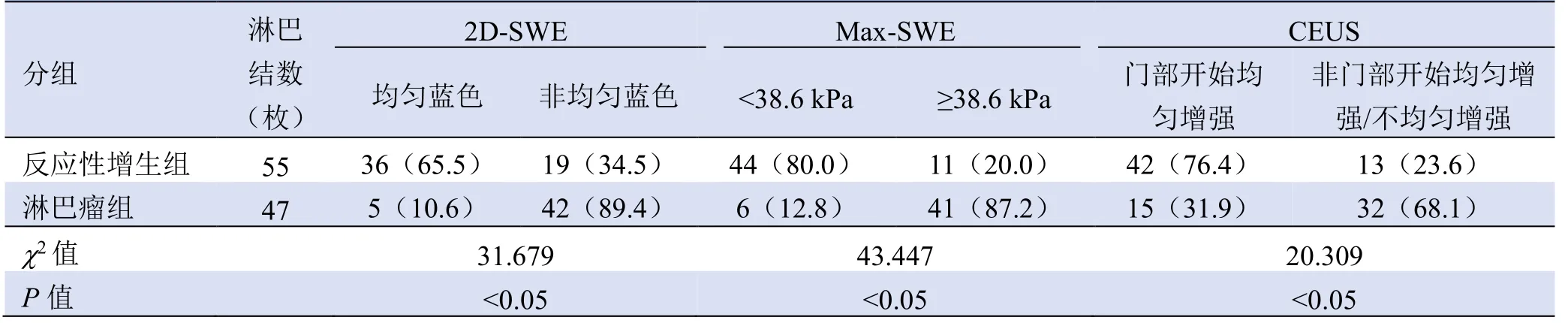
表3 颈部不典型反应性增生淋巴结与淋巴瘤的SWE 及CEUS 声像图表现[枚(%)]
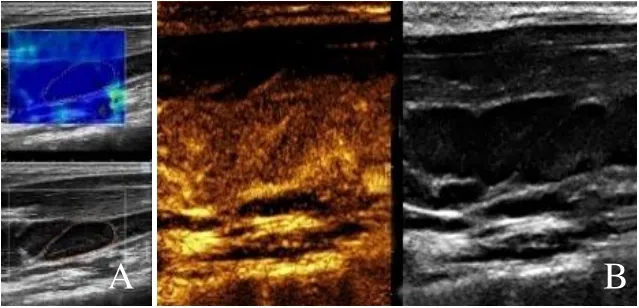
图1 男,29 岁,反应性增生淋巴结。2D-SWE 呈均匀蓝色,Max-SWE=28.6 kPa(A);CEUS 呈自门部开始均匀增强(B)
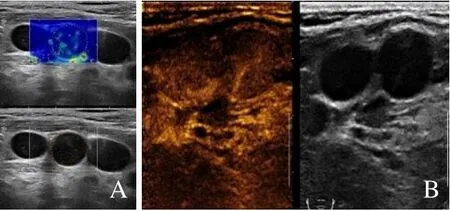
图2 女,54 岁,弥漫大B 细胞淋巴瘤。2D-SWE 呈蓝色为主的杂色,Max-SWE=54.2 kPa(A);CEUS 呈非门部开始均匀增强(B)
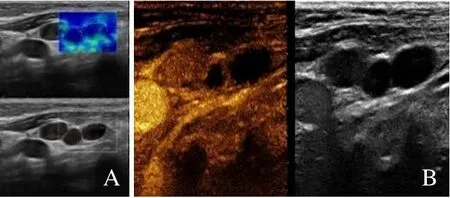
图3 女,61 岁,弥漫大B 细胞淋巴瘤。2D-SWE 呈蓝色为主的杂色,2 枚淋巴结Max-SWE 分别为46.9 kPa、48.0 kPa(A);CEUS 结内见大片无灌注区(B)
2.2.3 CDFI、SWE 及CEUS 诊断效能比较 分别用CDFI、SWE 及CEUS 鉴别颈部不典型反应性增生淋巴结与淋巴瘤,Max-SWE 的特异度及准确度最高,分别为80.0%和83.3%;2D-SWE 的敏感度最高,为89.3%;CDFI 的诊断效能最低(AUC=0.52),Max-SWE 最高(AUC=0.836),见表4。
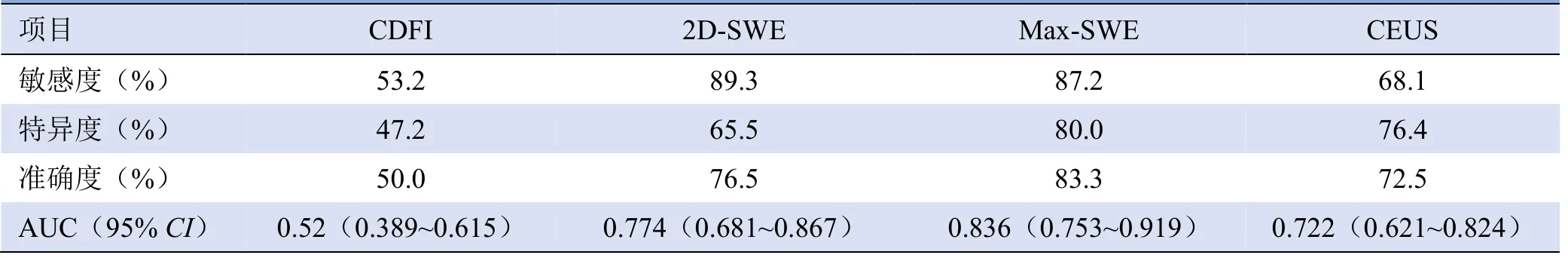
表4 CDFI、SWE 及CEUS 鉴别颈部不典型反应性增生淋巴结与淋巴瘤的诊断效能比较
3 讨论
在超声诊断中,反应性增生淋巴结与淋巴瘤难以鉴别。本研究中,常规超声指标仅CDFI 在两组淋巴结中差异有统计学意义,且诊断效能较低。浅表淋巴结弹性成像及超声造影日益受到关注。但大多数研究的恶性病例以转移性为主[6,10];且比较SWE 与CEUS鉴别反应性增生淋巴结与淋巴瘤优劣性的报道亦较少。本研究应用SWE 及CEUS 鉴别两类淋巴结病变均获得较好的诊断效能,且SWE 略胜于CEUS。
SWE 以弹性图和数值两种方式反映组织内的硬度差异[5-9]。早期研究多采用应变式弹性成像显示淋巴结弹性图,通过计算结内硬区占整个淋巴结截面的比值建立诊断标准,方法较为繁琐,且可重复性较差[6,10]。然而,弹性图直观、易于被使用者接受,具备较好的临床实用性。因此,本研究综合其他学者及本组资料特征,提出较为简化的2D-SWE 标准,即均匀蓝色和非均匀蓝色[5-9]。反应性增生淋巴结的主要病理表现是淋巴滤泡数目增多,结内质地较均匀,仅35.5%(19/55)质地不均匀,可能与结内纤维组织增生、碎屑性坏死等有关,导致局灶区域硬度增加或减低。本组资料中多数淋巴瘤质地不均匀,既往研究报道淋巴瘤比反应性增生淋巴结质硬,比转移性淋巴结质软[11-12]。淋巴瘤是未分化小淋巴细胞发生异常克隆性增殖,并逐渐蔓延至整个淋巴结[13]。大量异常增殖的细胞局限于淋巴结包膜内,导致结内硬度增加且硬度分布不均匀[12]。Max-SWE 可较全面地反映淋巴结内硬度差异,是恶性淋巴结的一个独立预测因子[5-6,9]。Herman 等[14]使用与本研究同款仪器及探头,在128 位健康志愿者中检测颈部淋巴结平均硬度为(9.5±4.6)kPa。本研究中,反应性增生组的Max-SWE 高于正常颈部淋巴结硬度,可见尽管反应性增生淋巴结大多数呈均匀蓝色,但淋巴滤泡增多还是导致硬度比正常淋巴结有所增加。淋巴瘤组的Max-SWE 高于反应性增生组,是因为有限空间内异常细胞大量增殖以及部分淋巴瘤内网状纤维或胶原纤维增生导致硬度增加[11]。
CEUS 可观察淋巴结内血流灌注方式,还可清晰显示结内数毫米级别以上的坏死[2,11];尤其是常规超声及SWE 内均很难明确显示凝固性坏死。本研究中多数反应性增生淋巴结呈自门部开始的均匀增强,约51.1%(24/57)的淋巴瘤呈非门部开始均匀增强,这是淋巴瘤特有的增强模式[2]。此外,约16.3%(9/55)的反应性增生淋巴结及17.0%(8/47)的淋巴瘤内有无增强区。淋巴结内存在多种类型坏死,其中碎屑性坏死较为常见,可见于KD、非特异性反应性增生、淋巴瘤等[13]。若对怀疑KD 患者行CEUS,探查结内存在小面积无灌注区,对KD 诊断具有重要意义。其次,淋巴结内大面积无灌注甚至整个淋巴结无增强,这可能是淋巴结梗死。病理学研究显示,对梗死淋巴结临近淋巴结行活检,发现淋巴瘤的几率高达27%~40%[13]。
尽管SWE 在本研究中的诊断效能最好,但存在一定的局限性。如淋巴结位置较深或凸向体表、靠近大血管搏动、靠近骨骼等会导致图像不达标或弹性测值增高[4,6]。虽然Max-SWE 测量客观且诊断效能较高,但诊断界值在不同仪器及不同病变间会存在一定的差异。因此,使用者应熟悉SWE 的应用范围。本研究的局限性为:反应性增生组与淋巴瘤组淋巴结大小差异有统计学意义;但因样本量所限,未能进一步展开不同大小淋巴结SWE 及CEUS 的对比,有待后期增加样本量进一步探讨。
总之,多数不典型反应性增生淋巴结呈均匀蓝色、Max-SWE<38.6 kPa、自门部开始的均匀增强,多数淋巴瘤呈非均匀蓝色、Max-SWE≥38.6 kPa、非门部开始均匀增强。对于应用常规超声难以鉴别两者时,优先选择SWE,因无创、价格低廉且诊断价值较高,对于SWE 仍不能较明确判断时,可使用CEUS。
