基于判别分析的产后早期压力性尿失禁超声诊断模型的建立
2020-09-04阚艳敏李晓松王艺桦郭艳娟
李 宁 阚艳敏 李晓松 王艺桦 刘 洋 郭艳娟 马 琳
国际控尿协会将压力性尿失禁(stress urinary incontinence,SUI)定义为正常情况下无漏尿,而在腹压增加时(如咳嗽、打喷嚏、大笑等)出现尿液不自主流出的现象[1]。调查研究[2]显示,女性产后SUI发生率可高达52%,给产后女性带来了极大的困扰。研究[3]表明产后早期及时的盆底肌康复锻炼可以有效改善盆底功能,预防产后SUI的发生,因此及早识别产后女性盆底结构的变化,提示临床早期干预,以减少产后SUI 的发生有重要意义。本研究应用盆底超声对产后早期SUI 患者盆底结构进行观察,并以临床综合诊断作为“金标准”,采用Fisher判别分析法建立诊断模型,探讨多变量联合诊断模型在产后早期SUI超声诊断中的应用价值。
资料与方法
一、研究对象
选取2017 年8 月至2019 年9 月在我院门诊行产后早期常规体检女性115 例,随机分为训练样本98 例、验证样本17 例;依据临床综合诊断SUI,其中训练样中 SUI 者 52 例,非 SUI 者 46 例;验证样本中,SUI者10例,非SUI者7例。纳入标准:①所有研究对象孕前均无盆底功能障碍性疾病;②均为单胎妊娠;③分娩胎儿体质量均≤4 kg;④孕次、产次均≤2次;⑤产后均未行盆底功能锻炼。排除孕期有前置胎盘、先兆早产、羊水量异常、妊娠期合并症,以及产后行盆底功能修复者等。本研究经我院医学伦理委员会批准,所有研究对象均签署知情同意书。
二、仪器与方法
使用三星WS 80 A彩色多普勒超声诊断仪,CA1-7经腹部超声探头,频率1~7 MHz;配有内置数字化图像管理系统。受检者取截石位,髋部屈曲、外展,膀胱需适度充盈(约50 ml),将探头置于会阴部,分别于静息及张力状态下获取二维盆底正中矢状切面图像,以耻骨联合后下缘为原点,以人体中轴线为Y轴,以经过耻骨联合后下缘的水平线为X轴,建立坐标轴,获取静息状态下膀胱颈距X 轴的距离(HBL)、张力状态下膀胱颈在Y 轴上的移动度(BND)、尿道旋转角度(URA,即张力状态与静息状态下尿道倾斜角的差值,同侧相减,异侧相加,其中尿道倾斜角为近端尿道与人体纵轴线所形成的夹角)、静息及张力状态下膀胱尿道后角(PVUA1、PVUA2,即近端尿道与膀胱基底部切线形成的角度);所有参数均测量3次,取平均值。
三、统计学处理
应用SPSS 21.0统计软件,计量资料以±s表示,两组比较行独立样本t检验;计数资料以频数或率表示,两组比较行χ2检验。采用多重线性回归分析,筛选出可以入组的变量;采用Fisher 逐步判别分析法,剔除不能入组的变量,建立训练样本产后早期SUI 盆底超声参数的综合诊断模型,通过将各个变量进行标准化,从而获得各个变量对判断产后早期SUI 的标准化贡献度;随后采用自身检验法、交叉检验法进行检验,然后再用验证样本对训练样本获得的诊断模型进行检验。绘制受试者工作特征(ROC)曲线对诊断模型进行评价。P<0.05为差异有统计学意义。
结 果
一、训练样本中SUI者与非SUI者基线资料比较
SUI 者与非SUI 者年龄、身高、体质量指数、孕次、产次比较,差异均无统计学意义。见表1。
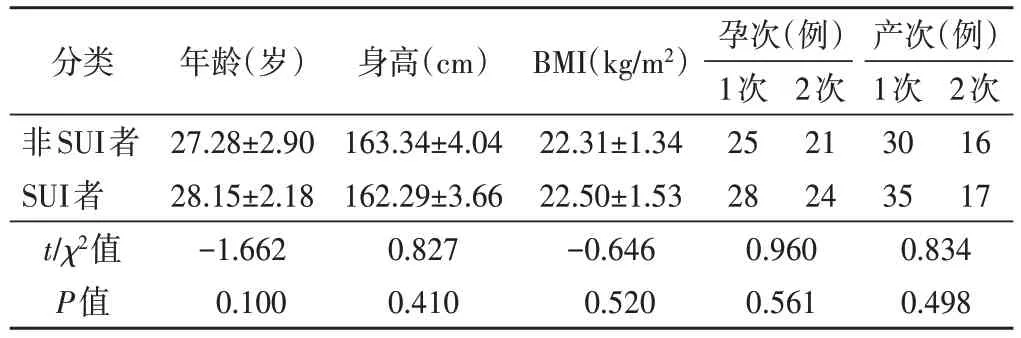
表1 SUI者与非SUI者基线资料比较
二、训练样本中经阴道分娩者、选择性剖宫产者SUI检出率比较
训练样本中经阴道分娩者50 例,SUI 者27 例,非SUI 者 23 例;选择性剖宫产者 48 例,SUI 者 25 例,非SUI者23例。SUI检出率分别为54.0%、52.1%,不同分娩方式SUI检出率比较差异无统计学意义(χ2=0.036)。
三、训练样本中SUI者与非SUI者超声参数比较
SUI 者 HBL、BND、URA、PVUA1、PVUA2均较非 SUI者明显增加,差异均有统计学意义(均P<0.05)。见表2和图1,2。
四、Fisher判别分析
(一)Fisher判别分析预测模型的建立
表2 训练样本中SUI者与非SUI者各盆底超声参数比较(±s)

表2 训练样本中SUI者与非SUI者各盆底超声参数比较(±s)
HBL:静息状态下膀胱颈距X 轴的距离;BND:张力状态下膀胱颈在Y 轴上的移动度;URA:尿道旋转角度;PVUA1:静息状态下膀胱尿道后角;PVUA2:张力状态下膀胱尿道后角
分类非SUI者SUI者t值P值HBL(cm)2.85±0.52 3.53±0.90-4.677 0.000 BND(cm)1.21±0.35 1.70±0.45-6.039 0.000 URA(°)22.86±4.89 34.82±3.12-14.201 0.000 PVUA1(°)109.95±13.35 117.90±20.14-2.240 0.027 PVUA2(°)132.74±9.45 143.81±9.72-5.698 0.000
1.首先采用线性回归方法,对产后早期SUI 者与非SUI 者差异有统计学意义的超声参数包括HBL、BND、URA、PVUA1、PVUA2进行多重共线性的诊断,其方差膨胀系数(VIF)值分别为 1.671、1.695、1.741、1.545、1.361,均<5,认为上述变量间不存在多重共线性,可采用Fisher 判别分析进行研究。以临床综合诊断作为因变量(金标准),以上5个变量作为自变量,研究变量的赋值情况见表3。

图1 产后早期非SUI女性盆底正中矢状切面图及超声测量参数

表3 产后早期女性盆底超声各变量及赋值情况表
2.采用逐步判别法筛选变量,有3 个变量进入Fisher 判别分析模型,即BND(X2)、URA(X3)、PVUA2(X5),获得Fisher 判别方程系数,见表4。以此建立Fisher 判别分析函数:Y0=-108.764+2.223X2+1.187X3+1.404X5;Y1=-144.728+4.145X2+1.879X3+1.499X5(其中Y0为非 SUI 者,Y1为 SUI 者;X2为 BND,X3为 URA,X5为PVUA2)。通过将入组变量进行标准化,BND、URA、PVUA2对于判断SUI 的标准化贡献度分别为0.242、0.875、0.286。

表4 Fisher分类函数系数
(二)判别分析的结果及验证
通过训练样本进行自身检验的方法所测得的综合诊断模型的诊断准确率为94.9%,误判率为5.1%;而通过交叉验证的方法所得到的结果与通过自身检验方法所得结果大致相同,准确率为93.9%,误判率为6.1%。通过将验证样本17 例患者超声参数带入经训练样本获取的方程后,对SUI 的诊断准确率为82.3%,误判率为17.7%。见表5~7。

图2 产后早期SUI女性盆底正中矢状切面图及超声测量参数

表5 判别分析模型自身验证结果 例

表6 判别分析模型交叉验证结果 例
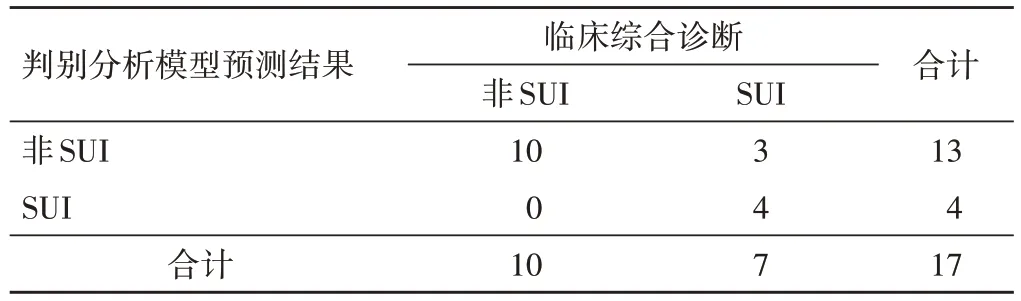
表7 判别分析模型诊断验证样本结果 例
(三)ROC曲线分析判别分析模型的诊断效能
以判别分析的预测值为检验值,临床综合诊断为“金标准”,绘制ROC 曲线显示,该模型评估SUI 的曲线下面积及 95% 可信区间为 0.939(0.895~0.983)。见图3。

图3 判别分析模型评估产后早期SUI的ROC曲线图
讨 论
SUI 的发生主要与膀胱、尿道的解剖结构及其支配神经、组织等有关,研究[4]报道分娩尤其是经阴道分娩被认为是诱导产后SUI发生、发展的重要原因,而本研究训练样本中不同分娩方式女性产后早期SUI检出率未见明显差异,因此对不同分娩方式女性产后早期盆底结构变化的观察及研究未进行分组。流行病学调查[5]显示,产后 1 年 SUI 的发生率高达 26%,虽然部分患者的盆底功能会逐渐恢复正常,出现阶段性症状消失,但是仍有50%左右的女性在产后5~12年发展为中、重度SUI,严重影响女性的生活质量。因此产后早期识别SUI 患者盆底结构的变化,提示临床早期诊断及干预,对降低远期SUI发生率有着重要意义。
临床上对于SUI 的诊断并不困难,但是诊断方法较为复杂,需要综合病史采集、体格检查及实验室检查等[6]。其中病史采集主要依靠下尿路症状问诊,对于症状描述不清的患者诊断较为困难;体格检查需要患者的配合,部分患者配合不到位会出现假阴性的情况;尿垫试验对早期SUI及临床症状较轻者,无法起到诊断作用;尿动力学检查往往被认为是诊断SUI的“金标准”,尤其是改良后的尿动力学检查诊断准确率较高,但不能显示盆底结构的变化,因此本研究建立超声多变量联合诊断SUI的诊断模型,操作简便,可重复性好,可以客观评价盆底结构及功能的变化。
本研究中SUI患者HBL、BND、URA、PVUA1、PVUA2均较非SUI者明显增加,差异均有统计学意义(均P<0.05),表明SUI 患者膀胱颈在盆腔的位置更为靠下,膀胱颈及尿道的活动度更大,与以往研究[7-12]结果一致。分析原因主要是由于分娩会造成控尿机制的神经功能缺陷和盆底结缔组织的损伤,导致盆底结构松弛,支撑力减弱,不能对抗咳嗽、提重物、上下楼梯等导致的腹压增加,使近端尿道和/或膀胱的活动度增加,从而出现尿液不自主流出的现象[13-14]。
判别分析是在分类对象的类别归属明确的情况下,根据对象的某些特征指标构造判别函数来判定其类别归属的一种统计学分类方法,应用该分析方法可以将多个盆底超声参数进行筛选并组合在一起来评价盆底功能的变化,为临床医师及超声医师提供更准确的信息,对指导临床工作具有重要作用。一般而言,建立判别函数前要将样本随机分成两个部分,分别占总样本量的85%和15%。前者用于建立判别函数,称为训练样本,后者用于考核判别函数的判别效果,称验证样本。采用验证样本计算的误判概率作为前瞻性误判概率的估计则比较客观。本研究采用该样本分类,分别建立了训练样本和验证样本,以保证诊断模型的客观性。
本研究利用盆底超声参数结合临床综合诊断结果的判别分析方法,建立诊断产后早期SUI 的综合诊断模型,通过逐步判别分析可以入组的超声参数为3 个,即 BND、URA、PVUA2,利用 Fisher 判别分析方法所建立的综合诊断模型的函数为:Y0=-108.764+2.223X2+1.187X3+1.404X5;Y1=-144.728+4.145X2+1.879X3+1.499X5(其中Y0为非SUI 者,Y1为SUI 者;X2为BND,X3为URA,X5为PVUA2)。诊断模型的判别效果一般用误判率来衡量,要求判别函数的误判率<0.1或<0.2方才有应用价值。本研究通过训练样本进行自身检验的方法所测得的综合诊断模型的诊断准确率为94.9%,误判率为5.1%;而通过交叉验证的方法所得到的结果与通过自身检验方法所得结果大致相同,准确率为93.9%,误判率为6.1%;两种验证方法所得误判率均<0.1,表明诊断模型具有较高的应用价值。最后通过将验证样本17 例患者超声参数带入通过训练样本获取的方程后,对SUI 的诊断准确率为82.3%,误判率为17.7%,误判率<0.2,诊断准确率较高,表明此结果在临床对产后早期SUI 的判定中准确率较高,具有重要参考价值。但验证样本误判率大于训练样本误判率,分析原因可能与本研究样本量相对较少,影响进入诊断模型的参数有关;也可能是因为验证样本数量较少,对于综合诊断模型的验证会存在一定的夸大性等。因此在今后的工作中应扩大样本量深入研究。在自身验证、交叉验证及验证样本验证结果中,分别有5 例、6 例、3 例误判,说明判别分析存在着难以将少量SUI 患者与非SUI 者盆底超声参数进行鉴别的情况,今后在实际工作中需将判别结果与超声参数相结合,对超声参数明显偏大或偏小的病例进行仔细分析,以减少误判的发生。
本研究以判别分析的预测值为检验值,临床综合诊断为“金标准”,绘制ROC曲线,得出曲线下面积及95%可信区间为0.939(0.895~0.983),进一步证明所建模型的诊断价值较高,可以作为产后早期SUI诊断的参考。
综上所述,本研究所建立的基于判别分析的产后早期SUI 超声诊断模型具有较好的效能,可以客观反映盆底结构及功能的变化,为临床SUI 的诊断提供影像学依据。
