创伤性硬膜下积液转化为慢性硬膜下血肿危险因素分析
2020-08-07易盼王存祖陈品王东东王辉何世维曾巍
易盼 王存祖 陈品 王东东 王辉 何世维 曾巍
创伤性硬膜下积液(TSE)是颅脑创伤(TBI)的常见并发症,可转化为慢性硬膜下血肿(CSDH)[1-2],相关发生机制目前尚未明确,可能与创伤性硬膜下积液形成并体积增大而致硬膜下血管破裂,以及积液性状改变引起局部炎症反应、包膜形成、管腔内纤维蛋白溶解亢进、出血增加等有关[3]。明确创伤性硬膜下积液转化为慢性硬膜下血肿的危险因素,可以进行针对性预防与治疗,减少误诊和需进一步手术的风险。本研究回顾分析75 例颅脑创伤伴创伤性硬膜下积液患者的临床资料,探讨创伤性硬膜下积液转化为慢性硬膜下血肿的危险因素。
对象与方法
一、研究对象
1.纳入标准 (1)颅脑创伤伴创伤性硬膜下积液。(2)创伤性硬膜下积液均符合以下诊断标准[4]:积液出现于颅脑创伤后;CT可见硬膜下“月牙”形均匀低密度区域;硬膜下病变区CT值<20 Hu;无包膜或包膜不强化。(3)硬膜下积液量 ≤ 100 ml。(4)年龄≥14 岁。(5)创伤至入院时间<24 h。
2.排除标准 (1)颅脑创伤术后发生的硬膜下积液。(2)硬膜下积液量>100 ml,有神经压迫症状、明显占位效应或颅内高压症状,脑室、脑池受压变形,中线偏移>10 mm,需外科手术清除积液。(3)随访期间(创伤后3 ~6 个月)失访。
3.一般资料 选择 2017 年 12 月至 2019 年 7 月在苏北人民医院神经外科住院治疗并明确诊断为颅脑创伤伴创伤性硬膜下积液的患者共75例,男性63 例,女性 12 例;年龄 27 ~ 88 岁,平均(64.75 ±12.29)岁。既往高血压29 例(38.67%)、冠心病1 例(1.33%)、糖尿病 8 例(10.67%)、高脂血症 5 例(6.67%),吸烟 24 例(32%)、饮酒 25 例(33.33%)。本组患者血小板计数(70 ~322)×109/L[正常参考值(100 ~300)×109/L],平均(166.80±55.76)×109/L;其中6 例(8%)正在服用肝素、华法林、阿司匹林或氯吡格雷等抗凝药,3 例(4%)凝血功能异常[包括凝血酶原时间(PT)>正常参考值3 s、活化部分凝血活酶时间(APTT)>正常参考值10 s 或国际标准化比值(INR)异常(正常参考值0.75 ~1.25)]。创伤后分别予以甘露醇(11 例占14.67%)、氨甲环酸(15 例占20%)或甘露醇与氨甲环酸联合治疗(32 例占42.67%),部分患者(17 例占22.67%)未予以甘露醇和氨甲环酸处理。
二、研究方法
1.影像学评价方法 患者入院后即行头部CT检查,治疗过程中和随访期间通过CT或MRI了解病情进展程度或转归。(1)慢性硬膜下血肿诊断符合以下标准[1]:CT 可见硬膜下“月牙”形混杂密度或等密度区域,且CT 值>20 Hu;MRI显示硬膜下“月牙”形短T1、长T2信号影;常可见包膜且包膜强化。(2)创伤性硬膜下积液转化为慢性硬膜下血肿的诊断标准[1]:颅脑创伤后CT或MRI呈创伤性硬膜下积液改变,复查CT或MRI显示创伤性硬膜下积液区域呈慢性硬膜下血肿改变。(3)观察指标:通过观察创伤性硬膜下积液侧别(单侧或双侧)、积液密度(高于或等于脑脊液密度)、创伤后达最大积液量时间、最大积液厚度、积液量最大时中线偏移程度、创伤后急性硬膜下出血侧是否出现积液以及是否并发脑萎缩共计7 项参数,判断创伤性硬膜下积液是否转化为慢性硬膜下血肿,并采用回归分析筛选相关危险因素。
2.统计分析方法 采用SPSS 25.0 统计软件进行数据处理与分析。计数资料以相对数构成比(%)或率(%)表示,采用χ2检验或Fisher 确切概率法。呈正态分布的计量资料以均数±标准差()表示,采用两独立样本的t检验;呈非正态分布的计量资料以中位数和四分位数间距[M(P25,P75)]表示,行Mann-WhitneyU检验。创伤性硬膜下积液转化为慢性硬膜下血肿相关危险因素的筛查采用单因素和多因素逐步法Logistic 回归分析(α入=0.05,α出=0.10)。以P≤0.05为差异具有统计学意义。
结 果
本组75 例创伤性硬膜下积液患者CT 检查显示,单侧积液 37 例(49.33%),双侧积液 38 例(50.67%);积液密度高于脑脊液37 例(49.33%),等于脑脊液38例(50.67%);创伤后达最大积液量时间为 1 ~ 31 d,中位时间6(4,10)d;最大积液厚度3 ~18 mm,中位值7(5,11)mm;积液量最大时中线偏移0 ~5 mm,中位值0(0,0)mm;51 例(68%)并发脑萎缩;28 例(37.33%)急性硬膜下出血侧出现积液。根据创伤性硬膜下积液是否转化为慢性硬膜下血肿分为转化组(33例)和未转化组(42例),转化组年龄(P=0.050)、应用抗凝药比例(P=0.014)、积液密度高于脑脊液密度比例(P=0.002)、创伤后达最大积液量时间(P=0.000)、最大积液厚度(P=0.000)和脑萎缩比例(P=0.006)均高于未转化组,其余指标组间差异无统计学意义(均P>0.05;表1,2)。

表1 转化组与未转化组患者一般资料的比较Table 1. Comparison of general data between transformed group and non-transformed group

表2 转化组与未转化组患者影像学参数的比较Table 2. Comparison of imaging data between transformed group and non-transformed group
单因素Logistic回归分析显示,积液密度高于脑脊液密度比例(P=0.002)、创伤后达最大积液量时间长(P=0.000)、最大积液厚度大(P=0.000)和并发脑萎缩(P=0.008)是创伤性硬膜下积液转化为慢性硬膜下血肿的危险因素(表3,4)。将上述因素代入多因素Logistic 回归方程,结果显示,积液密度高于脑脊液密度(OR=6.021,95%CI:1.047 ~ 34.631;P= 0.044)、创伤后达最大积液量时间长(OR=1.253,95%CI:1.002 ~ 1.568;P=0.048)、最大积液厚度大(OR=2.080,95%CI:1.267 ~ 3.414;P=0.004)和并发脑萎缩(OR=35.392,95%CI:1.397 ~ 896.474;P=0.031)是创伤性硬膜下积液转化为慢性硬膜下血肿的危险因素(表5;图1,2)。
讨 论
创伤性硬膜下积液最早由 Mayo[5]于 1894 年提出,但其发生机制至今仍未阐明,大多数学者顷向于蛛网膜破裂和活瓣形成学说、血脑屏障破坏学说或脑萎缩学说等[6-8],其中以蛛网膜破裂和活瓣形成学说较被推崇[3]。创伤性硬膜下积液转化为慢性硬膜下血肿可能与以下原因有关[9-10]:(1)不断增加的硬膜下积液使硬膜下腔间隙不断扩大,导致桥静脉和蛛网膜颗粒静脉不同程度破裂或局部毛细血管破裂出血,逐渐形成慢性硬膜下血肿。(2)长期积液使积液周围形成包膜,而包膜内新生的毛细血管内皮不完整,同时积液腔内处于纤维蛋白溶解亢进状态,新生毛细血管持续渗血,从而导致慢性硬膜下血肿。(3)硬膜下积液性状不同,混有血液成分或蛋白质含量较高的积液,易转化为慢性硬膜下血肿。既往研究显示,创伤性硬膜下积液转化为慢性硬膜下血肿的概率为2.4% ~ 60.8%[1,7,11-13]。本研究75例患者中33例于伤后恢复期转化为慢性硬膜下血肿,转化率为44%,与既往研究相一致。然而,临床上究竟何种创伤性硬膜下积液更易转化为慢性硬膜下血肿?长期以来一直是神经外科医生广为探讨且颇具临床意义的研究课题。
在本研究中,根据创伤性硬膜下积液是否转化为慢性硬膜下血肿分为转化组和未转化组,转化组患者年龄、应用抗凝药比例、积液密度高于脑脊液密度比例、创伤后达最大积液量时间、最大积液厚度和脑萎缩比例均高于未转化组。进一步的单因素和多因素逐步法Logistic回归分析显示,积液密度高于脑脊液密度比例、创伤后达最大积液量时间长、最大积液厚度大和并发脑萎缩是创伤性硬膜下积液转化为慢性硬膜下血肿的危险因素。积液密度高于脑脊液密度,提示积液中血液成分和蛋白质含量较高,其分解后形成的小分子炎性介质可以刺激硬脑膜边缘层的纤维母细胞分泌IL-6和IL-8等细胞因子,这些细胞因子具有促进蛛网膜和硬脑膜生发层细胞增生的作用,进而逐渐形成积液包膜;同时,IL-8还可以诱导血管增生和促进炎性细胞浸润、趋化,由于新生血管内皮尚不完整,而炎性细胞的浸润使其通透性增加,从而导致包膜不断渗血,逐渐形成慢性硬膜下血肿[14-15]。积液厚度越大、自然吸收时间越长,即可有充足的时间形成积液包膜,在积液包膜向血肿包膜移行过程中包膜表面新生毛细血管壁不完整,通透性增加,质地较脆,不断渗血,逐渐形成慢性硬膜下血肿;同时,积液厚度越大、硬膜下腔间隙也越大、桥静脉和蛛网膜颗粒静脉受到的牵拉也越大,导致静脉破裂出血,从而形成慢性硬膜下血肿。积液达最大量时距创伤时间越长,表明创伤性硬膜下积液长期处于进展期,蛛网膜破裂形成的活瓣缺口修复较慢,可有充足的时间形成包膜,包膜新生血管不断渗血,从而形成慢性硬膜下血肿。创伤性硬膜下积液并发脑萎缩时,硬膜下腔间隙增大,使桥静脉等的易损性增加,加之脑移动范围增大,易引起蛛网膜撕裂和血管撕裂,从而形成慢性硬膜下血肿[16]。郭振宇等[17]认为,积液密度和积液厚度是创伤性硬膜下积液转化为慢性硬膜下血肿的重要危险因素,与本研究结果相一致。有研究显示,年龄也是创伤性硬膜下积液转化为慢性硬膜下血肿的危险因素,这是由于高龄患者大多存在脑萎缩,使硬膜下腔间隙增大,桥静脉和蛛网膜颗粒静脉易牵拉出血[18];亦有研究显示,创伤性硬膜下积液转化为慢性硬膜下血肿的患者年龄跨度较大,年龄可能并非决定因素[17]。本研究单因素和多因素逐步法Logistic回归分析亦证实,年龄并非创伤性硬膜下积液转化为慢性硬膜下血肿的危险因素。
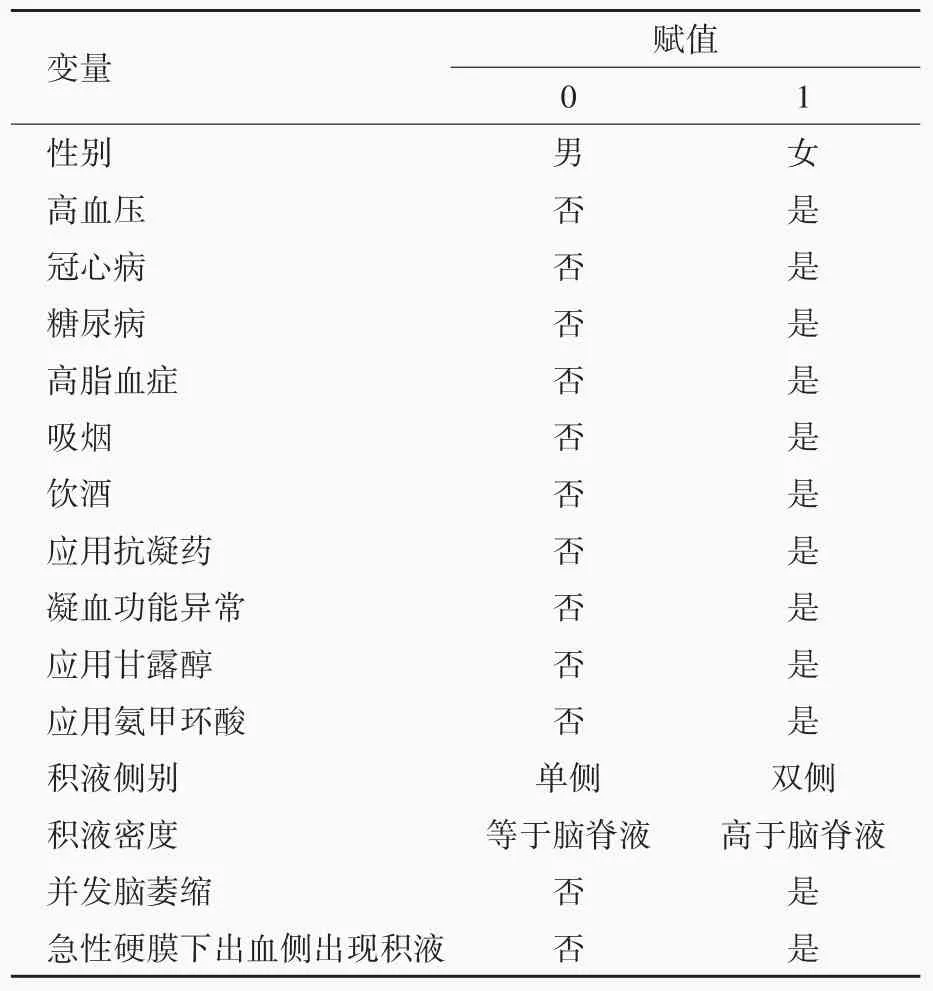
表3 创伤性硬膜下积液转化为慢性硬膜下血肿相关危险因素的变量赋值表Table 3. Variable assignment table of risk factors related to the transformation of TSE into CSDH
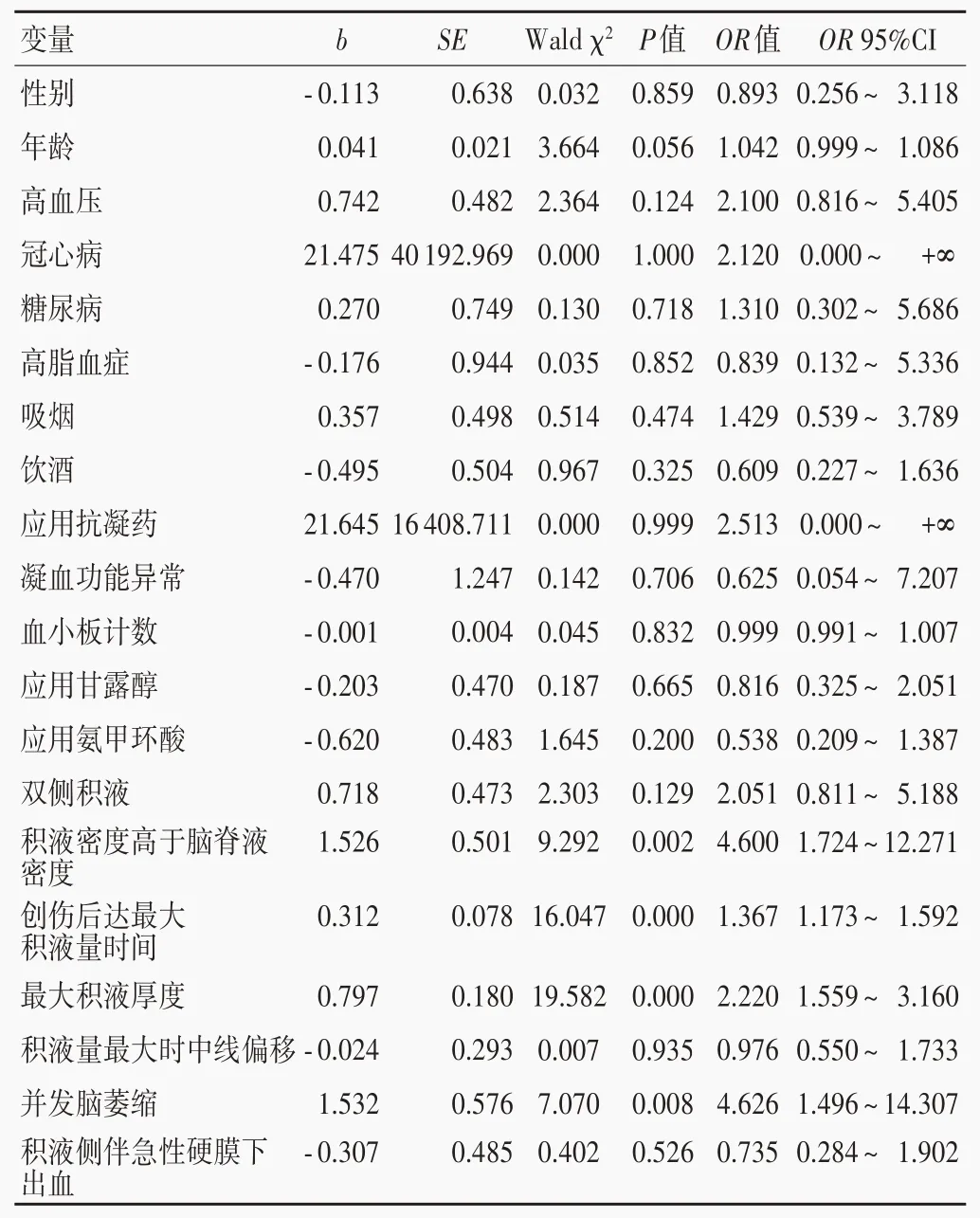
表4 创伤性硬膜下积液转化为慢性硬膜下血肿相关危险因素的单因素Logistic回归分析Table 4. Univariate Logistic regression analysis of the risk factors for the transformation of TSE into CSDH

表5 创伤性硬膜下积液转化为慢性硬膜下血肿相关危险因素的多因素逐步法Logistic回归分析Table 5. Multivariate stepwise Logistic regression analysis of the risk factors for the transformation of TSE into CSDH
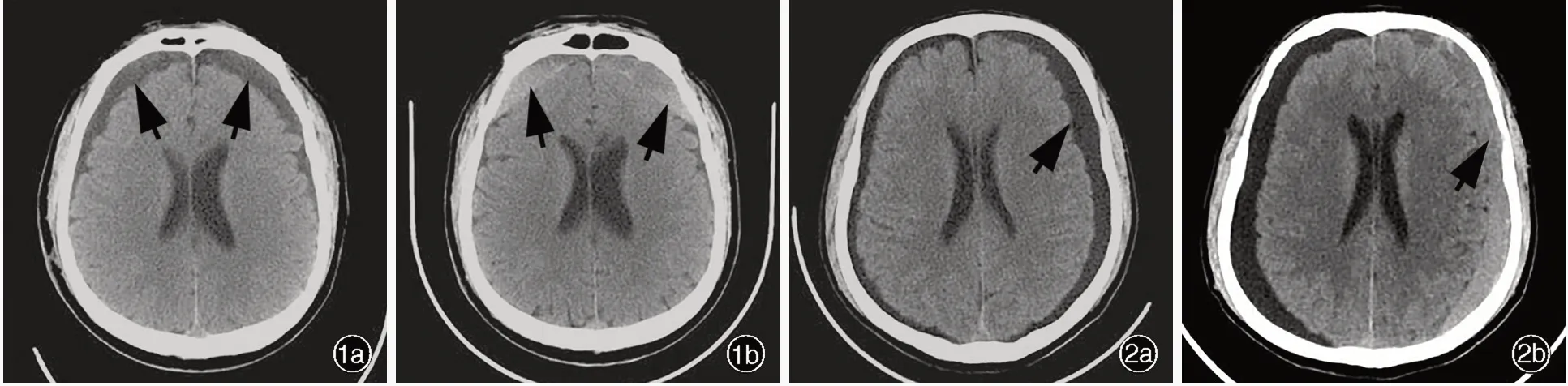
图1 男性患者,60 岁。临床诊断为颅脑创伤伴创伤性硬膜下积液,硬膜下积液量于创伤后第12 天达峰值。头部CT 检查所见1a 双侧额叶积液密度高于脑脊液(箭头所示) 1b 创伤后第69天双侧额叶硬膜下可见高密度影(箭头所示),提示积液转化为慢性硬膜下血肿 图2 男性患者,67 岁。临床诊断为颅脑创伤伴创伤性硬膜下积液,硬膜下积液量于创伤后第10天达峰值。头部CT 检查所见 2a 左侧额颞顶叶积液厚度为16 mm(箭头所示) 2b 创伤后第63 天左侧额颞顶叶积液转化为慢性硬膜下血肿(箭头所示)Figure 1 A 60-year-old male patient was clinically diagnosed with TSE after TBI, and the volume of subdural effusion reached its maximum on the 12th day after TBI. Head CT findings The density of bilateral frontal subdural effusion was higher than that of CSF(arrows indicate, Panel 1a). The subdural effusion transformed into CSDH on the 69th day after TBI (arrows indicate, Panel 1b).Figure 2 A 67-year-old male patient was clinically diagnosed with TSE after TBI, and the volume of subdural effusion reached its maximum on the 10 day after TBI. Head CT findings The thickness of subdural effusion in the left frontotemporal and parietal lobes was about 16 mm (arrow indicates, Panel 2a). The subdural effusion transformed into CSDH on the 63th day after TBI (arrow indicates,Panel 2b).
综上所述,创伤性硬膜下积液易转化为慢性硬膜下血肿,积液密度高于脑脊液密度比例、创伤后达最大积液量时间长、最大积液厚度大和并发脑萎缩是创伤性硬膜下积液转化为慢性硬膜下血肿的危险因素。因此,积液长期处于进展期、积液密度高于脑脊液密度、最大积液厚度较大、并发脑萎缩的创伤性硬膜下积液更易转化为慢性硬膜下血肿,对于此类患者应指导其做好定期复查和随诊,做到早期诊断、及时治疗。
利益冲突无
