初诊断2型糖尿病患者糖化血红蛋白水平与胰岛α细胞及β细胞功能的相关性
2020-08-03徐将祝捷杨光伟黄斌许琳琳孙建然王炜陈燕叶山东
徐将,祝捷,杨光伟,黄斌,许琳琳,孙建然,王炜,陈燕,叶山东
[中国科学技术大学附属第一医院(安徽省立医院)内分泌科,合肥 230001]
糖化血红蛋白(HbA1c)与空腹血糖及餐后2 h血糖均有良好的相关性,可反映患者近8周至12周机体的平均血糖水平;《中国2型糖尿病糖尿病防治指南》建议HbA1c≥7.0%患者应积极启动临床治疗。既往有研究报道血糖或HbA1c与胰岛β细胞功能的关系,但HbA1c与胰岛α细胞功能的相关研究尚不多见,本研究回顾分析了我院住院的初诊断2型糖尿病(T2DM)患者不同HbA1c水平与患者胰岛α细胞及β细胞功能的关系。
1 对象与方法
1.1 研究对象 选取2014年1月至2018年12月在安徽省立医院住院的初诊断2型糖尿病患者106例,其中男性65例,女性41例;年龄范围30~75岁,年龄(52.4±10.40)岁;所有患者诊断均符合1999年WHO公布的T2DM诊断标准。所有患者均排除1型糖尿病、其他类型糖尿病、妊娠糖尿病、严重脏器功能障碍、严重感染及恶性肿瘤,贫血及入院前长期使用拮抗胰岛素药物者。研究对象按HbA1c水平分为三组:A组30例,7.0≤HbA1c<9.0%;B组34例,9.0≤HbA1c<11.0%;C组42例,HbA1c≥11.0%。
1.2 研究方法
1.2.1 标本采集和检测指标 询问和体检记录研究对象的年龄、性别、收缩压(SBP)、舒张压(DBP),身高和体质量计算体质指数(BMI)。所有受试者均隔夜空腹8 h以上,次日清晨静脉抽血测定空腹血糖(FPG)、糖化血红蛋白(HbA1c)、血脂,然后行标准馒头餐-胰岛素、胰高血糖素释放试验:10 min进食馒头100 mg(约75 g葡萄糖),自进食起0.5 h、1 h、2 h、3 h分别采集静脉血送检测定血糖(G0、G30、G60、G120、G180)、胰岛素(I0、I30、I60、I120、I180)及胰高血糖素(GL0、GL30、GL60、GL120、GL180)水平。HbA1c测定采用高效液相分析法,血糖检测用葡萄糖氧化酶法,胰岛素、胰高血糖素检测采用化学发光法。
1.2.2 胰岛α细胞和β细胞功能的评价指标 (1)采用稳态模型评估的胰岛素抵抗指数(HOMA-IR)评价胰岛素抵抗,即HOMA-IR=G0×I0/22.5;(2)采用稳态模型评估的胰岛β细胞分泌指数(HOMA-β)反映基础胰岛素分泌功能,即HOMA-β=20×I0/(G0-3.5)。(3)采用馒头餐负荷后30 min胰岛素与血糖的净增值比值(ΔI30/ΔG30)评价胰岛β细胞早相胰岛素分泌功能,即ΔI30/ΔG30=(I30-I0)/(G30-G0)。(4)用曲线下面积公式(AUC)即AUC=1/4×空腹值+1/2×(30分钟值+180分钟值)+3/4×60分钟值+120分钟值,计算胰岛素曲线下面积(AUCI)、胰高血糖素曲线下面积(AUCGL),以AUCI评价第二时相胰岛素分泌功能。(5)以胰高血糖素、AUCGL评估胰岛α细胞功能,以HOMA-β、ΔI30/ΔG30、AUCI评估胰岛β细胞功能。
2 结果
2.1 一般资料比较 三组不同HbA1c患者间性别、年龄、体质指数、收缩压、舒张压差异无统计学意义(P>0.05);三组T2DM患者随HbA1c的升高,空腹血糖、总胆固醇、三酰甘油及低密度脂蛋白逐渐增高,三组间差异有统计学意义(P<0.05)。见表1。
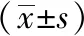
表1 三组间一般临床资料的比较
2.2 三组间胰岛α细胞功能的比较 三组不同HbA1c患者的空腹及餐后胰岛素30 min、60 min、120 min、180 min胰高血糖素水平差异有统计学意义(P<0.05),B组和C组患者空腹及餐后30 min、60 min、120 min及180 min胰高血糖素水平高于A组同时间,C组空腹及餐后120 min胰高血糖素水平高于B组;随HbA1c的升高,AUCGL逐渐增高,三组间差异有统计学意义(P<0.05),C组患者AUCGL高于A组和B组。见表2。
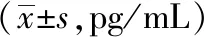
表2 三组HbA1c患者空腹及餐后胰高血糖素的比较
2.3 三组间胰岛β细胞功能的比较 三组不同HbA1c患者间HOMA-IR差异无统计学意义(P>0.05);三组患者随HbA1c的升高,HOMA-β、ΔI30/ΔG30及AUCI逐渐下降,三组间差异有统计学意义(P<0.05)。见表3。
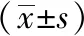
表3 不同HbA1c患者β细胞功能的比较
2.4 相关性分析 Pearson相关分析结果显示患者HbA1c与年龄、BMI、SBP、DBP、TC、TG、LDL无显著相关性(P>0.05);患者HbA1c水平与空腹血糖、餐后120 min血糖、HOMA-IR、AUCGL呈正相关(r分别为0.527,0.374,0.193,0.275,P值均<0.05),患者HbA1c水平与HOMA-β、ΔI30/ΔG30、AUCI,呈负相关(r分别为-0.218,-0.514,-0.483,P值均<0.05)。
3 讨论
HbA1c是葡萄糖分子和人体血液中红细胞内的血红蛋白经缓慢而不可逆非酶促反应而形成的产物,因红细胞的半衰期约120 d,故其可反映人体先前8~12周总体血糖情况。HbA1c水平与血糖浓度成正比,其在糖尿病的诊断与鉴别诊断、并发症评估、治疗方案指导与评估等方面均有重要临床价值[1-2]。有研究显示血糖控制较好状态下,餐后血糖对糖化血红蛋白占主导,但在血糖控制较差状态下,空腹血糖对糖化血红蛋白的贡献率占比显著增加[3]。本研究结果证实糖化血红蛋白水平与初诊断2型糖尿病患者空腹血糖及餐后血糖水平正相关,其与空腹血糖相关性较餐后120 min血糖更高。
2型糖尿病发病机制复杂,胰岛素抵抗及胰岛β细胞分泌胰岛素功能缺陷被认为其主要机制,初诊断2型糖尿病高血糖患者不同程度存在胰岛β细胞分泌不足伴胰岛素抵抗,而糖化血红蛋白结合空腹血糖可更好反映胰腺β细胞功能情况[4]。张倩等[5]以6.0 1975年,Unger等[6]提出相对/绝对的胰岛素缺乏和胰高血糖素分泌抑制受损的糖尿病“双激素异常假说”,每种形式的内源性高血糖都伴随着相对或绝对的高胰高血糖素血症。胰高血糖素是胰岛α细胞分泌的29个氨基酸组成的多肽类激素,其与胰岛β细胞分泌的胰岛素相互作用共同维持机体血糖稳态,胰高血糖素通过肝糖原分解、糖异生等影响空腹和餐后血糖。无论1型糖尿病还是2型糖尿病均存在相对低胰岛素血症和高胰高血糖素血症。本研究显示各组初诊断2型糖尿病患者进餐后各时间点胰高血糖素水平均升高,峰值在60 min左右;随着糖化血红蛋白升高,胰高血糖素峰值及胰高血糖素曲线下面积均显著增加,提示初诊断2型糖尿病患者存在高胰高血糖素血症及α细胞功能紊乱。机体高血糖时β细胞功能受损,胰岛素分泌减少,胰岛素对胰高血糖素抑制作用减弱;此外,α细胞也存在胰岛素抵抗,可导致胰高血糖素升高,胰高血糖素/胰岛素失衡,加重血糖进一步升高[7]。本研究显示随着糖化血红蛋白升高,各组胰岛素曲线下面积降低、胰高血糖素曲线下面积增高,提示随着血糖升高,机体α细胞功能和B细胞功能紊乱均逐渐加重。对于HbA1c≥9.0%的初诊断糖尿病患者主张早期使用胰岛素强化治疗,其不仅可显著改善患者胰腺β细胞功能,甚至可逆转糖尿病;有研究显示初诊断2型糖尿病患者短期胰岛素强化治疗后,胰岛β细胞功能得到改善同时胰高血糖素也显著降低,提示胰岛素强化治疗对α细胞功能也有一定的调节作用[8]。近些年GLP-1类似物和二肽基肽酶-4抑制剂对糖尿病降糖效果已被广泛认可,有研究显示利拉鲁肽治疗2型糖尿病2周后,患者内源性葡萄糖减少,胰岛α细胞和β细胞功能得到显著改善,降低了空腹血糖和餐后血糖,而沙格列汀可以有效减少GLP-1在机体内的失活,提高内源性GLP-1和GIP的活性,进一步作用于α和β细胞,通过葡萄糖依赖的方式调节胰岛素和胰高血糖素,使患者高血糖状态时胰岛素分泌增加、胰高血糖素分泌减少,而低血糖时胰岛素分泌减少、胰高血糖素分泌增加,从而实现动态的血糖调控[9-10]。因此,有效控制初诊断2型糖尿病患者血糖,不仅需改善患者胰岛β细胞的胰岛素分泌功能,同时需注意对胰岛α细胞分泌胰高血糖素的调控。 综上所述,胰岛α和β细胞功能紊乱共同参与了糖尿病的发生发展,随着HbA1c升高,初诊断2型糖尿病患者胰岛α和β细胞功能障碍不断加重;对于初诊断2型糖尿病患者应根据不同的HbA1c水平选择合适的降糖治疗方案,改善患者B细胞功能同时需兼顾胰岛α细胞功能。
