超声引导下神经阻滞在行根治术的ⅡA期宫颈癌患者中的应用效果
2020-07-23姚晓松黄晓云杜增利
姚晓松, 黄晓云, 杜增利
焦作煤业(集团)有限责任公司中央医院 1超声科, 3麻醉科(河南焦作 454150); 2焦作市第二人民医院超声科(河南焦作 454001)
宫颈癌是妇科中较为常见的恶性肿瘤之一,其发病率较高,仅次于乳腺癌。研究认为性生活紊乱、早婚、早育、多产等为导致宫颈癌的发病原因,宫颈癌发生后临床表现常为阴道出血、接触性出血、排液增加且伴随着腥臭味,并对周围器官具有侵犯性[1-2]。早期诊断、有效治疗对宫颈癌患者预后恢复尤为重要,目前临床上治疗宫颈癌的原则多以根治手术为主的综合性治疗[3]。研究认为[4],处于ⅡA期的宫颈癌患者治疗的首选手术方式为根治性子宫切除术,根治性子宫切除术可在最大程度上提高患者的远期生存率。因恶性肿瘤患者身体较为虚弱,导致机体代偿功能与正常人显著下降,增加了手术麻醉风险,因此选择合理的麻醉方式对降低患者手术麻醉风险较为重要[5]。因此,本研究探讨超声引导下神经阻滞在行根治术的ⅡA期宫颈癌患者中的应用效果,为临床上降低行根治术的ⅡA期宫颈癌患者麻醉风险,提高手术效果提供依据。
1 资料与方法
1.1 一般资料 随机选取2017年1月至2019年1月在我院行宫颈癌根治术的ⅡA期宫颈癌患者100例,按照完全随机法分为对照组、超声引导组各50例。对照组患者年龄35~65岁,平均(48.5±2.5)岁;超声引导组患者年龄30~65岁,平均(47.6±2.9)岁。两组患者年龄,差异无统计学意义(P>0.05),具有可比性。纳入标准:所有患者均经病理学检查确诊为ⅡA期宫颈癌;无根治术禁忌证,符合手术指征;自愿参与本次研究。排除标准:既往行宫颈癌手术治疗的患者;预计生存期<1年的患者;存在凝血障碍、精神障碍的患者;合并其他恶性肿瘤的患者;严重肝、肾、肺、心功能不全的患者;存在沟通障碍的患者。本次研究所有患者及其家属均知情,均签署了家属知情同意书。
1.2 方法
1.2.1 麻醉方法 所有患者在行手术麻醉8 h前均禁水禁食,并行常规生命体征监护。对照组患者行常规全麻,采用气管内插管全麻,麻醉诱导时静脉注射舒芬太尼(剂量为3 μg/kg)手术过程中使用持续微量泵泵入丙泊酚+舒芬太尼维持麻醉。超声引导组患者静脉注射舒芬太尼(剂量为3 μg/kg),全麻诱导插管,在超声的引导下行神经阻滞处理,采用彩色多普勒超声诊断仪,并将彩色多普勒超声诊断仪频率调制控制在5~10 MHz,将超声套头(覆盖无菌膜)靠近患者髂前上棘,一端指向患者脐部。之后在超声的引导下可见有腹外斜肌腱、腹内斜肌、腹横肌等3层回声腹肌组织,此时腹内斜肌与腹横肌见有椭圆形组织,且可见有高回声包绕,上述结构则为髂腹下神经、髂腹股沟神经。沿探头将穿刺针(22G)平行刺入至腹内斜肌、腹横肌间间隙后将0.75%罗哌卡因注入,剂量为0.2 mL/kg,当麻药包绕髂部神经后停止注入。术中使用持续微量泵泵入丙泊酚+舒芬太尼维持麻醉,并根据患者情况调整微泵速度。
1.2.2 临床指标评价 对两组患者丙泊酚、舒芬太尼麻醉药物总用量、手术时间以及手术结束后清醒时间进行统计,并作组间比较。
1.2.3 术后不同时间点疼痛情况评价 使用VAS视觉疼痛评分法对两组患者术后清醒即刻和术后2、6、12、24 h疼痛情况进行评价,总分为10分,分数越高说明患者疼痛越剧烈。
1.2.4 术后不同时间点镇静情况评价 对两组患者术后清醒即刻和术后2、6、12、24 h镇静情况进行评价,使用Ramsay镇静评分评价,其中5分:无论怎么刺激都无法唤醒;4分:在较为强烈的刺激下可唤醒;3分:入睡轻敲额头可唤醒;2分:入睡能够唤醒;1分:安静、合作;0分:坐立不安、焦虑。
1.2.5 镇痛泵使用情况评价 术后给予患者自控泵持续镇痛(150 μg舒芬太尼+2 mg格拉司琼),对两组患者需求镇痛泵距离术后清醒、镇痛泵持续应用时间、术后24 h镇痛泵药物使用量、术后24 h镇痛泵按压次数进行统计。
1.2.6 围术期麻醉并发症发生情况统计 对两组患者围术期所出现的头晕、头痛、恶心呕吐、呼吸抑制、术中体动、术中躁动等麻醉并发症发生情况进行统计,并作组间比较。

2 结果
2.1 两组患者临床指标比较 超声引导组患者麻醉药物总用量低于对照组,手术时间、术后苏醒时间均短于对照组,差异有统计学意义(P<0.05)。见表1。
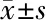
表1 两组患者临床指标比较
2.2 两组患者术后不同时间点疼痛情况比较 超声引导组患者术后不同时间点疼痛评分均低于对照组,差异有统计学意义(P<0.05)。见表2。
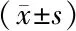
表2 两组患者术后不同时间点疼痛情况比较 分
2.3 两组患者术后不同时间点镇静情况比较 超声引导组患者术后清醒即刻镇静评分高于对照组,术后2 h镇静评分低于对照组,差异有统计学意义(P<0.05);超声引导组与对照组术后6、12、24 h镇静评分比较,差异无统计学意义(P>0.05)。见表3。
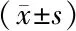
表3 两组患者术后不同时间点镇静情况比较 分
2.4 两组患者术后镇痛泵使用情况比较 超声引导组患者需求镇痛泵距离术后清醒的时间长于对照组,镇痛泵持续应用时间短于对照组,术后24 h镇痛泵药物使用量、术后24 h镇痛泵按压次数低于对照组,差异有统计学意义(P<0.05)。见表4。
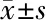
表4 两组患者术后镇痛泵使用情况比较
2.5 两组患者围术期麻醉并发症发生情况比较 超声引导组患者围术期麻醉并发症总发生率低于对照组,差异有统计学意义(2=5.005,P=0.025)。见表5。

表5 两组患者围术期麻醉并发症发生情况比较 例(%)
3 讨论
宫颈癌又被称为宫颈浸润癌,属于一种较为常见的妇科恶性肿瘤,目前认为以根治性子宫切除术为基础的手术方式可在一定程度上提高患者的远期生存率[6]。在传统观念中,大多宫颈癌患者在行根治性子宫切除术的过程中会伴随着恐惧、焦虑的不良情绪,导致患者依从性较差,影响治疗效果[7]。目前认为麻醉的基本原则为止痛、睡眠,临床上常使用硬膜外联合静脉麻醉、气管内插管全身麻醉方式对宫颈癌患者进行麻醉,但上述麻醉方式麻醉药物用药量较多,较易引发麻醉并发症的发生,且患者术后清醒较为缓慢,在一定程度上增加了患者围术期的风险,影响患者预后恢复[8-10]。因此安全、有效的神经阻滞方式对减少患者机体损伤尤为重要。
近年来随着神经阻滞的不断发展,已经广泛应用于临床中,且有多数研究已经证实神经阻滞可减少患者机体损伤,促进术后快速清醒,且麻醉并发症较少,安全有效[11-12]。在本研究中,对行根治术的ⅡA期宫颈癌患者围术期采用超声引导下神经阻滞干预,采用超声引导下髂腹下-髂腹股沟神经阻滞,以观察其应用效果。髂腹下-髂腹股沟神经阻滞是自患者神经系统L1、T12神经出发,走行表浅,因此对髂腹下-髂腹股沟神经阻滞以及定位较为容易[13]。而超声可直视机体血管、神经走行,可对穿刺进针方向准确定位,减少损伤[14]。有研究表明[15],在超声引导下直接将麻醉药物注入至神经周围,可在一定程度上缩小麻醉药物的起效时间。在本研究中对两组患者麻醉药物总用量、手术时间、术后苏醒时间进行统计,结果显示接受超声引导下神经阻滞麻醉的患者麻醉药物总用量显著降低,且患者手术时间较短,术后苏醒较快,此结果说明,超声引导下神经阻滞可在一定程度减少麻醉药物的用量,进而减少手术麻醉对患者机体带来的损伤。
近年来临床上较为常用神经阻滞方式为超声引导下髂腹股沟-髂腹下神经阻滞,其神经阻滞方式阻滞范围较为明确,可有效保证患者内环境的稳定,可减少对患者机体的影响[16]。有研究表明[17-19],超声引导下髂腹股沟-髂腹下神经阻滞最大的优势在于此种神经阻滞方式可实时显示被麻醉区域,在超声引导下,一方面可直接观察外周神经、外周神经周围组织,另一方面可实时观察麻醉药物的扩散情况,最大程度上减少了并发症的发生。程琛等[20]认为老年宫颈癌根治术患者行超声引导下髂腹股沟-髂腹下神经阻滞可显著提高宫颈癌根治术围术期及术后的镇痛效果,减少不良反应发生。在本研究中,对两组患者术后镇痛镇静情况、围术期麻醉并发症发生情况进行评价。结果显示,根治术中应用超声引导下神经阻滞的患者术后镇痛镇静效果较为理想,且围术期麻醉并发症发生率显著降低,此结果说明,超声引导下髂腹股沟-髂腹下神经阻滞行根治术,术后镇痛镇静效果较好,且麻醉并发症发生率较低,安全性较高,与上述研究结果一致。
综上所述,在行根治术的ⅡA期宫颈癌患者中应用超声引导下神经阻滞可有效促进患者术后苏醒,减少麻醉药物使用量,术后镇痛镇静效果较好,且麻醉并发症发生率较低,安全性较高。
