无痛治疗模式管理脊柱椎体骨折术后疼痛的护理研究
2020-06-05杨旅凤邹慧刘慧敏谭杏肖凤王瑶李香吟
杨旅凤 邹慧 刘慧敏 谭杏 肖凤 王瑶 李香吟
疼痛作为继呼吸、体温、脉搏、血压后的第五大生命体征,由潜在的或者已经发生的组织损伤引起的情感体验或机能改变构成。脊椎椎体骨折患者常需要进行手术治疗,由于手术过程中失血量大、创伤程度更深、手术时间更长并需要进行麻醉操作,术后会有明显的疼痛,严重的疼痛会影响患者呼吸、循环、消化、免疫和内分泌等系统功能的恢复,影响患者的心理状态[1,2]。手术过程中的无痛治疗模式能够提高术中和术后疼痛管理的效果,减少疼痛诱发的心理和机体功能的损伤[3],对提高患者术后生活质量有重要意义。本研究以2018年1~12月在我院就诊的脊柱椎体骨折患者为研究对象,探究无痛治疗模式对其术后疼痛的护理效果。
1 材料与方法
1.1 一般资料选择2018年1~12月在我院脊柱外科进行脊柱椎体骨折术的患者80 例为研究对象,其中男39 例,女41 例,年龄30~72 岁,平均(49.38± 15.87)岁,腰椎骨折38 例,胸椎骨折30 例,胸腰椎复合伤12 例。将其分为两组,观察组40 例,男19例,女21 例,年龄32~72 岁,平均(52.17±13.96)岁;对照组40 例,男20 例,女20 例,年龄30~69 岁,平均(48.77±15.89)岁。本课题经过伦理委员会批准。两组患者的一般资料和术前疼痛视觉模拟评分(Visual Analogue Scale,VAS)差异无统计学意义,具有可比性(P>0.05)。
纳入标准:①因骨折或者椎体问题需进行手术,具有充分的手术指征者;②肝肾功能、血常规、凝血功能等检查指标正常者;③对研究内容知情同意,并签署同意书者。排除标准:①有心脑血管系统方面的重大疾病者;②存在手术禁忌证者;③有消化道溃疡等胃肠道疾病史过敏史者;④存在本研究所涉及的镇痛药物者;⑤存在激素使用史或阿片类镇痛药物滥用史者;⑥无法配合完成疼痛评价者。
1.2 方法
1.2.1 手术方法 80 例患者脊柱椎体手术前进行常规检查及疼痛视觉评分。由经验丰富的骨科医师及医护人员进行后路切开复位内固定术进行脊柱椎体骨折的治疗,首先对患者进行全身麻醉,置于卧位,在C 型臂X 光机下确定椎弓根系统固定螺钉的进针位置,并准确植入,进行减压处理,待脊柱椎体复位调整成功后,固定,置入引流管,自内而外逐层缝合伤口。术后对所有患者进行抗感染治疗并给予促进愈合及活血化瘀的药物。
1.2.2 治疗方法 观察组进行多模式个体化的无痛治疗管理。多模式镇痛:手术前结合所有患者的检查结果及医师的经验判断,必要时给予西乐葆0.2g;进行伤口缝合前,多点注射由吗啡5~10mg、肾上腺素0.2~0.4mg 和罗哌卡因0.05~0.10g 组成的复合镇痛液。术后观察组患者疼痛时口服适量及通安,随时观察患者的疼痛和不良反应情况,必要时皮下注射吗啡进行补救。个体化镇痛:术前对患者进行疼痛知识的教育普及,帮助患者了解术后疼痛,并在术后适当对患者进行按摩等物理治疗,帮助其恢复,增加交流时间,缓解紧张情绪并转移注意力,做好焦虑、抑郁等负面情绪的心理疏导,加强科室之间的交流,对无痛治疗的相关知识进行统一探讨并实施,如邀请精神科医生对术后焦虑抑郁情况进行适当的药物控制,形成医生、护士和患者之间良好的合理管理疼痛的治疗模式。
对照组采用常规的疼痛管理,术前进行全身麻醉,在伤口缝合前使用生理盐水30ml 于切口旁进行多点注射,术后给予及通安,必要时皮下注射吗啡加强镇痛效果。
1.3 观察指标术前和术后4、8、12、24、36、48h 对患者进行疼痛视觉评分,评估其疼痛情况。使用10cm 长的游标标尺,将标尺没有刻度的一面正对患者,根据疼痛强度,让患者在标尺上标记出相应的位置,“0”表示无疼痛感,“10”表示剧烈疼痛,疼痛程度由“0”至“10”逐渐增大。术后对患者的镇痛满意情况进行调查。
1.4 统计学方法采用SPSS 19.0 软件进行统计学分析,计量资料用±s表示,组间比较行Student'st检验;计数资料用率表示,行χ2检验。P<0.05 认为差异有统计学意义。
2 结果
2.1 两组各时间点VAS 评分比较两组患者的术前VAS 评分差异无统计学意义(P>0.05)。术后4、8、12、24、36 和48h,观察组患者的VAS 评分均低于对照组患者(P<0.05)。见表1。
表1 两组患者术前和术后VAS 评分比较(±s)
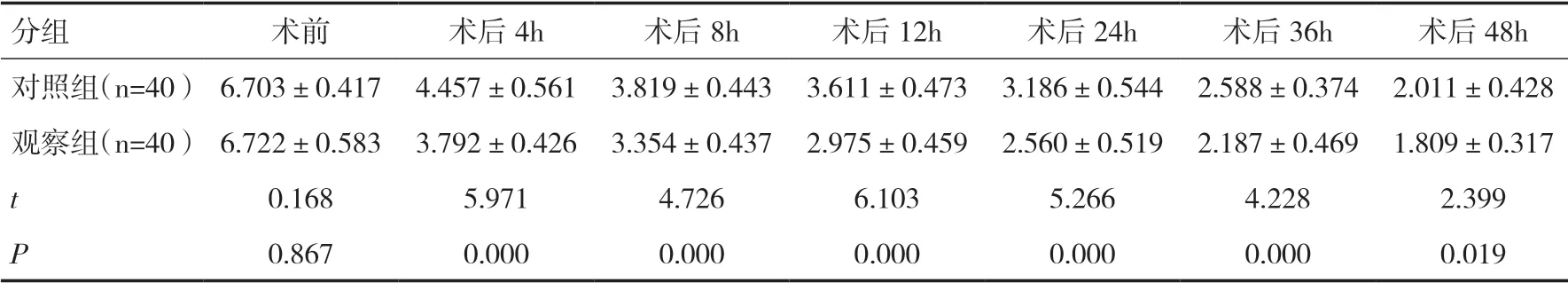
表1 两组患者术前和术后VAS 评分比较(±s)
分组 术前 术后4h 术后8h 术后12h 术后24h 术后36h 术后48h对照组(n=40) 6.703±0.417 4.457±0.561 3.819±0.443 3.611±0.473 3.186±0.544 2.588±0.374 2.011±0.428观察组(n=40) 6.722±0.583 3.792±0.426 3.354±0.437 2.975±0.459 2.560±0.519 2.187±0.469 1.809±0.317 t 0.168 5.971 4.726 6.103 5.266 4.228 2.399 P 0.867 0.000 0.000 0.000 0.000 0.000 0.019
2.2 两组术后镇痛满意率和护理投诉情况比较观察组术后镇痛满意率(82.50%)显著高于对照组(57.50%),差异有统计学意义(P<0.05)。观察组患者的护理投诉率(0)显著低于对照组(10.00%),差异有统计学意义(P<0.05)。见表2。
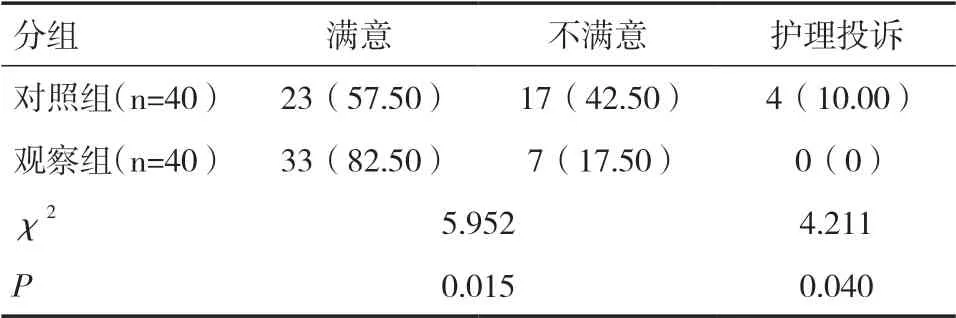
表2 两组患者术后镇痛满意率和护理投诉情况比较[n(%)]
3 讨论
脊柱作为人体骨骼的重要结构之一,承担着保护脏器、维持身体平衡和负重的重要作用,在暴力作用或骨质疏松的情况下,脊柱会出现不同阶段或类型的骨折,表现出畸形、压痛、运动障碍等[4]。病情严重的脊柱骨折患者会显示出神经根或脊髓损伤,危及患者下肢运动功能,目前临床上常对脊柱骨折患者进行后路手术内固定手术治疗[5,6]。后路手术内固定术需要在椎弓根进行减压固定,手术对医师知识储备和操作经验要求都比较高,并需要专业影像设备和手术器械的支持,切口深、手术部位肌肉剥离多、手术持续时间长且失血过多等因素均会增加术后疼痛[7]。
脊柱外科手术后的疼痛多是由伤害性刺激(如骨折、手术、炎症等因素)损伤机体组织或疾病本身引发的反射性的机体感知,具有时间长、强度大、炎症反应剧烈等特点,对于患者术后机体功能的恢复和情绪管理均有严重影响,尤其对于体质虚弱或存在重要脏器疾病的患者常会引发炎症、关节僵硬、睡眠障碍、免疫功能降低等不良反应[8,9]。无痛治疗模式采取多模式、个体化的镇痛理念,对患者的疼痛进行评估、干预、效果评价并改进镇痛措施,为患者提供高效优质的镇痛护理服务,尽可能减轻患者的痛苦[10,11]。
本研究采用多模式镇痛和个体化镇痛相结合的无痛治疗管理模式对患者进行疼痛管理,探讨无痛治疗模式在脊柱椎体骨折术后疼痛护理中的应用效果。术前给予西乐葆(塞来昔布),术后给予及通安(曲马多),必要时给予吗啡进行镇痛,合理使用不同种类的镇痛药物,在术前、术中和术后三个阶段联合应用作用机制不同的镇痛药物,协同或者叠加药物的镇痛作用,以实现更好的效果[12]。结合患者的个体情况,建立患者的个人疼痛档案,术前做好患者的疼痛教育,术后对患者进行心理疏导和调节,帮助其树立面对疼痛的信心,在患者的日常生活中给予帮助[13]。结果显示,术前两组患者的疼痛视觉评分差异无统计学意义(P>0.05),但无痛治疗模式能够显著降低术后4、8、12、24、36 和48h 时患者的疼痛视觉评分(P<0.05),说明无痛治疗模式能够显著改善患者的疼痛症状。此外,无痛治疗模式显著降低了患者的护理投诉率,提高了患者对护理的满意程度,提示无痛治疗模式能够显著提高脊柱椎体骨折患者的护理质量。
综上所述,对脊柱椎体骨折患者采用无痛治疗模式管理疼痛,能够显著改善患者术后疼痛反应,提高护理质量,有助于脊柱椎体骨折患者术后的康复,值得在临床上推广应用。
