目标导向容量治疗对老年结直肠癌根治术病人术后认知功能障碍的影响
2020-06-05张亚飞吴超肖骥峰
张亚飞 吴超 肖骥峰
术后认知功能障碍(postoperative cognitive dysfunction,POCD)是指病人在麻醉、手术后出现的记忆力、集中力、信息处理能力等大脑皮层功能的轻微损害[1]。POCD的发生不仅降低病人日常执行力,甚至严重影响病人生活质量。有研究显示,行结直肠癌根治术的老年病人POCD发生率为40%[2]。因此,预防病人POCD是改善病人预后的重要措施之一。POCD的发生是多种因素共同作用的结果,高龄、手术创伤、脑灌注不足等均为POCD的促发因素[3-4]。老年病人脑血管自主调节能力差,术中为保证脑部供血必须维持适当的脑灌注压力。目标导向容量治疗(goal-directed fluid therapy,GDFT)能够精准监测机体容量状态,指导术中补液策略,从而保证各重要脏器供血供氧[5]。结合上述观点,我们假设GDFT能够预防老年结直肠癌根治术病人POCD的发生,进而开展本研究加以验证。
对象与方法
一、对象
2014年2月~2018年2月于全身麻醉下行结直肠癌根治术的老年病人98例。纳入标准:年龄65~74岁,ASA分级Ⅱ~Ⅲ级,体重指数(body mass index,BMI)18.5~23.9 kg/m2,初中以上学历,术前简易智力状态检查量表(mini-mental state examination MMSE)评分≥27分。排除标准:术前合并严重心肺功能障碍,术前意识不清或存在认知功能障碍,合并精神疾病或服用精神类药物,术中出现心力衰竭或过敏等严重并发症,深静脉穿刺困难,拒绝签署知情同意书或要求退出本试验者。使用SPSS 17.0软件生成随机序列号,随机分配至目标导向容量治疗组(GDFT组)和对照组(Con组)。本研究已获我院伦理委员会批准,所有病人均签署知情同意书。
二、方法
1.麻醉诱导与维持:入室后监测心电图、心率、无创血压、血氧饱和度并开放上肢静脉输液通路。面罩吸氧行给氧去氮(氧浓度100%,氧流量10~12 L/min)。1%利多卡因局部麻醉下行桡动脉穿刺置管并连接Vigileo-FloTrac系统,用于监测每搏变异度(stroke volume variation,SVV)。静脉注射咪达唑仑0.05 mg/kg、丙泊酚1~2 mg/kg、罗库溴铵0.6 mg/kg、舒芬太尼1 μg/kg进行麻醉诱导。麻醉诱导后行经口明视气管内插管,确认导管位置及深度后固定导管,调整呼吸机参数潮气量6~8 ml/kg,呼吸频率12~16次/分钟、吸呼比1∶1.5,维持呼气末CO2在35~40 mmHg之间。调整病人体位保持头低脚高位,头略偏向左侧行右侧颈内静脉穿刺置管,置入三腔静脉导管用于测定中心静脉压、补液及血管活性药物泵注。静脉泵注丙泊酚每小时4~12 mg/kg、罗库溴铵每小时0.15~0.3 mg/kg、瑞芬太尼每分钟0.05~2 μg/kg,间断静脉注射舒芬太尼进行麻醉维持。
2.试验设计与分组:本研究为随机双盲对照试验。使用SPSS 17.0生成随机序列号,将病人分配至相应组内。病人及其家属均不清楚受试分组情况。为术中安全,麻醉医生了解病人分组情况并依据病人分组进行相应干预。各时点血标本采集由不参与本试验的手术室护士或麻醉护士完成。术后结局指标由不参与本研究的病房护士评估记录。试验结束后将数据交由我院统计教研室进行统计分析。GDFT组病人于SVV指导下行GDFT,病人入室后静脉注射乳酸林格氏液7 ml/kg,输注速度15 ml/min。维持术中SVV在10%~13%之间,若SVV<10%则继续观察。若SVV>13%则快速静滴羟乙基淀粉130/0.4氯化钠注射液250 ml并持续监测SVV。Con组病人补液总量=生理需要量+补偿性扩容量+累积缺失量+第三间隙丢失量,其中生理需要量按照4∶2∶1补液原则静滴乳酸林格氏液;补偿性扩容量静滴羟乙基淀粉130/0.4氯化钠注射液7 ml/kg;累积缺失量依据术中失血情况静滴等量羟乙基淀粉130/0.4氯化钠注射液;第三间隙丢失量静滴乳酸林格氏液5 ml/kg。
3.观察指标:本研究采用MMSE作为POCD诊断工具。于术前1天、术后1天、术后3天、术后1周、术后1个月、术后3个月、术后6个月评估病人MMSE评分。POCD采用1个标准差(1 standard deviation,1 SD)原则进行诊断。1SD原则是将术后MMSE分值与术前MMSE分值相减,术后MMSE分值下降幅度超过术前全部病人MMSE基础值的1个标准差,则诊断该病人POCD[6]。于术前1天、术后1天、术后3天、术后1周抽取外周静脉血检测S100β蛋白、神经元特异性烯醇化酶(neuronspecific enolase,NSE)。
三、统计分析
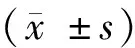
结 果
1.病人一般资料:本研究共观察病人424例,最终符合纳入标准的病人共计104例。GDFT组中有2例病人于术前要求退出本试验,1例因深静脉穿刺困难未纳入。Con组中1例病人于术前离院未实施手术,1例病人要求退出本试验、1例病人因深静脉穿刺困难未纳入。最终两组各纳入49例。两组病人年龄、性别、BMI、ASA分级、手术时间、术前MMSE分值差异无统计学意义(P>0.05)。见表1。
2.POCD发生率:两组病人术后1周内均完成试验,无退出和失访。术后1个月时GDFT组和Con组分别有1例、2例病人失访;术后3个月时两组各有3例病人失访;术后6个月时GDFT组和Con组最终分别纳入45例、44例。研究结果显示,GDFT组病人术后1天、术后3天、术后1周、术后1个月、术后3个月、术后6个月POCD发生率均显著低于Con组,差异有统计学意义(P<0.05)。见表2。
2.S100β蛋白、NSE浓度比较见表3。两组病人术前1天S100β蛋白、NSE浓度比较差异无统计学意义(P>0.05)。GDFT组病人术后1天、术后3天、术后1周S100β蛋白、NSE浓度低于Con组,差异有统计学意义(P<0.05)。
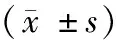
表1 两组病人一般资料比较

表2 两组病人POCD发生率的比较[例(%)]
注:与Con组比较,aP<0.05
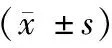
表3 两组病人S100β蛋白、NSE的比较
注:与Con组比较,aP<0.001;与术前1天比较,bP<0.001
讨 论
本研究结果显示,GDFT能够有效预防行结直肠癌根治术老年病人术后6个月内认知功能障碍的发生。
GDFT在胃肠道手术中广泛应用的原因主要包括以下几点:(1)胃肠道手术病人机体一般情况较差,血容量不足,若术中采用常规补液方式无法保证重要脏器灌注;(2)老年病人心脏代偿功能欠佳,若术中大量补液易引起心力衰竭等心血管不良事件;(3)胃肠道对低容量所致缺血较为敏感,若长期处于低灌注状态可能造成胃肠道功能损伤,影响病人预后。SVV作为实时动态血流动力学监测指标,在反应机体容量状态时具有一定优势,故逐步用于引导GDFT[7-8]。Vigileo-FloTrac系统能够通过桡动脉监测SVV,目前普遍将SVV大于13%作为机体容量不足的指标[9]。
MMSE是评估病人认知功能的重要评估工具之一,具有耗时短、受试者配合度高等优点。考虑临床实际情况,本研究采用MMSE并依据1SD原则诊断POCD。本研究结果显示,GDFT能够有效降低术后6个月内POCD发生率,该结果与Zhang等[10]的研究结果一致。POCD发病机制十分复杂,病人自身易感因素及外界促发因素均会直接影响POCD的发生发展,尽管本研究指出GDFT能够预防POCD,但现有研究尚无法完全解释GDFT预防POCD的作用机制。GDFT预防POCD的作用机制可能包括以下两点:(1)采用GDFT有助于维持术中血流动力学稳定,避免血流动力学波动诱发的应激反应和炎症反应[11-12];(2)GDFT能够精准维持病人血容量状态,既可避免脑灌注不足又可降低容量过多所致脑组织水肿[13]。
S100β蛋白和NSE是反应脑组织神经元损伤的特异性指标,POCD病人术后S100β蛋白和NSE浓度显著升高[14-15]。本研究结果显示,GDFT能够有效降低术后1~7天内S100β蛋白和NSE浓度,组间差异与POCD发生率一致。Silva等[16]研究显示,S100β蛋白和NSE与POCD有明显相关性。另外,Rappold等[17]研究显示,S100β蛋白和NSE具有预测POCD的作用。
本研究尚存在以下局限性。首先,受人力物力所限,本研究将随访时限定义至术后6个月,故GDFT对POCD的远期影响尚需更多试验加以验证。其次,POCD的发生与病人年龄呈正相关,但为减少混杂因素,本研究纳入病人年龄在65~74岁之间,因此本研究结论无法外推至75岁以上病人。
综上所述,GDFT能够降低结直肠癌根治术老年病人术后6个月内认知功能障碍发生率。但结论尚需更多大样本量随机对照试验加以验证。
