急性脑梗死病人脑侧支循环形成的危险因素分析
2020-05-11孙光明
孙光明
脑侧支循环是在颅内动脉狭窄或闭塞时起辅助性供血作用的血管网络,而颅内动脉狭窄或闭塞是引发急性脑梗死(acute cerebral infarction,ACI)的主要原因[1]。ACI发生后病人临床症状不一,主要与侧支循环对缺血区脑组织的保护作用有关,其有助于缺血区的血供,使其得到不同程度的代偿,降低梗死面积,减少永久性神经损伤,改善病人预后[2]。国内对ACI的研究多集中在其治疗和预后上,关于侧支循环形成的研究较少,许多学者认为侧支循环的形成与脑动脉狭窄息息相关,了解影响脑侧支循环的危险因素对ACI病人的防治及预后评估具有重要的临床意义[3]。本研究回顾性分析了我院2013年8月—2017年8月收治的682例ACI病人的临床资料,旨在分析ACI病人脑侧支循环形成的特点及影响因素。
1 资料与方法
1.1 临床资料 回顾性分析我院2013年8月—2017年8月收治的682例ACI病人的临床资料,其中男389例,女293例;年龄35~76(61.04±8.32)岁。纳入标准:①符合ACI的诊断标准[4];②首次发病;③发病24 h内入院就诊者;④经CT或磁共振(MRI)检查发现责任病灶;⑤临床资料完整。排除标准:①出血性脑疾病者;②近3个月内有外科手术史者;③合并恶性肿瘤者;④妊娠期或哺乳期妇女;⑤动脉炎、脑血管畸形、帕金森综合征等疾病者;⑥严重感染、血液系统疾病者;⑦心肌梗死、心力衰竭或肝肾等器官功能不全者;⑧免疫功能缺陷者。本研究经我院伦理委员会批准。
1.2 资料收集与分析 收集病人的一般资料,包括年龄、性别、吸烟史、饮酒史、高血压病史、冠心病史、糖尿病史、收缩压和舒张压;采集病人入院后次日08:00空腹静脉血,送检验科,测定红细胞沉降率(ESR)、总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、C反应蛋白(CRP)、纤维蛋白原(FIB)、同型半胱氨酸(Hcy)。所有病人均行血管造影(DSA)和经颅多普勒(TCD)检查,对血管狭窄和侧支循环进行评估。
1.3 评估标准
1.3.1 血管狭窄程度判定标准 参照北美症状性颈动脉狭窄判定法,狭窄率=(1-狭窄血管管径/狭窄远端正常血管管径)×100%;狭窄率<49%为轻度狭窄,狭窄率49%~<70%为中度狭窄,狭窄率70%~<100%为重度狭窄,狭窄率100%为完全闭塞[5]。
1.3.2 侧支循环分类和血流分级标准 侧支循环分类:前交通动脉(ACoA)型、后交通动脉(PCoA)型、混合型、颈内动脉与颈外动脉型及其他。侧支循环血流分级:无可见的侧支血流为0级;缺血区周边可见缓慢局部侧支血流为1级;局部缺血区及其周边可见快速部分侧支血流为2级;缺血区血管床在静脉期可见缓
慢、完全的侧支血流为3级;所有缺血区血管床可见快速、完全的侧支血流为4级[6]。将有侧支循环者纳入有侧支循环组(430例),无侧支循环者纳入无侧支循环组(252例)。
1.3.3 神经功能缺损评估 采用改良爱丁堡-斯堪的那维亚量表(MESSS)评估病人神经功能缺损程度,总分0~45分,评分越高表示受损越严重,0~15分为轻度缺损,16~30分为中度缺损,31~45分为重度缺损[7]。采用美国国立卫生研究院(NIHSS)评分进行神经功能缺损评定,评分越高表示神经功能缺损越严重,≤6分为轻度缺损,7~15分为中度缺损,≥16分为重度缺损。
2 结 果
2.1 有侧支循环组侧支循环形成的类型 682例ACI病人中,有430例存在侧支循环,侧支循环形成的类型详见表1。
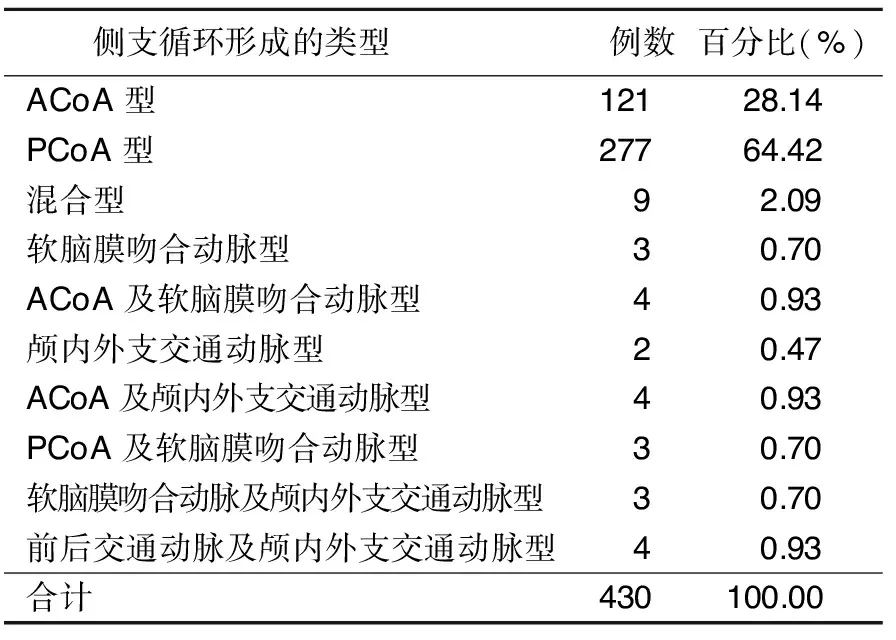
表1 有侧支循环组侧支循环形成的类型
2.2 ACI病人脑侧支循环形成的单因素分析 吸烟史、高血压病史、收缩压、HDL-C、脑动脉粥样硬化、电解质紊乱、脑动脉狭窄程度是显著影响ACI病人脑侧支循环形成的单因素(P<0.05),有侧支循环组与无侧支循环组年龄、性别、饮酒史、冠心病史、糖尿病史、舒张压、ESR、TC、TG、LDL-C、CRP、FIB、Hcy比较,差异无统计学意义(P>0.05)。详见表2。
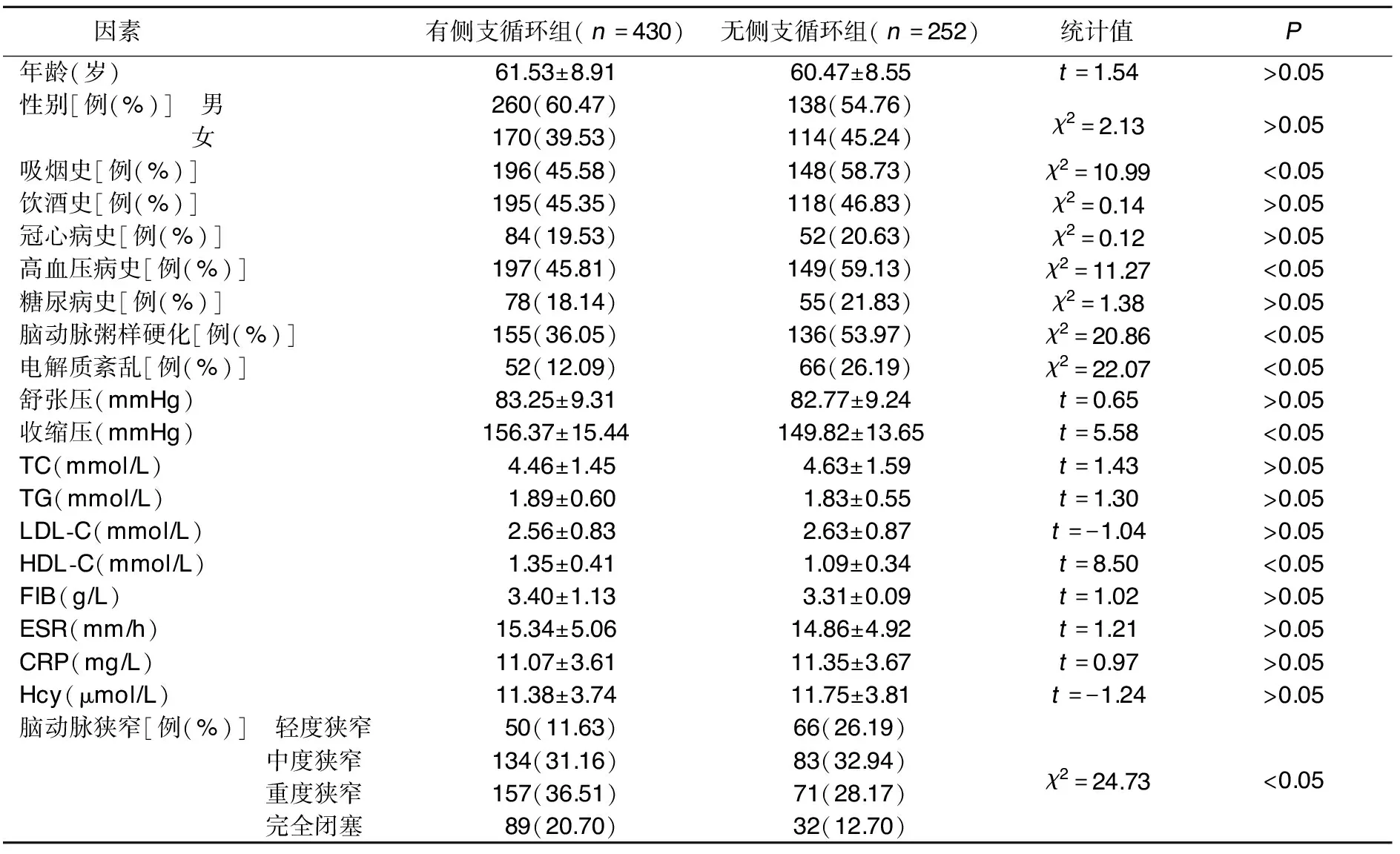
表2 影响ACI病人脑侧支循环形成的单因素分析
注:1 mmHg=0.133 kPa。
2.3 影响ACI病人脑侧支循环形成的多因素Logistic回归分析 吸烟史、高血压病史、收缩压、HDL-C、脑动脉狭窄是影响ACI病人脑侧支循环形成的独立危险因素(P<0.05)。详见表3。
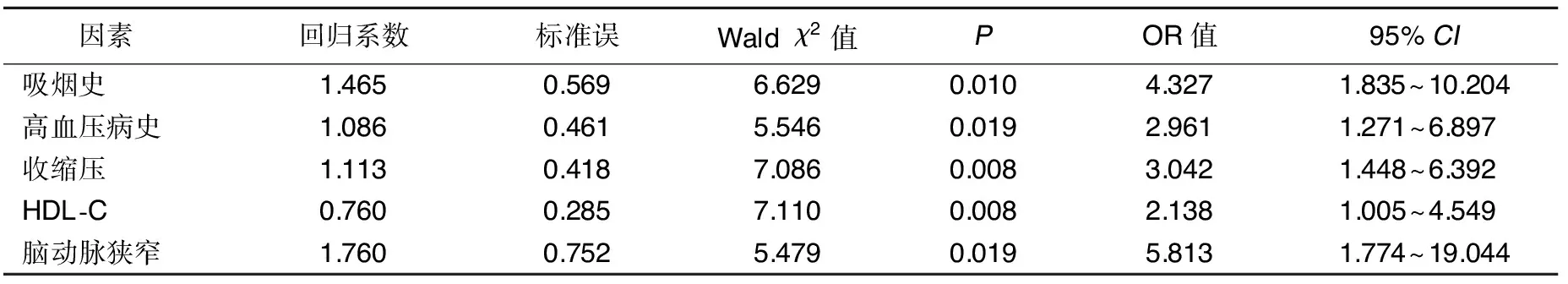
表3 影响ACI病人脑侧支循环形成的多因素Logistic回归分析
2.4 脑侧支循环形成与ACI病人神经功能缺损的关系 有侧支循环组神经功能缺损程度轻于无侧支循环组(P<0.05)。详见表4。
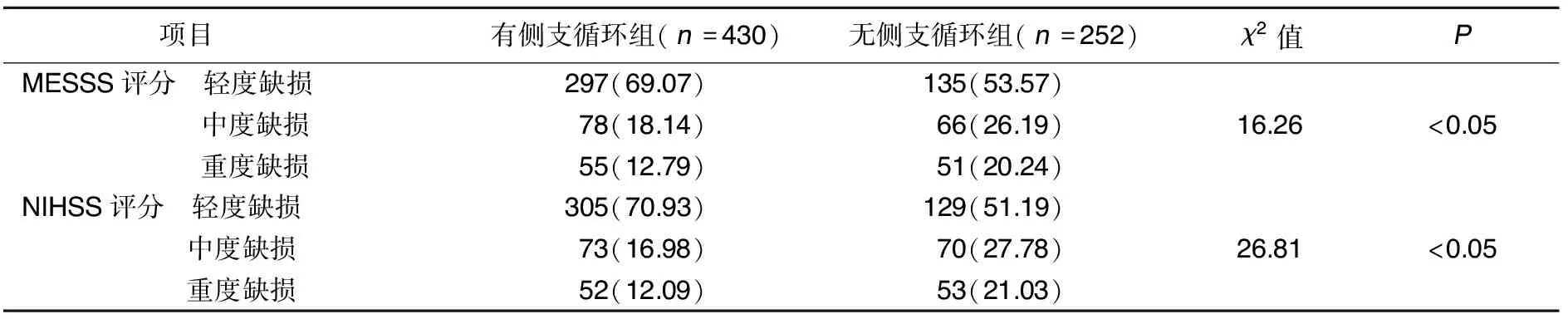
表4 脑侧支循环形成与ACI病人神经功能缺损的关系 单位:例(%)
3 讨 论
脑侧支循环是维持脑功能正常的重要基础,正常情况下,颅内各动脉血流压力处于平衡状态,侧支通路不开放,当脑动脉狭窄或闭塞时,侧支通路开放,建立侧支循环,缺血区的供血状况主要取决于侧支循环的形成,因此,病人神经功能缺损程度与侧支循环的形成关联密切[8]。有研究表明,ACI病人存在脑内动脉狭窄或闭塞,导致血流动力学下降、脑组织血液灌注不足,此时侧支循环的形成可起保护性作用,稳定脑血流量,使病灶血液循环得到一定的代偿恢复,增加缺血半暗带的血供,减少梗死面积,减少神经功能损害,改善预后,降低ACI复发的风险,因此,对脑侧支循环形成情况的评估有助于ACI病人的预后判断[9-10]。本研究回顾性分析了我院2013年8月—2017年8月收治的682例ACI病人的临床资料,发现吸烟史、高血压病史、收缩压、HDL-C、脑动脉狭窄是影响ACI病人脑侧支循环形成的独立危险因素。
血流动力学异常是侧支循环形成的必要条件,吸烟可通过多种机制造成血管损伤,引起血小板聚集,致使血液处于高凝状态,促进脂质沉积和动脉硬化形成[11];烟草中的一氧化碳、尼古丁等有害物质可使内皮细胞迁移,损伤血管壁,降低大动脉的弹性和血管舒张、收缩功能,加快动脉硬化的发生和发展进程,加重血管损害,增加ACI的风险,提高侧支循环形成的概率。因此,应建议ACI病人戒烟[12]。众所周知,高血压病是ACI发生的重要危险因素,脑动脉狭窄或闭塞后,高血压可抑制软脑膜侧支重塑,抑制侧支循环的形成;但也有研究认为,高血压可通过对血管壁剪切力的调节作用促进侧支循环形成[13]。本研究结果显示,有侧支循环组高血压病史比例低于无侧支循环组,但有侧支循环组收缩压高于无侧支循环组,提示高血压对侧支循环形成具有双向调节作用。HDL-C对人体的健康具有积极作用,可通过减少内皮祖细胞的凋亡,增加一氧化氮的表达,发挥促进新生血管生长的作用,从而促进侧支循环的形成[14]。
本研究结果显示,有侧支循环组脑动脉轻度狭窄率为11.63%,中度狭窄率为31.16%,重度狭窄和完全闭塞率分别为36.51%、20.70%;无侧支循环组脑动脉轻度狭窄率为26.19%,中度狭窄率为32.94%,重度狭窄和完全闭塞率分别为28.17%、12.70%;有侧支循环组脑动脉狭窄程度重于无侧支循环组;说明侧支循环的形成与脑动脉狭窄程度有关,狭窄程度越重,侧支循
环形成率越高。其原因为脑动脉轻、中度狭窄时主要依靠自身弹性调节、神经调节、体液调节等机制来维持血液灌注量,侧支循环形成较少,当脑动脉狭窄加重或完全闭塞时,需更多的侧支循环代偿来满足脑部的血氧供应,侧支循环形成增加[15]。有侧支循环组脑动脉狭窄程度明显轻于无侧支循环组,多因素Logistic回归分析结果显示,脑动脉狭窄是影响ACI病人脑侧支循环形成的独立危险因素,其OR值为5.813。另外,本研究应用MESSS评分和NIHSS评分对所有病人的神经功能缺损程度进行了评估,发现有侧支循环组神经功能缺损程度轻于无侧支循环组。说明侧支循环对ACI病人的神经功能具有保护作用,ACI发生后,病人梗死面积及神经功能缺损程度与侧支循环的形成有很大关系,侧支循环形成的越好,缺血区坏死越少,神经功能损害越轻,病人预后越好,反之则预后越差[16]。
综上所述,吸烟史、高血压病史、收缩压、HDL-C、脑动脉狭窄是影响ACI病人脑侧支循环形成的独立危险因素,ACI病人应积极戒烟,监测血压,如何促进ACI病人急性期的脑侧支循环形成是进一步研究的方向。
