老年慢性阻塞性肺疾病病人中炎症因子、25-羟维生素D3 水平变化及急性发作的相关危险因素
2020-04-12张连霞赵慧霞于世杰朱筱慧康千宽吴燕
张连霞 赵慧霞 于世杰 朱筱慧 康千宽 吴燕
COPD 是一种致残、致死率较高的慢性肺部疾病[1]。 COPD 与有害气体及有害颗粒的慢性气道炎症反应有关[2],具有气流受限不完全可逆等特点。 炎症因子及具有免疫调节的血清25-羟基维生素D3[25(OH)2D3]水平的变化均与COPD 的发生和进展有关[3]。 本研究通过对比COPD 急性发作期、疾病缓解期和健康人群体内相关指标的变化,以观察炎症因子、血管新生、25(OH)2D3及肺功能与COPD 发生、发展的关系,并分析COPD 急性加重(AECOPD)的危险因素,报道如下。
1 资料与方法
1.1 临床资料 收集2017 年10 月至2018 年12 月于我院就诊的COPD 病人110 例,男67 例,女43 例,年龄60~82 岁,平均(67.19±3.20)岁。 急性发作期病人42 例作为AECOPD 组,男23 例,女19 例,平均年龄(66.84±4.59)岁;缓解期病人68 例作为COPD 组,男45 例,女23 例,平均年龄(67.08±4.81)岁。 选取同期健康体检者60 作为对照组,男33 例,女27 例,平均年龄(66.29±4.02)岁。 3 组年龄、性别等一般资料比较差异无统计学意义(P>0.05),具有可比性。 将1 年内因AECOPD 住院≥2 次的50 例病人归为高危人群,将<2 次的60 例病人归为低危人群[4]。
纳入标准:AECOPD 组和COPD 组病人均符合2013 年中华医学会呼吸病学分会制定的《慢性阻塞性肺疾病诊治指南》[1]的诊断及分级标准。 急性加重判断标准:咳嗽、痰量增多、喘息加重、可伴发热等。 缓解期判定标准:病人经治疗症状缓解,胸部X 线及血气分析接近病人急性发作前相对正常水平,达到出院标准[1]。
排除标准:支气管扩张及哮喘、胸部外伤、肺及胸腔肿瘤、气胸或已知的其他呼吸系统疾病;癌症、肾炎、血液病等疾病和精神病病人;严重肝肾功能不全或心脑血管疾病等引起的各种感染性疾病;出现严重不良反应或未完成本研究规定的相关检测。 本研究经我院医学伦理委员会审核并批准,所有病人及家属均知情同意。
1.2 观察指标 AECOPD 组于入院次日抽取空腹外周肘静脉血5 mL,COPD 组于出院前1 d 抽取空腹外周肘静脉血5 mL,对照组于门诊部采集血样。 采用ELISA 法检测炎症因子TNF-α、转化生长因子-β(TGFβ)、IL-10;采用双抗体夹心ELISA 法检测血清血管内皮生长因子(VEGF)与25(OH)2D3;使用肺功能仪测定肺功能:FEV1、FVC、FEV1 /FVC。
1.3 统计学处理 使用SPSS 17.0 进行统计学分析。计量资料以均数±标准差()表示,组间比较采用独立t 检验,组内比较采用配对t 检验;计数资料以百分(%)表示,组间比较采用χ2检验或Mann-Whitney 秩和检验;对单因素分析具有统计学意义的各因素进一步进行多因素Logistic 回归分析。 以P<0.05 为差异有统计学意义。
2 结果
2.1 3 组炎症因子水平比较 AECOPD 组和COPD组的TNF-α、TGF-β 水平均显著高于对照组,IL-10 水平均显著低于对照组(P<0.05);AECOPD 组和COPD组间上述指标比较差异亦有统计学意义(P<0.05)。见表1。
表1 3 组炎症因子水平比较(,pg/mL)
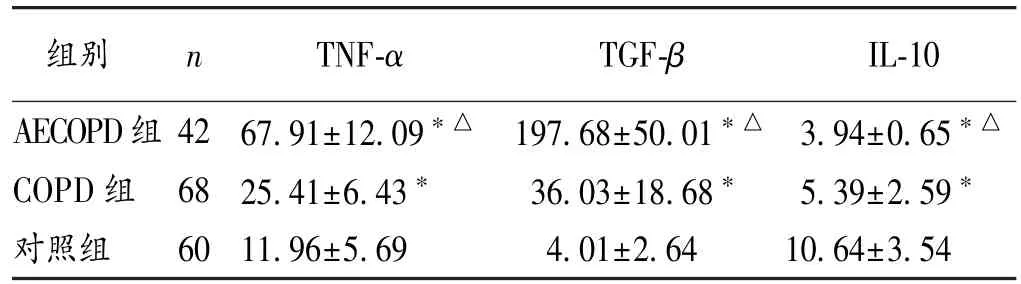
表1 3 组炎症因子水平比较(,pg/mL)
注:与对照组比较,*P<0.05;与COPD 组比较,△P<0.05
组别 n TNF-α TGF-β IL-10 AECOPD 组42 67.91±12.09*△ 197.68±50.01*△ 3.94±0.65*△COPD 组 68 25.41±6.43* 36.03±18.68* 5.39±2.59*对照组 60 11.96±5.69 4.01±2.64 10.64±3.54
2.2 3 组VEGF、25(OH)2D3水平比较 AECOPD 组和COPD 组的VEGF 水平均显著高于对照组,25(OH)2D3水平均显著低于对照组(P<0.05);AECOPD组和COPD 组间上述指标比较差异亦有统计学意义(P<0.05)。 见表2。
表2 3 组VEGF、25(OH)2D3水平比较

表2 3 组VEGF、25(OH)2D3水平比较
注:与对照组比较,*P<0.05;与COPD 组比较,△P<0.05
组别 n VEGF(μg/L) 25(OH)2D3(pg/mL)AECOPD 组 42 104.21±53.29*△ 27.10±5.16*△COPD 组 68 60.09±36.91* 29.16±5.07*对照组 60 17.28±6.17 31.30±5.66
2.3 3 组肺功能指标比较 AECOPD 组和COPD 组FEV1、FVC、 FEV1/FVC 均 显 著 低 于 对 照 组, 且AECOPD 组较COPD 组更低,差异均有统计学意义(P<0.05)。 见表3。
表3 3 组肺功能指标比较

表3 3 组肺功能指标比较
注:与对照组比较,*P<0.05;与COPD 组比较,△P<0.05
组别 n FEV1(L) FVC(L) FEV1 /FVC(%)AECOPD 组42 1.17±0.19*△ 1.55±0.59*△ 39.31±7.07*△COPD 组 68 1.81±0.35* 2.01±0.68* 56.23±8.06*对照组 60 2.63±0.17 2.80±0.56 86.49±7.60
2.4 AECOPD 相关因素单因素分析 AECOPD 与长期吸入药物、流感疫苗注射、长期家庭氧疗、肺功能障碍、吸烟、COPD 并发症、气促程度有关(P<0.05),与性别、年龄、BMI、基础疾病及COPD 病程无关(P >0.05)。 见表4。
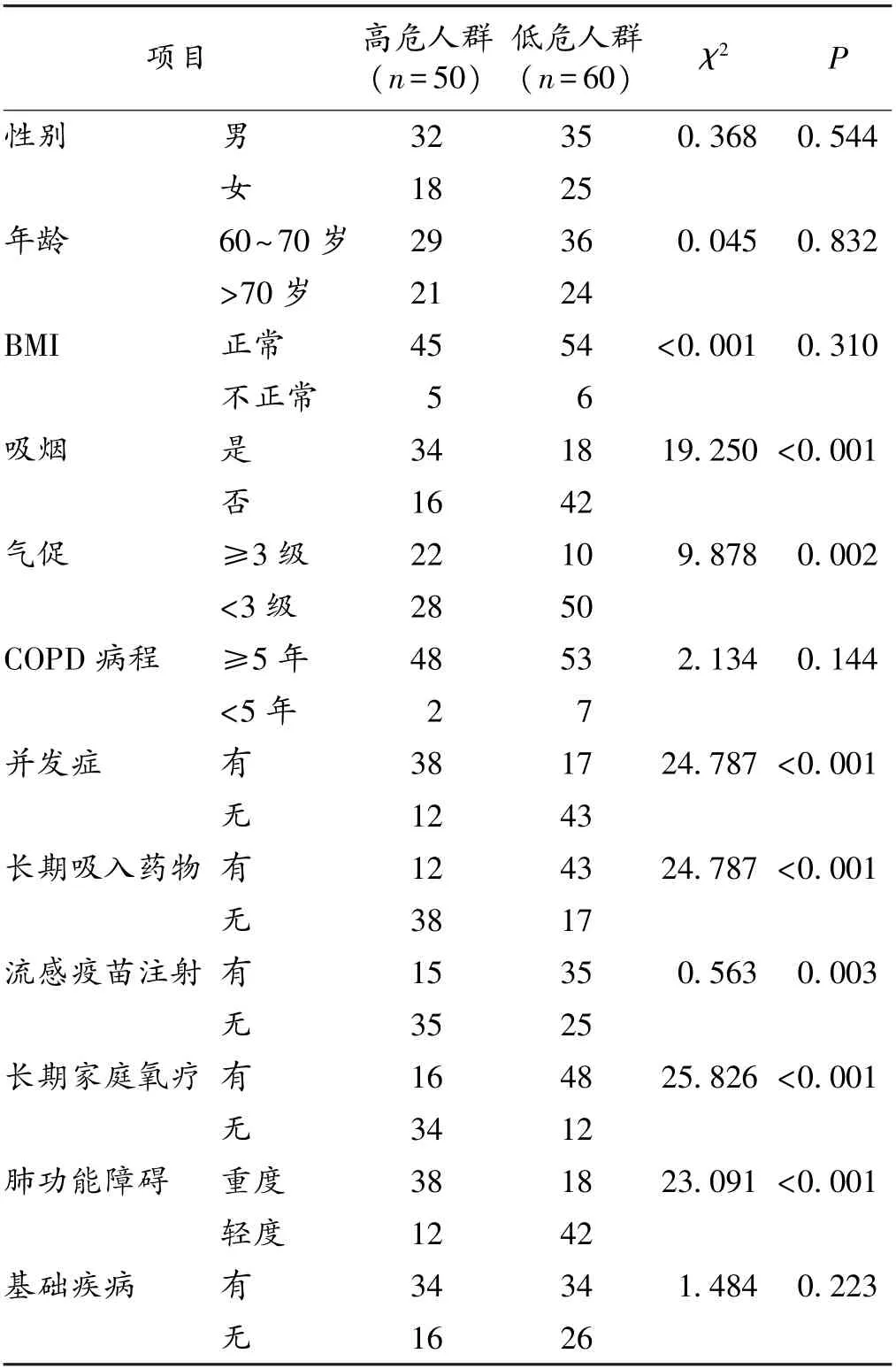
表4 AECOPD 相关因素单因素分析(n)
2.5 AECOPD 相关因素Logistic 多因素回归分析 多因素Logistic 回归分析结果显示,重度肺功能障碍和正在吸烟是AECOPD 的危险因素(P<0.05),长期家庭氧疗和长期药物吸入是AECOPD 的保护因素(P <0.05)。 见表5。
3 讨论
COPD 发病机制主要与气道和肺部慢性炎症、氧化应激、蛋白酶-抗蛋白酶失衡等有关。 而慢性炎症、肺泡破坏、气道和血管重塑等是老年COPD 的典型特征[5],此外由于老年人的机体衰退,肺中性粒细胞、T淋巴细胞、巨噬细胞等炎性细胞亦会随之增加,释放更多TNF-α、TGF-β 等炎性介质,从而进一步促进中性粒细胞炎症反应,并加速破坏肺结构[6-7]。 Cristovao 等[8]研究发现,COPD 病人氧化应激标记物显著高于健康对照者,且AECOPD 病人氧化应激状态明显增加,并进一步加剧炎症反应。
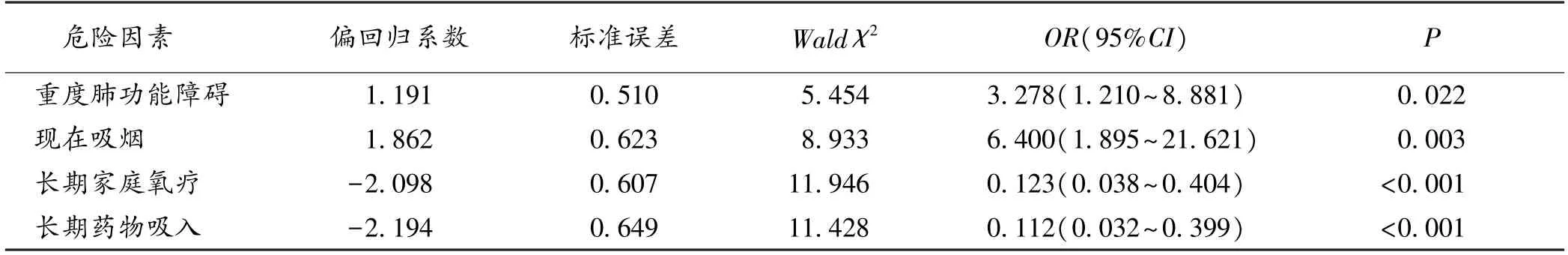
表5 AECOPD 相关因素Logistic 多因素回归分析
本文通过对比急性发作期及缓解期COPD 病人与健康者的TNF-α、TGF-β、IL-10 水平,发现TNF-α、TGFβ 水平随着COPD 急性加重而增加,且均显著高于健康者。 本研究也发现,AECOPD 组IL-10 水平显著低于COPD 组及健康对照组。
老年人由于机体衰弱,肺功能下降,体内炎症因子水平明显升高,使其更易发生COPD[9]。 由于缺氧、炎症反应及炎症介质等作用,使血清VEGF 表达增加,促进血浆蛋白等渗出,导致气道黏膜水肿、基底膜增厚、气道上皮组织纤维化,进一步促进管腔狭窄及气道壁增厚,从而影响气道重构[9]。 本文研究结果亦显示,AECOPD 组病人VEGF 水平显著高于COPD 组,且COPD 组显著高于健康对照组,说明AECOPD 病人VEGF 水平显著增加。 相关研究显示,老年COPD 病人血清25(OH)2D3下降程度与COPD 严重程度相关[10],且COPD 病人血清25(OH)2D3水平显著低于健康者。 Afzal 等[11]的研究亦报道老年COPD 的发病与维生素D 的缺乏相关,与本研究结果一致。 本文研究了影响COPD 病人急性发作的危险因素,结果显示,吸烟、重度肺功能障碍是老年AECOPD的危险因素。 有研究表明,吸烟量和烟龄与对肺通气和交换氧气的功能损害成正比, 造成肺功能下降, 容易诱发AECOPD[12]。 本研究还显示长期吸入药物、长期家庭氧疗是老年AECOPD 病人的保护因素。 可能是因为长期家庭氧疗可改善病人缺氧及呼吸困难等症状,减轻低氧血症及相关并发症的出现;长期吸入减轻气道炎症作用的药物可有效改善肺功能,提高肺泡有效通气量,减轻临床症状,从而预防AECOPD。
综上所述,AECOPD 病人炎性介质、VEGF、25(OH)2D3及肺功能的变化显著,吸烟和重度肺功能障碍是老年AECOPD 的危险因素。
