1例结肠癌疑似肺转移患者的多学科综合治疗决策
2020-03-25李原林俊忠潘志忠
李原,林俊忠,潘志忠
中山大学肿瘤防治中心结直肠科/华南肿瘤学国家重点实验室/肿瘤医学协同创新中心 广东广州510060
1 初诊情况
患者男性,68岁,2016年8月主诉“大便习惯改变一年”入院。外院肠镜提示距肛门58 cm处见环腔肿物,内镜无法通过,病理检查结果为腺癌,腹盆腔CT检查考虑为肝曲结肠癌,右肺结节转移不除外。查体:全身浅表未及肿大淋巴结,心肺腹无阳性体征。肛检未及直肠和盆底肿物。既往史、个人史无特殊。否认肿瘤家族史。入院后完善相关辅助检查,CEA:21.31 ng/mL。完善胸部CT检查,提示:右下肺基底段见一结节,大小约25 mm×23 mm,增强后明显强化,形态不规则,不除外转移(见图1);右上肺局限性肺气肿可能。初始诊断:肝曲结肠癌cT3NxMx,右肺转移不除外。
2 诊疗过程
2.1第 1次MDT讨论及治疗情况
2.1.1 第1次MDT讨论(2016年8月)
(1)影像科:肺转移结节影像上表现为双肺多发的结节或肿块,少数为单发的球形病灶,以两肺中、下野外带较多。转移灶境界清楚,大小不一,密度均匀,可发生空洞或钙化。患者肺结节发生于右下肺后基底段,为常见的肺转移部位,形态上为条片状病灶,并不是很符合转移瘤的特征,增强扫描明显强化,类似原发性肺癌的表现,结合患者肠癌病史,不除外非典型的转移表现。目前影像学上不能排除肺转移。
(2)结直肠科:患者肝曲结肠癌诊断明确,影像学肺转移不明确,现原发灶有梗阻风险,建议原发灶切除。
(3)胸外科:患者右肺单发肺结节,手术可切除。同时行肠、肺切除手术创伤较大,建议先行肠切除手术,术后观察肺结节变化情况再决定是否切除。
(4)肿瘤内科:患者CEA升高,肺转移不能排除,原发灶有症状,建议直接手术切除原发灶。术后再追踪肺结节变化情况。
汇总意见:建议行腹腔镜右半结肠切除术,术后密切观察肺结节变化。
2.1.2 治疗情况 患者于2016年8月19日行腹腔镜右半结肠癌切除术。术后病理:结肠中分化腺癌,浸润至肠壁浆膜下层,未见明确脉管内癌栓及神经束侵犯,淋巴结未见癌(0/22),pMMR。术后诊断:肝曲结肠癌pT3N0,cMx,右肺转移不除外。2016年11月(术后3个月)患者复查胸部CT提示右肺结节大小约19 mm×13 mm,较前未见明显变化(见图2)。

图 12016年 8月右下肺结节
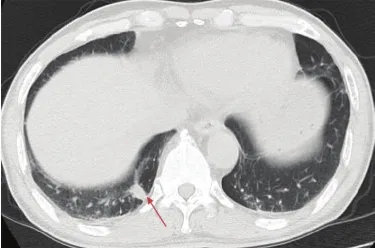
图 2 2016年11月右下肺结节
2. 2 第 2次MDT讨论及治疗情况
2.2.1 第2次MDT讨论(2016年11月)
(1)影像科:患者右肺结节形态学上不符合转移瘤特征,且3个月无明显变化,影像学上考虑为良性病变可能大,炎性结节可能。
(2)肿瘤内科:患者右肺结节如为转移,需姑息化疗,如为良性结节,无需术后辅助化疗。现确诊仍有难度,为避免患者错过全身化疗最佳时机,如手术创伤不大,建议手术切除,明确病理。
(3)胸外科:右下肺结节性质待定,可能为转移瘤或原发性肺癌,可行微创手术切除(见图3)。右上肺合并肺气肿,可一并切除(见图4)。
(4)结直肠科:与患者充分沟通,患者及家属对恶性肿瘤顾虑较重,愿意接受肺切除手术。
汇总意见:切除右肺结节,明确病理诊断,指导下一步治疗。
2.2.2 治疗情况 患者于2016年11月9日行右上肺后段切除+右下肺楔形切除术。术中见:右上肺白色结节,累及肺膜,质软、光滑、界清,考虑右下肺炎性结节可能大。
术后病理:(右上肺后段结节)镜下:局灶肺组织肺泡萎缩,肺泡间隔纤维化,伴碳尘沉着、组织细胞及慢性炎症细胞浸润,未见明确肿瘤。(右下肺结节)镜下:局灶肺组织见钙盐沉着,异物巨细胞反应,肺泡上皮和平滑肌增生,未见明确肿瘤。见图5。
最终诊断:1.肝曲结肠癌pT3N0M0,ⅡA期,pMMR;2.右肺炎性结节。
术后未行辅助化疗,定期复查,最近于2019年4月复查肿瘤无复发(见图6、图7)。
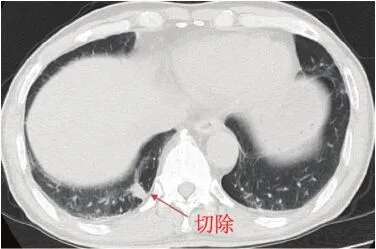
图 33 右下肺可疑转移结节
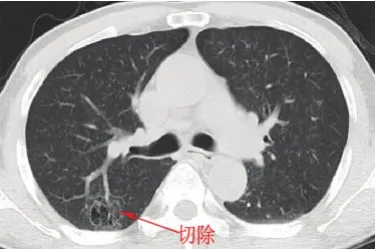
图 44 右上肺肺气肿
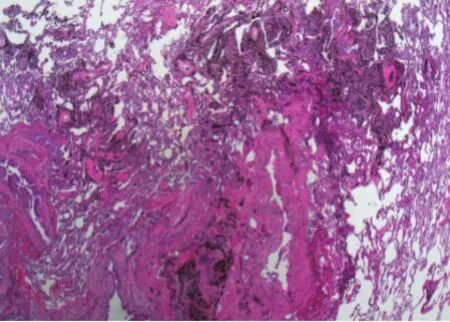
图 55 右下肺结节病理HHEE染色( XX1100)
图 66 22001199年 44月复查CCTT所见
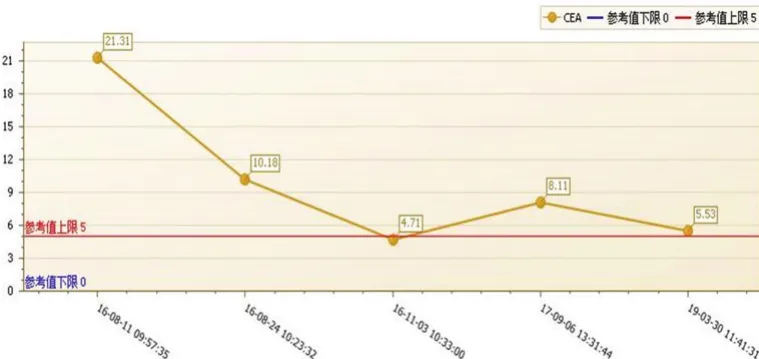
图 77 患者CCEEAA变化情况
3 总结
肺是结直肠癌中仅次于肝脏的第二常见远处转移部位[1],因此所有结直肠癌的患者都需要进行基线胸部CT扫描来排查肺转移。但是目前结直肠癌肺转移面临关注程度低,综合治疗理念匮乏,临床基础研究进展缓慢等问题。
我国单中心的研究资料显示,肺转移病例占所有转移性结直肠癌患者的32.9%,而初发肺转移患者达24.5%[2]。由于直肠癌患者更易发生肺转移,且我国直肠癌患者比例近50%,明显高于欧美国家的30%,故结直肠癌肺转移的诊断和治疗是临床亟需解决的问题。国际上并无专门关于结直肠癌肺转移的指南或共识,肺转移的诊治原则一般出现在结直肠癌或结直肠癌肝转移的指南中。2018年10月我国专家发布了全球第一篇《结直肠癌肺转移多学科综合治疗专家共识》[3],推动了结直肠癌肺转移的规范化诊治工作。
肺转移的出现概率与原发灶的部位和分期有关。左半结肠癌和直肠癌出现肺转移的概率高于右半结肠癌,其中直肠癌出现肺转移的概率最大,且位置越低,概率越高,这是由于肿瘤可通过直肠中下静脉至髂血管引流至体循环。总体而言,T分期和N分期越晚,出现肺转移的概率越大[4]。RAS基因状态也与肺转移有关,RAS基因突变的患者发生肺转移的风险要高于RAS基因野生型的患者[5-6]。
胸部CT检查是肺转移最重要的筛查手段,但是有的情况下影像学难以定性肺结节的性质。只能通过手术或长期随访来确诊,长期随访或手术明确的肺结节恶性比例为10%~35%[7]。当影像学检查不能确定时,一些临床危险因素,如双肺外带下野的肺结节大于5 mm、数量>4个、年龄大于70岁、原发部分直肠、局部分期晚(包括T分期、N分期)、CEA水平升高、RAS基因突变、存在其他脏器转移等,可以提示肺转移。本例患者右肺结节确诊困难,随访3个月无变化,但考虑到右肺结节的定性对患者的治疗方案有决定性作用,因而有必要通过手术获取病理标本。患者的病灶可切除,经MDT讨论采取手术切除获取病理标本,当然如果患者的病灶切除困难,即推荐采取纤维支气管镜活检或CT引导下穿刺。虽然最终诊断为良性结节,但是让患者免除的化疗的痛苦,也减轻了患者及家属的心理负担。
本例患者还需排除多原发癌可能。多原发癌指同一个体在同一或者不同脏器,同时或相继(首次确诊6个月内)出现≥2种、排除互为转移灶的原发恶性肿瘤。多原发癌发病率低,为0.2%~1.2%,多见于50~70岁人群,男性多于女性,依次好发于消化道、头颈、肺、乳腺和甲状腺[8]。PET-CT对多原发癌的诊断有一定帮助,不同肿瘤的代谢活性有差异,因此不同肿瘤对18F-FDG摄取不同,SUV值有差异[9]。对该患者,PET-CT是一个可供选择的检查,但肿瘤直径<10 mm或磨玻璃样结节则不推荐PET-CT扫描。本例患者肺结节最大径约20 mm,PET-CT可以为临床诊断提供更多参考信息,但考虑到一是经济成本高,二是临床治疗指导意义不大,因而更适合采用动态观察的方式。
对于结直肠癌肺转移,我们需要利用多学科综合治疗手段对患者进行全身+局部治疗,以期达到生存获益。当治疗方案有多种选择的时候,通过充分的医患沟通,取得患者的理解和信任,从而选择最适合患者的个体化治疗方案,这是至关重要的。
