宫内病变、子宫内膜与不孕症的相关性分析
2020-03-13王瑜张少静唐爱琴孟丽薛颖
王瑜 张少静 唐爱琴 孟丽 薛颖
不孕症为女性无避孕性生活至少12个月而未孕,我国发病率为7%~10%[1]。明确其病因是治疗的关键,除外排卵因素及输卵管因素后,宫内病变是女性不孕症的主要病因[2]。宫内病变多种情况,如子宫内膜息肉、宫腔粘连、子宫内膜增殖症、子宫内膜炎、内膜结核、子宫畸形和黏膜下肌瘤等,都可能与不孕病症之间存在相关联系,现阶段研究也逐步拓宽研究范围,宫内病变的具体影响成为研究重点之一。子宫内膜是孕卵着床的基础,排卵前子宫内膜对卵巢激素的反应很敏感,卵巢性激素作用下,子宫内膜增厚,可以为受精卵着床及胚胎生长发育提供良好的条件[3]。检察子宫内膜可为不孕症的诊断和治疗提供一定帮助[4]。对此,本研究对宫内病变、子宫内膜与不孕症的相关性进行分析,报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2014年6月至2016年6月石家庄市第一医院200例女性不孕症患者临床资料,纳入不孕组,分为原发不孕组(n=138)和继发不孕组(n=62)2个亚组;另收集同期60例已生育、无妇科病史育龄女性临床资料纳入对照组。不孕组年龄24~41岁,平均年龄(32.51±5.42)岁;月经周期26~30 d。对照组年龄23~40岁,平均(31.45±5.13)岁;月经周期27~31 d。2组年龄、月经周期等一般资料差异无统计学意义(P>0.05)。
1.2 纳入与排除标准
1.2.1 纳入标准:年龄18~41岁者;月经正常者;自愿签订知情同意书者。
1.2.2 排除标准:男方因素、女方排卵障碍和输卵管性不孕者;临床资料不全者。
1.3 方法 (1)不孕组患者月经干净后3~7 d行宫腔镜检查,取膀胱截石位,常规消毒铺巾,局部麻醉或静脉麻醉,内诊确定子宫情况,根据宫颈情况酌情用扩宫棒扩张宫颈至5~6号,宫腔镜镜头置于宫颈管内,待膨宫良好、膨宫液转清后依次检查,先全面观察宫颈管,再观察宫腔前壁、左侧子宫角及左侧输卵管开口、宫腔后壁、右侧子宫角及右侧输卵管开口、子宫宫底部位;检查中见子宫内膜息肉(EP)、内膜增殖症等病变者取标本送病理检查,未见明显病变者常规诊刮送病理检查。(2)在月经周期第8~11天、第13~16天、第20~24天时,采用日本TOSHIBA-Meio 30彩色多普勒超声诊断仪检测子宫内膜;阴道探头频率5 MHz,扇扩角度120°;患者取膀胱截石位,阴道探头表面涂耦合剂,外套一次性避孕套,缓慢放入阴道内直至宫颈表面或阴道穹窿部,转动探头柄可纵向、横向及多方向扫查;以子宫长轴图像为准,测量宫体部官腔线前后子宫内膜的总厚径。
1.4 观察指标 观察不孕组患者宫内病变情况,比较2组受试者月经周期中子宫内膜差异,分析宫内病变、子宫内膜与不孕症的相关性。
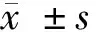
2 结果
2.1 不孕组宫内病变情况分析 原发不孕组与继发不孕组宫内病变者总例数及子宫内膜增殖症、子宫内膜炎、内膜结核、子宫畸形、黏膜下肌瘤发生率比较差异无统计学意义(P>0.05);原发不孕组EP发生率高于继发不孕组,宫腔粘连发生率低于继发不孕组(P<0.05)。见表1。
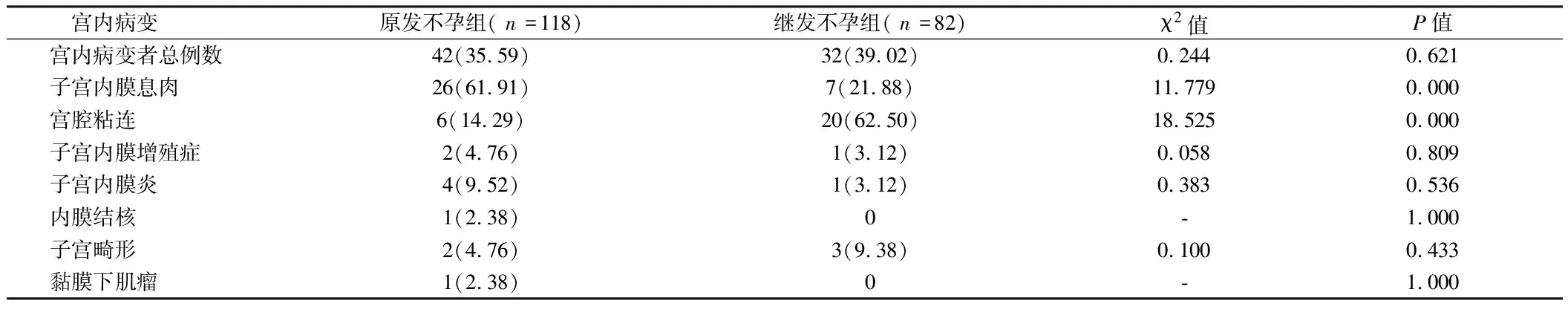
表1 不孕组宫内病变情况分析 例(%)
2.2 宫内病变与原发不孕、继发不孕的相关性 EP是原发不孕发生的独立危险因素,宫腔粘连为继发不孕发生的独立危险因素(P<0.05)。见表2。

表2 不孕组宫内病变Logistics回归分析
2.3 不孕组与对照组受试者月经周期中子宫内膜检测结果比较 月经周期中个时间段不孕组子宫内膜均小于对照组(P<0.05)。见表3。


组别第8~11天第13~16天第20~24天不孕组(n=200)5.82±0.457.13±0.59∗△8.75±0.76∗#△对照组(n=60)7.85±0.6411.85±0.9214.22±1.28
注:F组内=18.335,P=0.000;F组间=14.078,P=0.000;F交互=14.831,P=0.000;与第8~11天比较,*P<0.05;与第13~16天比较,#P<0.05;与对照组比较,△P<0.05
2.4 子宫内膜与不孕组发生相关性 月经周期中子宫内膜与不孕症发生呈正相关(P>0.05)。见表4。
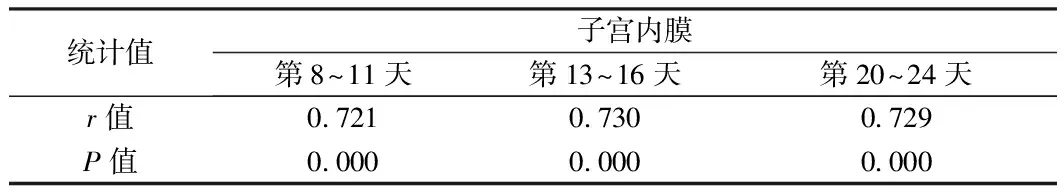
表4 子宫内膜与不孕症发生相关性
3 讨论
WHO统计显示,已婚年龄夫妇中不育夫妇占7%~15%,其中属女方因素者占40%~50%,不孕已成为世界性的生殖健康问题[5]。卵巢功能减退、输卵管不通畅、子宫内膜异位导致盆腔内环境变化、精子质量下降、女性心理压力、内分泌及免疫等方面都可能引起不孕。
宫内病变导致官腔内环境改变,影响受精卵着床,40%~50%的低生育力或不孕女性均可发现宫内病变[7],明确其病因是治疗的关键。本研究中,原发不孕组EP发生率高于继发不孕组,宫腔粘连发生率低于继发不孕组,且Logistics回归分析EP是原发不孕发生的独立危险因素(P<0.05),宫腔粘连为继发不孕发生的独立危险因素,表明宫内病变致不孕中EP、宫腔粘连分别为导致原发不孕和继发不孕的常见病变类型,应予以重视。Cogendez等[8]研究也发现,EP形成主要与子宫内膜局部雌激素和孕激素受体失衡及细胞增殖凋亡异常等因素有关,其与女性不孕尤其是原发不孕紧密相关,与本研究基本一致。宫腔粘连则多继发于宫腔内创伤性手术,约90%以上系刮宫损伤子宫内膜所致[9]。相关报道显示,宫腔粘连在继发不孕症中发生率约为60%以上,在有体外受精-胚胎移植(IVF-ET)失败病史的继发不孕症中的发生率更高,显著高于原发不孕症[10],与本研究基本一致。
排卵后卵巢分泌黄体索及少量的雌激素,使子宫内膜继续增厚并发生特殊的分泌性变化,至分泌中期达到峰值,呈均匀的绒毛状,以准备受精卵着床发育[11]。子宫内膜反映子宫内膜组织受激素调控的生长情况,与妊娠率存在一定相关性[12]。本研究发现,月经周期中个时间段不孕组子宫内膜均小于对照组,子宫内膜与不孕症发生呈显著正相关性,表明月经周期中子宫内膜较小为不孕症患者的特征性表现。相关研究显示,在自然月经周期中,不孕症患者体内孕激素分泌不足或黄体过早衰退等情况将导致子宫内膜过薄,从而影响子宫内膜容受性而不利于胚胎种植[13]。Ramezanali等[14]研究显示,子宫内膜7 mm为妊娠的必要条件,在9~12 mm时妊娠率最高。因此,可通监测不孕症患者子宫内膜变化较好地评估其子宫内膜容受性,为指导临床治疗提供帮助[15]。张群芝等[16]发现,不孕症中子宫内膜腺体分泌异常的影响最大,对于不孕患者来说,子宫内膜分泌物增多反应或其他反应导致分泌物的异常,对于产妇来说,可能是不孕症诱发的主要因素之一。内膜息肉在不孕女性中的检出率显著高于正常女性,推测原因,可能与不规则子宫出血、内膜长期慢性炎症等,导致精子无法正常输送,宫内占位阻止胚胎与内膜接触,宫内环境变化严重影响不孕[17]。相关因素分析发现,心理压力对不孕产生的影响也不断增加,主要与神经系统性腺轴释放激素,进而对生殖内分泌平衡产生不利影响[18],后续研究中需要扩展此方面的研究。
综上所述,宫内病变致不孕中,EP、宫腔粘连分别为导致原发不孕和继发不孕的常见病变类型,月经周期中子宫内膜较小亦为不孕症患者的特征性表现,重视对上述情况的检查,对不孕症的诊断治疗有重要意义。
