重症患者血清钠水平对预后的影响
2020-03-10茜金强肖广辉张蔷
茜金强,肖广辉,张蔷
(天津医科大学总医院 老年病科,天津 300052)
重症监护病房(ICU)患者病情危重,容易出现多种电解质代谢紊乱,其中最常见的是钠、钾、钙等电解质异常。血钠水平的紊乱主要包括低钠血症、高钠血症。现有的文献中,研究较多的是关于低钠血症相关的问题,现有资料研究表明,低钠血症可导致病死率升高,其机制尚不明确[1]。高钠血症在普通人群中的发病率明显低于低钠血症[2],因此在既往的文献中关于高钠血症与预后关系的研究有限。实际上,高钠血症在ICU 患者中的发病率并不低[3]。AIYAGARI等[4]报道ICU 中约2%~6%院内患者存在高钠血症,而ICU 医源性高钠血症发生率约为6.6%[5]。本文旨在研究重症患者发生高钠血症的情况,同时明确合并高钠血症与否对重症患者预后的影响。
1 资料与方法
1.1 一般资料
选取2016年1月—2018年1月天津医科大学总医院ICU 收治的280 例患者。高钠血症被定义为血 钠>145mmol/L 持续超过48h(排除实验室误差)。
纳入标准:所有新入ICU 并预计ICU 住院时间>48h 的重症患者,包括≥1个器官功能衰竭(急性呼吸衰竭、急性肝衰竭、急性心肌梗死、急性肾衰竭、脑血管意外、多器官功能障碍等)及重大手术后患者。排除标准:未达到ICU 转入标准且病情稳定者;预计ICU 住院时间≤48h 者;未成年患者;入ICU 首日无法获得血清标本者;入ICU 前已有明确的高钠血症或者已接受相关治疗者。
1.2 研究方法
取所有研究对象入ICU 后24h 内血标本送检,按血清钠水平分组,血钠<135mmol/L 者为低血钠组,血钠>145mmol/L 者为高血钠组,血钠135~145mmol/L 者为正常血钠组。记录患者的性别、年龄、既往史、用药史、手术史、入ICU 诊断、是否行机械通气及机械通气时间、ICU 住院时间及转归;同时记录入ICU 24h 内各项实验室指标,计算序贯器官衰竭(SOFA)评分和急性生理学与慢性健康状况评价Ⅱ(APACHE Ⅱ评分)。
1.3 统计学方法
数据分析采用SPSS 19.0 统计软件,计量资料以均数±标准差(±s)或中位数和四分位数[M(P25,P75)]表示,比较采用t检验或秩和检验;计数资料以例(%)表示,比较采用χ2检验,采用Logistic 回归分析筛选预后危险因素。P<0.05为差异有统计学意义。
2 结果
2.1 非高血钠组与高血钠组原发疾病比较
纳入的280 例重症患者中,非高血钠组197 例(70.4%),其中正常血钠组150 例高血钠组83 例(29.6%)。高血钠组中严重脓毒症21 例(25.3%)、肾功能不全15 例(18.1%),与非高血纳组比较,差异有统计学意义(P<0.05)。见表1。
2.2 高血钠组与正常血钠组临床资料比较
高钠血症组与正常血钠组性别、年龄比较,差异无统计学意义(P>0.05)。两组APACHE Ⅱ、SOFA评分、住院时间及病死率比较,差异有统计学意义(P< 0.05),高钠血症组较正常血钠组APACHE Ⅱ、SOFA评分更高、住院时间更长、病死率更高。两组机械通气时间比较,差异无统计学意义(P>0.05)。见表2。
2.3 非高血钠组与高血钠组临床预后比较
非高钠血症组与高血钠组性别、年龄比较,差异无统计学意义(P>0.05)。两组APACHE Ⅱ、ICU 住院时间及病死率比较,差异有统计学意义(P<0.05)。高血钠组患者较非高血纳组APACHEII 评分更高,ICU 住院时间更长,病死率更高。见表3。
2.4 高钠血症危险因素分析
所有研究对象的年龄、APACHE Ⅱ评分、SOFA评分、血钠水平为自变量,以是否死亡为因变量,根据多因素Logistic 回归分析可知,APACHE Ⅱ评分和血钠水平为影响ICU 重症患者死亡的独立危险因素(P<0.05)。见表4。

表1 非高血钠组与高血钠组原发疾病的比较 例(%)
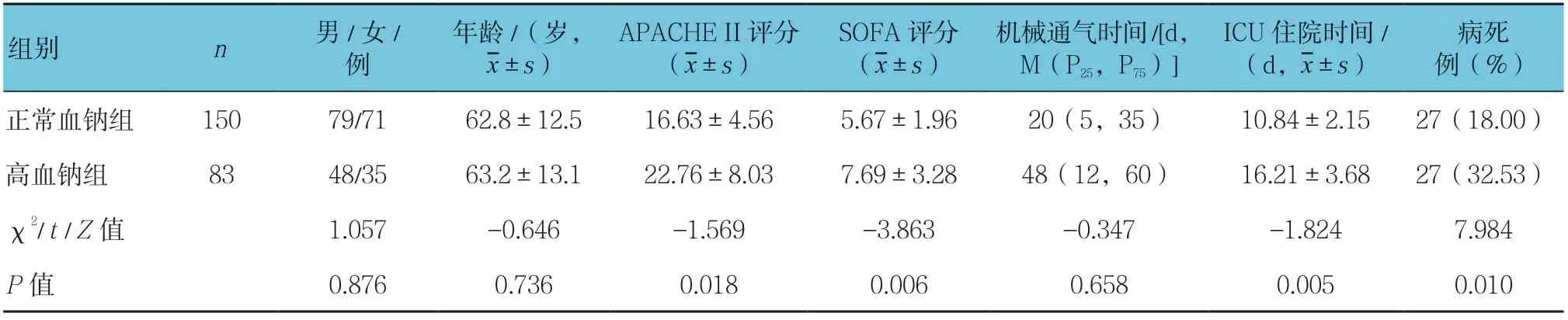
表2 正常血钠组与高血钠组患者临床资料比较

表3 非高血钠组与高血钠组临床预后比较

表4 多因素Logistic 回归分析参数
3 讨论
高钠血症与重症患者的相关性既往已有相关报道,结果显示高钠血症与病死率的升高有关[6-7]。目前高钠血症作为影响患者预后的不利因素已受到越来越多临床医生的重视,但是较少有研究直接证明高钠血症可以作为增加ICU 患者病死率的独立危险因素。本研究将所有研究对象的APACHE Ⅱ评分、SOFA 评分、年龄、血钠水平等因素为自变量,以是否死亡为因变量,根据多因素Logistic 回归分析可知,APACHE Ⅱ评分和血钠水平为影响ICU 重症患者死亡的独立危险因素。APACHE Ⅱ评分是应用最广的病情危重度评分之一,因其可早期识别危重症患者的高死亡风险,在重症患者管理中起着重要作用。因此,本研究表明,入院时病情越重的患者,发生高钠血症的风险越高,高钠血症同时又为增加ICU 患者病死率的独立危险因素。
目前,重症患者并发高钠血症的确切机制尚不十分清楚,也缺乏权威的相关文献报道。本研究发现重症患者肾功能的损伤导致肾脏对水分重吸收减少,这可能是比较重要的原因之一。ICU 患者多存在不同程度的意识障碍或带有气管插管,患者丧失经口摄水这一自主调节机制,水、电解质紊乱完全依赖ICU 医生的管理与纠正治疗。间接证据表明,高钠血症来自过多的钠盐摄入,单纯失水并不能导致高钠血症,而是过多的补钠或补水不足[8]。另外,有研究显示,56%的ICU患者存在正钠平衡[9],该现象的产生可能与呼吸道的不显性失水、补液量不足、摄入含钠的高渗溶液、高热和颅脑损伤患者渗透调节中枢障碍导致抗利尿激素分泌减少[10]、利尿剂应用后尿液大量稀释等情况有关。
本研究中,高钠血症患者有着更高病死率及更长的住院时间。高钠血症组病死率为32.53%,与孙同文等[11]对既往有关高钠血症对重症患者预后的影响的报道做荟萃分析,显示高钠血症患者的病死率为32.7%基本一致。尽管高钠血症不一定是这些患者临床预后更差的主要原因,许多其他的并发症也需被考虑到,但是高钠血症继发的高渗状态对生理功能会产生一系列不利的作用,如细胞皱缩、葡萄糖的利用障碍等,均在一定程度上影响临床预后[12]。
本研究同时存在一定的局限性,首先,是一个单中心的研究,样本量有限,这些可能导致结论在一定程度上的不确定;其次,重症患者血钠的动态变化及其与预后的关系有待进一步研究。
综上所述,APACHE Ⅱ评分和血钠水平为影响ICU 重症患者死亡的独立危险因素,合并高钠血症的患者具有更差的临床预后、更长的住院时间及更高的病死率。本研究的结论对临床高钠血症的治疗具有一定的指导意义。
