异常形态精子对植入前胚胎发育和妊娠结局的影响
2020-02-21刘闯马媛刘忠尖曹泽磊李博王晓红
刘闯,马媛,刘忠尖,曹泽磊,李博,王晓红
(空军军医大学唐都医院妇产科生殖医学中心,西安 710038)
精子形态学是反映男性生育能力的一个重要指标,已有研究证实精子畸形率与不同的生育力评价的终点指标存在相关性。正常的精子活力和浓度是卵母细胞常规体外受精(IVF)必不可少的条件之一,然而,精子形态异常导致较低的受精潜能,尤其是头部形状更为重要[1]。WHO《人类精液检查与处理实验室手册》(第5版)指出正常形态精子占比的参考值下限为4%[1],与第四版中参考值下限15%相比,异常形态精子症的范围大大缩小。那么,在辅助生殖技术(ART)助孕过程中,异常形态精子(畸形率≥98%)对植入前胚胎发育和妊娠结局是否存在影响,以及如何选择受精方式(IVF/ICSI)目前尚无定论[2-3],主要原因是精子形态多样性,造成精子评估困难,另外形态学评估具有较强的主观性,导致其对临床结局的研究结果不一致[4]。我们前期研究[5]也显示,在 IVF周期中精子形态与正常受精率、优质胚胎形成率以及流产率存在相关性。本研究进一步探讨异常形态精子(畸形率≥98%)对植入前胚胎发育和妊娠结局的影响,以期改善精子活力正常但形态异常(畸形率≥98%)的患者的临床结局。
资料与方法
一、研究对象
回顾性分析2017 年1~12月在唐都医院妇产科生殖医学中心行ART治疗的精子活力正常但形态异常患者的临床资料。纳入标准:(1)年龄<38岁;(2)不孕因素:输卵管因素、精子形态异常(畸形率≥98%)以及不明原因不孕;(3)第1次治疗周期,且促排卵方案为短效长方案,获卵数≥3个;(4)密度梯度离心法优选后,前向运动(PR)精子≥90%且精子浓度≥2.0×106/ml。排除标准:(1)卵母细胞形态严重异常;(2)配子冻融周期;(3)遗传学异常或需行胚胎种植前遗传学检测;(4)精子均为圆头精子或大头多尾精子。
共纳入符合标准的290个周期,其中90个IVF周期,200个ICSI周期。另取同期精子活力正常且形态学正常(畸形率≤96%)的2 129个IVF周期做为对照组。
二、研究方法
1.分组:根据精子形态分为3组:IVF对照组(畸形率≤96%,n=2 129),IVF实验组(畸形率≥98%,n=90)和ICSI实验组(畸形率≥98%,n=200)。
2.精液质量和精子形态分析方法和标准:所有精液样本均严格按WHO《人类精液检查与处理实验室手册》(第5版)推荐的方法(巴氏染色法)进行常规分析,连续计数分析200条以上精子的形态。正常精子形态标准是:精子头椭圆形,顶体区可清晰分辨,占头部40%~70%,顶体区无大空泡,且不超过两个小空泡,空泡大小不超过头部20%。顶体后区不含任何空泡;中段细长、规则,大小与头部长度相等;主段比中段细,均一,其长度约45 μm(约为头部长度的10倍);尾部直且均一,非卷曲,无鞭毛折断的锐利折角。
3.治疗过程:(1)促排卵以及体外受精:参考既往文献[6],采用短效长方案促排卵,在B超引导下进行经阴道穿刺术取卵。取卵后3~4 h行体外授精(IVF/ICSI)。对于IVF周期可疑受精障碍的患者,加精4~6 h后,根据有无第二极体(2 PB)判断是否受精,即无2 PB的卵母细胞认为受精失败。受精率<30%或完全不受精者,采用补救性ICSI(RICSI)技术进行体外授精。(2)胚胎评估及胚胎移植:体外受精16~18 h后评估受精结果,IVF周期中正常受精的标志是具有双原核(2 PN)或单原核(1 PN),ICSI周期中正常受精的标志是具有2 PN。胚胎培养3~5 d后,根据中华医学会生殖医学分会实验室学组共识[7]对胚胎质量进行评估,并行胚胎移植术和黄体支持。(3)妊娠结局判断:胚胎移植4周后行超声检查,可见胎心搏动者为临床妊娠;妊娠在28周前终止,胎儿体重在1 000 g以下者称为流产,包括早期流产和晚期流产。
4.观察指标:植入前胚胎发育参数[6](受精失败率=受精失败周期/总周期数×100%,IVF周期正常受精率=正常受精数/卵母细胞总数×100%,ICSI周期正常受精率=正常受精数/MⅡ卵母细胞数×100%,可用胚胎率=可用胚胎数/正常受精数×100%)和临床妊娠结局(种植率=着床胚胎数/移植胚胎总数×100%,临床妊娠率=妊娠周期数/移植周期数×100%,流产率=流产周期数/妊娠周期数×100%,活产率=活产周期数/移植周期数×100%)。
三、统计学分析
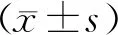
结 果
一、患者一般情况及促排卵基础临床数据比较
本研究共纳入2 419 例患者的临床资料,统计分析显示:3组间不孕因素比较均存在显著性差异(P<0.05);ICSI实验组患者的年龄、不孕年限、原发不孕占比均显著高于IVF对照组和IVF实验组(P<0.05),而卵母细胞成熟率显著低于IVF对照组和IVF实验组(P<0.05)(表1)。

表1 患者一般情况及促排卵基础临床数据比较[(-±s),n(%)]
注:与IVF对照组比较,*P<0.05;与IVF实验组比较,#P<0.05
二、异常形态精子对植入前胚胎发育影响的单因素及Logistic多因素分析
组间比较,IVF实验组受精失败率显著高于IVF对照组(P<0.05),ICSI实验组的受精失败率为0;ICSI实验组正常受精率显著高于IVF对照组和IVF实验组(P<0.05),而IVF对照组和IVF实验组组间正常受精率比较无显著性差异(P>0.05);IVF实验组可用胚胎率显著低于IVF对照组、ICSI实验组(P<0.05),而IVF对照组和ICSI实验组组间可用胚胎率比较无显著性差异(P>0.05)(表2)。
调整不齐的基线资料(女方年龄,男方年龄,不孕年限,原发不孕占比,不孕因素,卵母细胞成熟率),经Logistic多因素分析,结果显示:IVF实验组的受精失败风险显著高于IVF对照组(P=0.002),可用胚胎率显著低于IVF对照组(P=0.002);ICSI实验组的正常受精率显著高于IVF对照组(P=0.05)(表3)。
三、异常形态精子对妊娠结局影响的单因素及多因素分析
2 419例患者,其中新鲜周期移植784周期,临床妊娠494周期,共403周期活产,活产失访18周期。单因素分析结果显示,IVF对照组与IVF实验组间的着床率、临床妊娠率、流产发生率及活产率均有统计学差异(P<0.05);IVF对照组和ICSI实验组组间妊娠结局指标比较均无显著性差异(P>0.05)(表4)。

表2 异常形态精子对植入前胚胎发育影响的单因素分析[(-±s),n(%)]
注:与IVF对照组比较,*P<0.05;与IVF实验组比较,#P<0.05
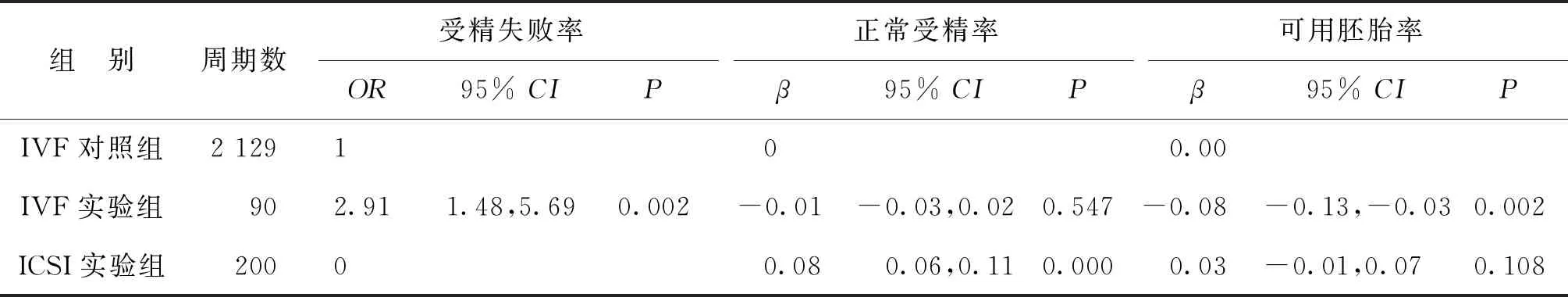
表3 异常形态精子对植入前胚胎发育影响的Logistic多因素分析
注:OR/β调整变量:女方年龄、男方年龄、不孕年限、原发不孕占比、不孕因素、卵母细胞成熟率
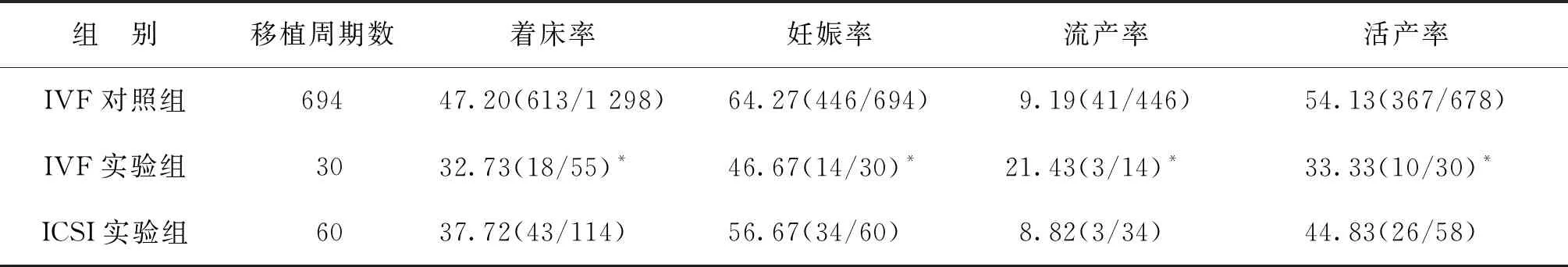
表4 异常形态精子对妊娠结局影响的单因素分析[%]
注:与IVF对照组比较,*P<0.05
调整不齐的基线资料,Logistic回归分析结果显示,IVF实验组的流产发生率显著高于IVF对照组,活产率显著低于IVF对照组(P<0.05);着床率采用广义估计方程GEE方法分析,结果显示IVF对照组和IVF实验组组间无显著性差异(P>0.05)。ICSI实验组与IVF对照组相比,妊娠结局指标无论单因素分析还是多因素分析均无统计学差异(P>0.05)(表5)。

表5 异常形态精子对妊娠结局影响的Logistic分析
注:妊娠结局指标按分类变量统计分析;*采用广义估计方程GEE方法分析
讨 论
精子形态学是反映男性生育能力的一个重要指标[8]。既往研究认为异常形态精子主要影响受精率和流产率[3,9-12],我们前期研究结果显示异常形态精子不仅影响IVF周期的受精率,而且和优质胚胎形成率、流产率间存在相关性[5]。本研究进一步探讨异常形态精子对IVF周期的受精失败率、可用胚胎率以及妊娠结局相关指标的影响。另外为了避免临界值的影响,精子畸形率为97%的患者未纳入本研究,本研究以异常形态精子率≥98%(密度梯度离心后,精子活力和浓度正常)的患者为实验组,异常形态精子率≤96%、且采用短效长方案的患者为对照组,研究异常形态精子对ART结局的影响。
本研究共纳入2 419个治疗周期,患者一般资料分析发现,与IVF对照组相比,ICSI实验组中男方年龄较高,有统计学差异(P<0.05)。随着男性年龄的增长、精子形成过程中组蛋白/鱼精蛋白的替换,鱼精蛋白PRM1/PRM2的比例发生改变,进而影响精子质量和形态[13-15]。因此,本研究中数据分析时,对年龄、不孕年限、不孕因素和原发不孕占比等不齐的基线资料进行了校正。
异常形态精子对植入前胚胎发育参数影响:Logistic分析结果显示,IVF周期中,异常形态精子(畸形率≥98%)导致受精失败(受精率<30%)的风险(OR=2.91)是形态正常组(对照组,畸形率≤96%)的2.91倍,虽然IVF实验组与对照组受精率无显著性差异(因为受精失败的周期进行了RICSI操作),但降低了可用胚胎率。其主要原因可能:(1)异常形态精子在蛋白组学[16-18]和转录组学[19]与正常精子存在差异性,且鱼精蛋白PRM1/PRM2的比例发生改变[14];(2)精子外致密纤维蛋白基因、中心体相关蛋白基因、鸟氨酸脱羧酶抗酶t等基因被证实与异常形态精子症的发生有关[20],遗传学上改变影响精子的形态或功能[21],导致胚胎在8细胞期胚源性基因激活出现异常,影响胚胎正常发育,甚至出现凋亡。然而,如果采用ICSI受精方式,则 RICSI发生率为0,与IVF周期(对照组)相比,正常受精率[β=0.08,95%CI(0.06,0.11),P=0.00]提高8%,可用胚胎率[β=0.03,95%CI(-0.01,0.07),P=0.108]提高3%,其主要原因可能是对于异常形态精子(畸形率≥98%)的患者而言,ICSI操作过程中选择了形态正常的精子进行显微受精,获得了较高的受精率和稳定的可用胚胎率。在IVF周期,因减少了体内受精过程中宫颈粘液、输卵管等对精子的有效筛选,导致异常形态精子与卵母细胞结合,影响后续受精及胚胎发育[9]。因此,对于异常形态精子(畸形率≥98%)患者,精子形态异常增加了受精失败的风险,降低了可用胚胎率。采用ICSI受精方式,则选择了形态正常精子,可以改善种植前胚胎发育参数。
异常形态精子对妊娠结局的影响:IVF实验组与对照组比较,异常形态精子导致流产率显著增加(21.43% vs. 9.19%),活产率显著下降(33.33% vs. 54.13%);而采用ICSI受精方式,则可以获得与对照组相似的妊娠结局。然而,我们的前期研究结果显示异常形态精子组行ICSI后流产率增加[10],结果差异的可能原因:(1)后期加强了ICSI操作中对精子形态的筛选,降低了异常形态精子对流产的影响[9,22];(2)本研究中纳入/排除标准更严格,即促排卵方案均为短效长方案且为首次治疗周期,减少了不同促排卵方案中由于促排卵药物使用量对胚胎着床能力的影响[6,23]。有学者采用Meta分析方法研究异常形态精子与流产发生率的关系,发现精子异常形态是影响流产发生率的主要因素,本研究结果与其一致。然而,异常形态精子(畸形率≥98%)也存在一定的受精能力并使患者配偶获得妊娠的可能性,因此,对于此类患者,为了降低受精失败风险并改善临床结局则可以考虑采用ICSI的授精方式,但必须考虑ICSI技术的安全性。最新研究结果显示,ICSI出生的孩子基本上安全,但是也有研究显示ICSI后代在出生体重、先天畸形、染色体异常以及表观遗传变化等方面存在安全隐患,但是这些风险可能与父母本身的遗传相关[24-26]。因此,在安全的前提下,ICSI技术可以规避异常形态精子导致的受精失败风险,并改善妊娠结局指标。然而,本研究为回顾性研究,具有一定的局限性,虽然对纳入人群进行了严格限制,但是实验组人群数目较少,需要更多的研究者提供临床数据,进而形成更确切的证据。
综上所述,精子优选后,精子活力和密度正常的患者,若异常形态精子率≥98%,采用ICSI授精方式,可以规避受精失败的风险,提高正常受精率和可用胚胎率,同时提高妊娠率和活产率并降低流产发生率。
