激素替代周期内膜转化日血清雌二醇水平与冻融胚胎移植结局的关系
2020-02-21谢重驹马文敏杨美琼劳群秀陈孟循
谢重驹,马文敏,杨美琼,劳群秀,陈孟循
(南方医科大学附属佛山市妇幼保健院生殖中心,佛山 528000)
激素替代(HRT)方案是冻融胚胎移植(FET)常用的内膜准备方案,该内膜准备方案具有高度的灵活性,日益受临床工作者青睐。与自然周期不同,HRT方案是通过外源性添加雌激素及孕激素使下丘脑-垂体-卵巢轴受到抑制,通过人工模拟的方式使内膜获得同步化改变。充足的雌激素才能诱导足够的孕激素受体[1-2],对胚胎着床产生重要作用。随着辅助生殖技术的不断发展,诸多文献表示在鲜胚移植周期中,高水平的雌激素对胚胎着床产生不利影响,如溶黄体效应、对子宫内膜分泌的干扰、子宫收缩波增强、内膜容受窗变窄等。
雌激素在内膜生长及胚胎着床中起着重要作用,是HRT周期中的一个可控变量。本研究旨在探讨HRT-FET周期中内膜转化日血清E2的水平与妊娠结局的关系,期望对临床工作带来一定的指导作用。
资料与方法
一、研究对象
回顾性分析2016年1月至2019年4月在佛山市妇幼保健院生殖中心行FET的1 398例患者共1 502周期的临床资料。纳入标准:年龄≤37岁;胚胎冷冻方法为玻璃化冷冻,进行卵裂期胚胎移植。排除标准:曾进行降调节预处理、内膜准备过程中有优势卵泡发育、内膜准备过程中存在经皮或阴道内使用雌二醇、解冻失败周期、子宫畸形、合并内外科基础疾病等。
二、研究方法
1.内膜准备:所有患者均采用递增法HRT方案进行内膜准备,研究前有/无进行口服短效避孕药预处理。在月经第2~4天开始口服戊酸雌二醇(补佳乐,拜耳,德国)或17β雌二醇(芬吗通,雅培,美国)4 mg,用药第6~7天加服至6 mg/d。一共用药12~14 d后进行经阴道超声监测,当内膜厚度≥7 mm、血清孕酮(P)<3 nmol/L则进行内膜转化。未达到转化标准者增加雌激素用量,最大雌激素剂量不超过10 mg/d。转化内膜药物为:黄体酮(黄体酮注射液,浙江仙琚)60 mg/d+地屈孕酮(达芙通,雅培,美国)30 mg/d、黄体酮阴道缓释凝胶(雪诺同,默克雪兰诺,英国)90 mg/d+地屈孕酮30 mg/d、黄体酮80 mg/d。
2.激素分析:内膜转化日常规抽血检测LH、E2、P,检查均采用电化学发光法,设备型号为罗氏cobas 8 000(Roche,德国)。批内变异度:LH<1.2%、E2<6.7%、P<5.3%;批间变异度:LH<2.2%、E2<10.6%、P<8.2%。
3.胚胎评分判定:卵裂期胚胎参考Peter标准进行质量评估。
4.妊娠判断:移植后13~15 d进行血HCG判断,如HCG≥50 U/L,则在移植后28 d进行B超检查,如B超可见孕囊,诊断为临床妊娠;否则为非临床妊娠。孕囊生长在正常宫腔外,诊断为异位妊娠;妊娠28周前胎儿丢失则诊断为流产。
5.分组:(1)按不同平均E2水平进行分组:根据样本数据,患者的E2平均值为800.9 pmol/L,中位数为650.7 pmol/L。故将患者分为3组:A组(E2≤550.5 pmol/L,533周期);B组(550.5 pmol/L
三、统计学分析

结 果
一、一般资料
本研究入选1 398例患者共1 502周期。A、B、C三组的平均年龄分别为(31.8±3.2)岁、(32.1±3.3)岁和(32.3±3.2)岁,组间差异均无统计学意义(P>0.05)。内膜转化日血清E2水平因分组因素各组间有统计学差异(P<0.05);其余指标,如不孕年限、内膜转化日内膜厚度、IVF周期占比、常规方案占比、移植胚胎数、优质胚胎移植数、优胚移植周期占比、内膜转化日血清LH、P水平等均无统计学差异(P>0.05)(表1)。
二、不同血清E2水平患者临床结局比较
研究结果表明,A、B、C三组的临床妊娠率分别为48.6%、46.7%、34.3%,其中C组的临床妊娠率低于A组和B组,且差异有统计学意义(P<0.05),而A组与B组无统计学差异(P>0.05)。三组间的流产率、异位妊娠率均无统计学差异(P>0.05)(表1)。

表1 不同血清 E2水平患者一般资料及临床结局比较[(-±s),%]
注:与A组比较,*P<0.05;与B组比较,#P<0.05
三、不同临床结局比较
根据不同的临床结局进行分组,结果显示临床妊娠组的年龄小于非临床妊娠组[(31.6±3.4)岁vs.(32.3±3.2)岁],临床妊娠组的移植胚胎数[(1.97±0.29)vs.(1.91±0.40)]和优胚移植数[(1.17±0.85)vs.(1.05±0.83)]均大于非临床妊娠组,临床妊娠组血清E2水平[(756.1±580.2)pmol/L vs.(838.4±716.3 pmol/L)]低于非临床妊娠组,以上结果均具有统计学差异(P<0.05)。临床妊娠组与非临床妊娠组在不孕年限、内膜转化日内膜厚度、IVF周期占比、常规方案占比、优胚移植周期占比、血清P、血清LH等方面均无统计学差异(P>0.05)(表2)。

表2 不同临床结局患者一般资料及移植情况[(-±s),%]
注:与临床妊娠组比较,*P<0.05
四、妊娠结局与血清E2水平的相关性分析
以非临床妊娠及血清E2作为两个变量绘制ROC曲线(图1),得出曲线下面积为0.540(P=0.008)。通过ROC曲线计算,得出非临床妊娠周期的血清E2的截断值为1 045.5 pmol/L,灵敏度为20.8%,特异度为86.7%。
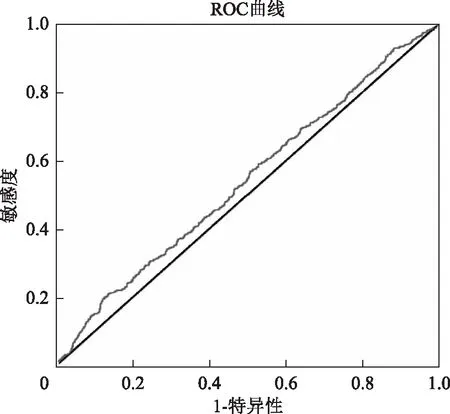
图1 血清E2与非临床妊娠的相关性分析
讨 论
HRT周期与排卵周期不同,HRT周期患者的内源性甾体激素分泌不足,其血清E2大部分与外源性雌激素补充相关,因此血清E2能作为一个独立的控制指标。胚胎植入需要适量的雌激素刺激[3-4]。Paria等[5]的实验证明,如胚胎植入前有雌激素分泌,切除卵巢胚胎可正常植入;但在雌激素分泌前切除卵巢,则胚胎不能植入;单纯添加孕酮将不能维持胚胎继续发育,添加外源性雌激素可诱导植入。雌激素作用不足,将使子宫内膜停留在容受前期改变[6-7]。
超生理剂量的雌激素却不利于胚胎着床。超生理剂量的雌激素从蛋白信号分子、基因层面及代谢层面上对子宫内膜的容受性产生不良影响[8-11],同时也对母胎界面的构建产生负面影响。2015年Patel等[12]在小鼠实验上发现高水平雌激素下凋亡蛋白水平增加,BCL2-α水平降低,诱发早孕期间合体滋养层细胞凋亡。高雌激素水平也会干扰子宫内膜上皮细胞糖原的合成和分泌。综上所述,异常升高的雌激素对子宫内膜容受性产生不良影响。
HRT周期与自然周期不同,没有排卵后的雌激素水平下降,容易引起围植入期血清E2异常升高[13]。因此,HRT周期内膜转化日高水平血清E2可能对胚胎着床产生不良影响。在本中心1 502个HRT-FET周期中,C组的临床妊娠率显著低于A组及B组(P<0.05)。通过表2的数据可以看出,临床妊娠是多个因素共同影响的结果,临床妊娠组和非临床妊娠组在年龄、移植胚胎数、优胚移植数、血清E2水平之间的差异具有统计学意义。其中临床妊娠组的血清E2(756.1±580.2)pmol/L要低于非临床妊娠者的血清E2(838.4±716.3)pmol/L,差异具有统计学意义,提示内膜转化日雌激素过高与临床妊娠率降低相关。从图1的ROC可以看出,血清E2水平升高与非临床妊娠呈正相关,具有统计学差异;曲线下面积为0.54,血清E2的截断值为1 045.5 pmol/L,灵敏度为20.8%,特异度为86.7%,血清E2在该截断值时特异度较高,当血清E2低于该值时可能预示着更高的临床妊娠率。因此我们猜想,内膜转化日血清E2水平的过高,将对妊娠结局产生不利影响。Fritz等[14]的研究也得出类似的研究结果,HRT周期孕酮使用前血清E2高峰水平与继续妊娠率负性相关,当E2在10th百分位数组(135~214 pg/ml)(1 pg/ml=3.67 pmol/L)时的继续妊娠率最高(54.6%),E2在11th百分位数至90th百分位数组(215~689 pg/ml)时的继续妊娠率为32.9%,E2在91th百分位数组(692~1 713 pg/ml)时的继续妊娠率仅9.1%,三组组间差异具有统计意义;同时该文中ROC曲线提示,当血清E2≥截断值330 pg/ml(1 211 pmol/L),血清E2升高与非继续妊娠相关,曲线下面积为0.62。我们认为高血清E2水平可能对胚胎着床产生不利影响。2018年姬萌霞等[15]的研究也显示,在HRT-FET周期临床妊娠组的移植前血清E2水平低于非临床妊娠组[(1 186.2±858.2)pmol/L vs.(1 333.3±983.1) pmol/L]。
Remohi等[16]的研究与我们的研究出现不一致的结果。他们根据不同血清E2水平分为5组,分别为<100 pg/ml、100~199 pg/ml、200~299 pg/ml、300~399 pg/m和≥400 pg/ml(1 pg/ml=3.67 pmol/L),研究提示各组间的妊娠率、流产率均无统计学差异;该研究的HRT周期均经过亮丙瑞林垂体脱敏,脱敏后雌激素的反应性差异可能是结果不一致的原因。Niu等[17]的研究也出现不一致的结果,该研究依据血清E2分为3组(0~25th;25th~75th;75th~100th),其中3组间的妊娠率分别为32.2%、38.4%、36.3%,结果无统计学差异;该研究纳入周期数为274周期,每组的人数较少可能是引起研究结果差异的因素。国内邓玲等[18]将人群分为两组(E2≤600 pg/ml组和E2>600 pg/ml组),妊娠率分别为64.4%和57.8%,结果无统计学差异;但该研究中部分人群阴道内应用了17β-雌二醇,可能引起血清E2水平显著升高致选择偏倚,方案不一致可能引起研究结果差异。
综上,在HRT-FET周期中,内膜转化日血清E2>1 101 pmol/L时,与临床妊娠率下降相关。内膜转化日血清E2有望成为预测HRT-FET妊娠结局的重要参考指标,指导临床用药及胚胎移植策略的调整。
