改良剖宫产术式对凶险性前置胎盘患者临床预后的影响
2019-12-09徐阿梅
徐阿梅

[摘要] 目的 探讨改良剖宫产术式对凶险性前置胎盘患者临床预后的影响。 方法 便利选取该院2011年10月—2018年10月收治凶险性前置胎盘患者共40例,其中20例采用常规对症干预设为对照组,20例采用改良剖宫产术式设为观察组;比较两组手术相关临床指标水平和术后并发症发生率。 结果 对照组手术时间、术中出血量、术后出血量、退热时间、月经复常时间及血性恶露消失时间分别为(39.56±9.20)min、(648.40±106.39)mL、(65.16±12.50)mL、(2.60±0.43)d、(8.75±1.48)个月、(7.73±1.41)d;观察组手术时间、术中出血量、术后出血量、退热时间、月经复常时间及血性恶露消失时间分别为(43.03±10.42)min、(280.91±41.70)mL、(57.41±9.86)mL、(2.54±0.40)d、(6.42±1.04)个月、(7.39±1.18)d;两组手术时间、退热时间及血性恶露消失时间比较差异无统计学意义(t=0.370、0.440、0.260, P=0.570、0.520、0.630);观察组术中出血量、术后出血量及月经复常时间均显著少于对照组(t=4.120、4.650、3.940,P=0.000、0.000、0.000);对照组胎盘植入、子宫切除及新生儿窒息发生率分别为5.00%、35.00%、10.00%;观察组胎盘植入、子宫切除及新生儿窒息发生率分别为10.00%、5.00%、15.00%;两组胎盘植入和新生儿窒息发生率比较差异无统计学意义(χ2=1.240,1.510,P=0.410、0.380);观察组子宫切除率显著低于对照组(χ2=8.260,P=0.000)。 结论 改良剖宫产术式用于凶险性前置胎盘患者可有效减少手术出血量,促进月经复常,并有助于降低子宫切除风险。
[关键词] B-Lynch缝合;剖宫产;凶险性前置胎盘;临床預后
[中图分类号] R719.8 [文献标识码] A [文章编号] 1674-0742(2019)09(c)-0042-03
[Abstract] Objective To investigate the effect of modified cesarean section on clinical prognosis of patients with dangerous placenta previa. Methods A total of 40 patients with sinister placenta previa were conveniently selected and enrolled in the hospital from October 2011 to October 2018. Among them, 20 patients were treated with conventional symptomatic intervention as control group and 20 patients were treated with modified cesarean section as observation group. The level of clinical indicators related to surgery and the incidence of postoperative complications in the two groups. Results The operation time, intraoperative blood loss, postoperative blood loss, antipyretic time, menstrual recurrence time and bloody lochia disappearance time of the control group were (39.56±9.20) min, (648.40±106.39)mL, (65.16±12.50)mL, (2.60±0.43)d, (8.75±1.48)months, (7.73±1.41) d; observation group surgery time, intraoperative blood loss, postoperative bleeding volume, fever time, menstrual recurrence time and bloody lochia disappeared time was (43.03±10.42) min, (280.91±41.70)mL, (57.41±9.86)mL, (2.54±0.40) d, (6.42±1.04) months, (7.39±1.18) d; There was no statistically significant difference in the time between the two groups in antipyretic time and the disappearance time of the bloody lochia (t=0.370, 0.440, 0.260, P=0.570, 0.520, 0.630). The intraoperative blood loss, postoperative bleeding volume and menstrual recurrence time the observation group were significantly less than that in the control group (t=4.120, 4.650, 3.940, P=0.000, 0.000, 0.000); the incidence of placental implantation, hysterectomy and neonatal asphyxia in the control group were 5.00%, 35.00%, 10.00%; observation group placenta incidence of incision, hysterectomy and neonatal asphyxia was 10.00%, 5.00%, 15.00%; two groups of placenta implants had no statistically significant difference in the incidence of neonatal asphyxia (χ2=1.240, 1.510, P=0.410, 0.380); the hysterectomy rate in the observation group was significantly lower than that in the control group (χ2=8.260, P=0.000). Conclusion Modified cesarean section for patients with dangerous placenta previa can effectively reduce the amount of surgical bleeding, promote menstrual recurrence, and help reduce the risk of hysterectomy.
[Key words] B-Lynch suture; Cesarean section; Sinister placenta previa; Clinical prognosis
该研究以该院2011年10月—2018年10月收治凶险性前置胎盘患者共40例作为研究对象,分别采用常规对症干预和改良剖宫产术式治疗;比较两组手术相关临床指标水平和术后并发症发生率,探讨改良剖宫产术式对凶险性前置胎盘患者临床预后的影响,为临床治疗方案选择提供更多循证依据,现报道如下。
1 资料与方法
1.1 一般资料
便利選取该院收治凶险性前置胎盘患者共40例,其中20例采用常规对症干预设为对照组,20例采用改良剖宫产术式设为观察组。对照组平均年龄为(33.74±4.90)岁;根据孕周划分,<34周共2例,34~36周共13例,>36周共5例;根据剖宫产次数划分,1次剖宫产15例,2次剖宫产5例。观察组平均年龄为(33.74±4.90)岁;根据孕周划分,<34周共2例,34~36周共13例,>36周共5例;根据剖宫产次数划分,1次剖宫产15例,2次剖宫产5例。两组一般资料比较差异无统计学意义(P>0.05)。
1.1.1 纳入标准 ①符合凶险性前置胎盘诊断标准[1];②既往剖宫产手术史;③年龄≤40岁;④患者及家属知情同意。
1.1.2 排除标准 ①手术禁忌证;②凝血功能障碍;③精神系统疾病;④重要脏器功能障碍;⑤恶性肿瘤;⑥临床资料不全。
1.2 方法
对照组患者采用常规对症干预方案治疗,即在胎儿和胎盘娩出后注入缩宫素20 U达子宫肌壁内,同时静脉滴注缩宫素20 U,并按摩子宫,对于胎盘植入部分修剪,并行子宫背带式缝合,如出现持续性出血则针对子宫动脉上行支或髂内动脉进行结扎处理。观察组患者则采用改良剖宫产术式治疗,其中胎儿娩出处理与对照组相同,胎盘未剥离时将子宫经腹部切口拖出,下推膀胱达宫颈内口下方,采用可吸收线于常规进针点下方1~2 cm处进针,距子宫前壁切口下缘4~5 cm处进针避开血管丛从子宫侧缘2~3 cm处出针,打结,进针时应尽量保持与宫颈内口在同一水平面,然后行胎盘附着部位浆肌层缝扎,缝扎后行人工剥离胎盘,最后缝合子宫切口。
1.3 观察指标
①手术相关临床指标包括手术时间、术中出血量、术后出血量、退热时间、月经复常时间及血性恶露消失时间;②术后并发症包括胎盘植入、子宫切除及新生儿窒息。
1.4 统计方法
采用SPSS 24.0统计学软件分析数据;其中计量资料以(x±s)表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术相关临床指标水平比较
对照组手术时间、术中出血量、术后出血量、退热时间、月经复常时间及血性恶露消失时间分别为(39.56±9.20)min,(648.40±106.39)mL,(65.16±12.50)mL,(2.60±0.43)d,(8.75±1.48)个月,(7.73±1.41)d;观察组手术时间、术中出血量、术后出血量、退热时间、月经复常时间及血性恶露消失时间分别为(43.03±10.42)min,(280.91±41.70)mL,(57.41±9.86)mL,(2.54±0.40)d,(6.42±1.04)个月,(7.39±1.18)d;两组手术时间、退热时间及血性恶露消失时间比较差异无统计学意义(t=0.370、0.440、0.260, P=0.570、0.520、0.630);观察组术中出血量、术后出血量及月经复常时间均显著少于对照组(t=4.120、4.650、3.940, P=0.000、0.000、0.000);见表1。
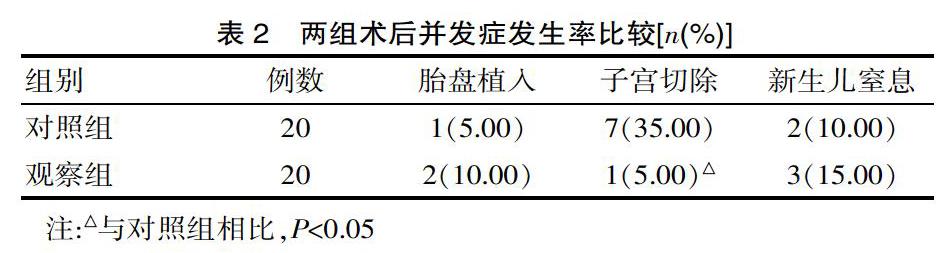
2.2 两组术后并发症发生率比较
对照组胎盘植入、子宫切除及新生儿窒息发生率分别为5.00%、35.00%、10.00%;观察组胎盘植入、子宫切除及新生儿窒息发生率分别为10.00%、5.00%、15.00%;两组胎盘植入和新生儿窒息发生率比较差异无统计学意义(χ2=1.240、1.510,P=0.410、0.380);观察组子宫切除率显著低于对照组(χ2=8.260,P=0.000);见表2。
3 讨论
近年来凶险性前置胎盘发生率呈不断升高趋势,且超过30%可继发出现胎盘植入,极易导致产妊娠中后期、产时或产后大出血,严重威胁生命安全[2-3]。已有研究显示[4-5],前置胎盘发生风险与剖宫产次数呈明显正相关,这可能与子宫瘢痕部位内膜受损密切相关,在受精卵再次着床后胎盘需要增大面积以增加营养摄取以延伸至子宫下段,而术后子宫瘢痕对妊娠期胎盘向上牵移产生阻碍,进而引起前置胎盘或胎盘植入发生。
目前对于前置胎盘常规临床处理以宫腔填塞、子宫动脉结扎及栓塞介入等为主,均不同程度提高凶险性前置胎盘治疗效果[6];部分学者报道显示[7-8],B-lynch缝合术可有效提高前置胎盘所致产后出血疗效;近年来在B-lynch缝合术基础上形成改良术式开始被逐渐用于凶险性前置胎盘治疗,目前已取得令人满意效果[9-10]。
该次研究结果中,对照组手术时间、术中出血量、术后出血量、退热时间、月经复常时间及血性恶露消失时间分别为(39.56±9.20)min,(648.40±106.39)mL,(65.16±12.50)mL,(2.60±0.43)d,(8.75±1.48)月,(7.73±1.41)d;观察组手术时间、术中出血量、术后出血量、退热时间、月经复常时间及血性恶露消失时间分别为(43.03±10.42)min,(280.91±41.70)mL,(57.41±9.86)mL,(2.54±0.40)d,(6.42±1.04)个月,(7.39±1.18)d;两组手术时间、退热时间及血性恶露消失时间比较差异无统计学意义(t=0.370、0.440、0.260, P=0.570、0.520、0.630);观察组术中出血量、术后出血量及月经复常时间均显著少于对照组(t=4.120、4.650、3.940, P=0.000、0.000、0.000),证实改良剖宫产术式应用有助于降低凶险性前置胎盘患者医源性创伤程度、促进术后机体康复,既往研究[11]常规对症干预方案术中和术后出血量分别为700~750 mL和50~65 mL,与该次对照组中数据接近;同时观察组子宫切除率显著低于对照组(P<0.05),则表明凶险性前置胎盘患者接受改良剖宫产术式治疗在降低子宫切除风险方面具有优势。改良剖宫产术式可纵向对子宫平滑肌及子宫壁血管进行有效挤压,阻断出血部位部分基底、弓状及放射状动脉血流;同时局部加压后还能够减慢血液流速,增加血栓形成风险而止血;此外子宫肌层缺血还易导致子宫进一步收缩压迫血管,最终起到持续止血作用[11]。而改良剖宫产术式在促进月经恢复方面优势与大部分学者[12]报道结果相符(平均7.0 d左右);月经属于卵巢周期性变化相伴随的子宫内膜周期性脱落出血现象;改良剖宫产术式较传统B-Lynch术式改进主要在于缝线仅穿行子宫浆膜层和肌层,有效减少对于子宫内膜异物刺激,减轻卵巢缺血性损伤,加快子宫内膜恢复速度,这可能是导致观察组患者月经恢复时间缩短主要原因[13]。该次研究结果,两组胎盘植入和新生儿窒息发生率比较差异无统计学意义(P>0.05),该研究认为这可能与,改良剖宫产术式未将子宫前后壁贯穿有关,以上操作可对子宫腔内创面渗血进行直视观察,从而降低宫腔植入发生。
综上所述,改良剖宫产术式用于凶险性前置胎盘患者,可有效减少手术出血量,促进月经复常,并有助于降低子宫切除风险。但受限于样本量不足、单一中心及非随机对照研究等因素制约,所得结论仍有待更大规模前瞻性研究证实。
[参考文献]
[1] 黄晓花,韩毓,梁湘.改良 B-lynch 缝合术治疗凶险性前置胎盘的效果观察[J].局解手術学杂志,2016,25(6):435-438.
[2] 徐欣然,崔洪艳,程兰,等.子宫B-Lynch缝合术联合宫腔纱条填塞术在中央性前置胎盘剖宫产术中产后出血的应用[J].国际妇产科学杂志,2017,44(3):339-342.
[3] 王仁存.改良子宫下段横行环状压迫缝合在前置胎盘剖宫产术后出血应用观察[J].山东医药,2016,56(7):103-104.
[4] 牛丽娜,李晓琴,马萍.卡前列素氨丁三醇注射液联合低位 B-Lynch缝合术治疗难治性前置胎盘产后出血的临床疗效及安全性评价[J].中国基层医药,2016,23(20):3087-3090.
[5] 曹仙英.卡前列素氨丁三醇联合低位B-Lynch缝合术治疗难治性前置胎盘性产后出血[J].江西医药,2017,52(11):82-84.
[6] 郭琼.子宫动脉下行支结扎联合子宫下段压迫缩窄缝合术在凶险性前置胎盘所致产后出血中的应用[J].实用临床医药杂志,2017,21(3):85-88.
[7] 王志坚,曹艳文,孟凡良,等.子宫前壁切除及修补术治疗凶险性前置胎盘并胎盘植入疗效研究[J].中国实用妇科与产科杂志,2017,23(9):970-974.
[8] Matsubara S. Aortic balloon occlusion: Justifiable for plac- enta previa without accreta[J].Taiwan J Obstet Gynecol, 2017, 56(4): 578-586.
[9] Hou Z, Hospital JP. Efficacy of suture through anterior and posterior lower uterine segment on cesarean section hemorrhage in placenta previa [J].Clin Med,2016,22(5): 117-123.
[10] 严翠华,王晓红,李淑民.卡前列素氨丁三醇联合低位B-Lynch缝合术治疗难治性前置胎盘产后出血的疗效及安全性[J].中国临床研究,2016,29(4):541-543.
[11] Matsubara S, Takahashi H, Matsubara D, et al. Timing of surgery for placenta previa with suspected abnormally invasive placentation: a test of team competency[J].Acta Obstet Et Gynecol Scand, 2017, 96(8): 114-119.
[12] Weiner E, Miremberg H, Grinstein E,et al.Placental histopa- thology lesions and pregnancy outcome in pregna ncies complicated with symptomatic vs. non-symptomatic placenta previa[J].Early Human Develop, 2016, 101(2): 85-89.
[13] Chen Z, Li J, Shen J, et al. Direct puncture embolization of the internal iliac artery during cesarean delivery for pernici ous placenta previa coexisting with placenta accrete [J]. Inter J Gynecol Obstet, 2016, 135(3): 264–267.
(收稿日期:2019-06-21)
