微创颅内血肿抽吸引流术治疗脑出血的临床应用价值
2019-11-26孙桂茂
孙桂茂
天津市静海区医院神经外科 301600
高血压脑出血作为脑出血常见的类型,病因多与重体力运动、情绪波动、过度用脑等有关,临床致残、致死率较高[1]。开颅骨窗血肿清除术在传统开颅血肿清除术基础上改良而来,与传统术式相比,其创伤较小,且利于促进患者神经功能恢复[2]。近年来,随着微创技术日益发展,微创颅内血肿抽吸引流术凭借操作简便、创伤小、并发症少等优点已在脑出血治疗中逐渐应用[3]。鉴于此,本文将观察微创颅内血肿抽吸引流术、开颅骨窗血肿清除术治疗脑出血的临床应用价值,现报告如下。
1 资料与方法
1.1 一般资料 选择2018年1—12月我院治疗的高血压脑出血患者112例,将其应用随机数表法分为两组,均56例。观察组:女23例,男33例;年龄42~76岁,平均年龄(57.43±4.19)岁;发病至就诊时间1~11h,平均发病至就诊时间(4.63±1.28)h;出血位置:脑叶、基底节、脑室各15例、20例、21例;血肿量23~52ml,平均血肿量(35.26±7.02)ml。对照组:女25例,男31例;年龄43~79岁,平均年龄(57.48±4.22)岁;发病至就诊时间1~11h,平均发病至就诊时间(4.61±1.32)h;出血位置:脑叶、基底节、脑室各17例、19例、20例;血肿量24~51ml,平均血肿量(35.21±6.97)ml。两组基本资料相比,差异无统计学意义(P>0.05),具有可比性。本次研究经我院医学伦理委员会批准,且患者知情同意并签署知情同意书。
1.2 入选标准 (1)纳入标准:①高血压脑出血经病史、核磁共振、CT等检查确诊;②近30d内未接受激素、免疫制剂、抗感染等治疗。(2)排除标准:①由血管畸形、脑动脉瘤破裂等所致的出血者;②凝血功能障碍者;③未签署知情同意书者;④无法耐受微创颅内血肿抽吸引流术治疗。
1.3 方法 对照组接受开颅骨窗血肿清除术,患者仰卧,于CT下定位出血点,全麻满意后,于出血点周围取直切口(大小50~60mm),避开重要功能区、血管神经,将头皮拉开,切开皮下、帽状腱膜,钻孔后,咬骨形成骨窗(直径约30mm),将硬骨切开固定、悬吊,硬脑膜十字形切开后,脑穿刺针穿刺至血肿部位,对血肿位置、深度进行探查,放出部分血肿,将皮层切开后冲洗,尽量清除血肿,随后止血、置引流管、缝合。观察组接受微创颅内血肿抽吸引流术,患者仰卧,于CT下定位出血点,全麻满意后,手术靶点取于血肿中心后下方10~20mm,避开重要功能区、血管神经,测出与血肿中心距颅骨内板最近部位,经锥颅钻孔,取YL-1型穿刺针穿刺,将针芯退出后连接引流管,多方向负压抽吸,抽吸60%~70%的血肿量,结束手术。术后复查头颅CT,观察血肿残留量,必要时术后6h将尿激酶5U+0.9%、5ml氯化钠溶液注入残余血肿腔,引流残余血肿,2次/d,定期复查头颅CT,至血肿量小于10ml后拔除引流管。
1.4 评价指标 观察两组美国国立卫生研究院卒中量表(National institute of Health Stroke Scale,NIHSS)评分、血肿量、并发症(切口肿胀、肺部感染、再出血、颅内感染)。术前、术后30d时神经功能依据NIHSS评分评估,评分范围0~42分,神经功能恢复越好则得分越低[4];同时采用颅脑CT测定血肿量。

2 结果
2.1 NIHSS评分、血肿量 术前两组NIHSS评分、血肿量对比,差异无统计学意义(P>0.05);术后两组NIHSS评分、血肿量均较术前低,且观察组较对照组低,差异有统计学意义(P<0.05)。见表1。
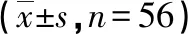
表1 两组治疗前、后NIHSS评分、血肿量对比
注:与同组术前相比,*P<0.05。
2.2 并发症 观察组并发症发生率较对照组低,差异有统计学意义(P<0.05)。见表2。
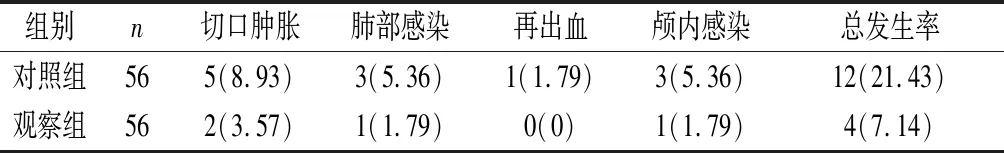
表2 两组并发症对比[n(%)]
注:两组并发症总发生率比较,χ2=4.667,P=0.031。
3 讨论
高血压脑出血致残、致死率较高,目前外科手术已成为高血压脑出血治疗中的主要方法,利于快速清除血肿,挽救患者生命,恢复患者神经功能[5]。开颅血肿清除术由于创伤大、操作复杂、并发症多、术后恢复慢等缺点逐渐被开颅骨窗血肿清除术取代,开颅骨窗血肿清除术通过开颅建立小骨窗通道而将血肿有效清除,降低颅内压,目前在脑出血治疗中广泛使用。
微创颅内血肿抽吸引流术作为微创术式之一,利于通过穿刺方式清除脑内血肿,可保护神经组织,促进神经功能恢复。本文结果得出,术后两组NIHSS评分、血肿量均较术前低,且观察组较对照组低,并发症发生率较对照组低,由此可见,开颅骨窗血肿清除术、微创颅内血肿抽吸引流术均可达到清除血肿、恢复患者神经功能的效果,但较前者相比,后者在清除血肿、改善神经功能方面更具优势,且并发症较少,临床应用安全有效。分析原因可能为开颅骨窗血肿清除术在将原脑内血肿快速清除后,易造成脑血管再灌注损伤,同时术中骨窗、切口较大,极易促使脑组织大面积暴露,增加脑神经、脑血管应激反应,对周围正常组织造成损伤,增加切口肿胀、颅内感染等发生风险[6]。而微创颅内血肿抽吸引流术于术前CT精确定位,通过穿刺方法有助于在避免术中创伤性操作外,可缩小切口,避免脑组织大面积暴露,减轻对周围组织的损伤,且可避开重要功能区,利于对脑神经、脑血管进行保护,同时术中分多次清除血肿,有助于减轻脑血管再灌注损伤,为脑组织、神经功能恢复提供条件[7]。丁宇等[8]研究中证实,微创颅内血肿抽吸术在清除血肿、恢复神经功能方面更具优势,且利于改善患者生活质量,减少并发症,与本文结果较为相似。
综上所述,微创颅内血肿抽吸引流术治疗高血压脑出血效果好且并发症少,利于患者神经功能恢复。
