保留自主呼吸喉罩麻醉用于单孔电视胸腔镜下肺大泡切除术的效果观察
2019-11-16赵伟军周成伟朱勇刚朱斌斌赵晓东
赵伟军 周成伟 朱勇刚 朱斌斌 赵晓东
自发性气胸的主要原因是肺大泡破裂,好发于10耀30岁的健康青年人,男性多于女性[1-2]。电视胸腔镜手术(video-assisted thoracic surgery,VATS)是治疗自发性气胸的首选手术方式[3]。麻醉时一般采用双腔气管插管单肺通气(one-lung-ventilation,OLV),该方法可呈现双侧肺隔离,充分暴露手术野,保护健侧肺组织。但是双腔气管插管易出现一些问题,如术中低氧血症、气管损伤、非通气侧肺损伤、缺血/再灌注损伤、术后咽喉不适、术后声音嘶哑等,且因需要单肺通气,致使一些肺功能较差的患者失去手术时机[4]。近些年保留自主呼吸喉罩麻醉下胸腔镜手术(non-intubated video-assisted thoracic surgery,NIVATS)已逐步应用于临床,该手术方式也可称为清醒下的胸腔镜手术,是指在患者自主呼吸状态下采用局部麻醉加基础麻醉实施胸腔镜手术。国内进行NIVATS的相关报道较少,本研究探讨NIVATS肺大泡切除术的安全性和可行性,现将结果报道如下。
1 对象和方法
1.1 对象 2015年11月至2018年5月本院收治的因肺大泡破裂所致的自发性气胸患者60例,均行肺大泡切除术。其中采用NIVATS组28例,采用OLV组32例。自发性气胸诊断:(1)无明显诱因出现的胸闷、胸痛症状。(2)体格检查:患侧呼吸音减弱或消失,叩诊呈鼓音。(3)辅助检查:胸部CT或X线胸片提示肺压缩30%耀100%。实施NIVATS的患者要求体重指数(BMI)<30kg/m2。排除标准:(1)呼吸道异常或有持续性咳嗽或黏痰;(2)血流动力学不稳定;(3)凝血功能异常[国际标准化比值(INR)>1.5]。(4)禁食时间不足 6h,存在反流风险;(5)神经系统疾病:癫痫病史;(6)胸部手术病史,存在胸膜粘连风险;(7)术前有低氧血症(PaO2<60mmHg)。所有患者术前均告知手术风险,经本人同意签署手术知情同意书。两组患者一般资料比较,差异均无统计学意义,见表1。

表1 两组自发性气胸患者一般资料比较
1.2 麻醉及手术方法
1.2.1 NIVATS组 进入手术室后行心电监测,监测血压、心律、脉搏、血氧饱和度(SpO2)及脑电双频指数(bispectral index,BIS)。麻醉维持药物:瑞芬太尼 0.03耀0.05滋g·kg-1·min-1、丙泊酚 TCI 1耀2滋g/ml、右美托咪定0.5耀0.8滋g·kg-1·h-1。术中监测 BIS 值,控制在 40耀60,BIS<50时置入喉罩。术中不行留置导尿,取常规侧卧手术体位,常规消毒铺巾,切口选择在腋中线第5肋间作3耀4cm切口,予1%浓度利多卡因10ml经皮肤切口处局部浸润麻醉至肋间肌层。胸腔镜使用直径5mm小儿腹腔镜头,进入胸腔后首先观察肺萎陷情况,同时予1%利多卡因注射液约10ml进行肺表面喷洒麻醉,操作时注意观察咳嗽反射,若患者咳嗽明显,可予1%利多卡因进行迷走神经阻滞。使用双关节肺叶钳探查肺大泡位置,如有粘连则首先进行粘连分解,使用可转弯直线切割闭合器行肺大泡切除,予温水冲洗胸腔,鼓肺后确定肺无漏气,于腋中线第6肋间留置细胸管1根,确认肺切缘及切口无活动出血,逐层关闭切口。
1.2.2 OLV组 进入手术室后行心电监测,监测血压、心率、脉搏、SpO2。麻醉诱导后行双腔气管插管,健侧单肺通气,取健侧卧位,消毒铺巾,手术切口及手术方法与NIVATS组相同,预计手术结束前30min左右停用肌松药,鼓肺确定肺表面无漏气,无活动性出血于腋中线第6肋间留置细胸管1根接水封瓶。
1.3 术后治疗及观察指标 两组患者术后第1天复查X线胸片,胸管24h引流量<150ml拔除胸管。分别观察两组患者麻醉准备时间、手术时长、术中出血量、术中平均SpO2、复苏时间以及术后引流量、住院时间、住院费用、咽喉不适发生情况。
1.4 统计学处理 应用SPSS19.0统计软件,计数资料以百分率表示,比较采用x2检验;符合正态分布的计量资料以表示,组间比较采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者麻醉准备时间、手术时长、术中出血量,术中平均SpO2、复苏时间比较 见表2。

表2 两组患者的麻醉准备时间、手术时长、术中出血量,术中平均SpO2及复苏时间比较
由表2可见,NIVATS组的麻醉准备时间、复苏时间均低于OLV组,差异均有统计学意义(均P<0.05);两组患者手术时长、术中出血量、术中平均SpO2比较差异均无统计学意义(均P>0.05)。
2.2 两组患者术后引流量、住院时间、住院费用、咽喉不适的比较 见表3。
由表3可见,NIVATS组住院时间、住院费用、咽喉不适发生率均明显少于OLV组(均P<0.05),两组患者术后引流量比较差异无统计学意义(P>0.05)。
3 讨论
目前的外科手术,微创和快速康复仍是各位医生追求的目标。在胸外科手术中如何做到手术与麻醉的“整体微创”(包括麻醉微损伤),已经成为微创胸外科领域的一个研究热点,NIVATS与单孔胸腔镜手术的结合符合这一理念。
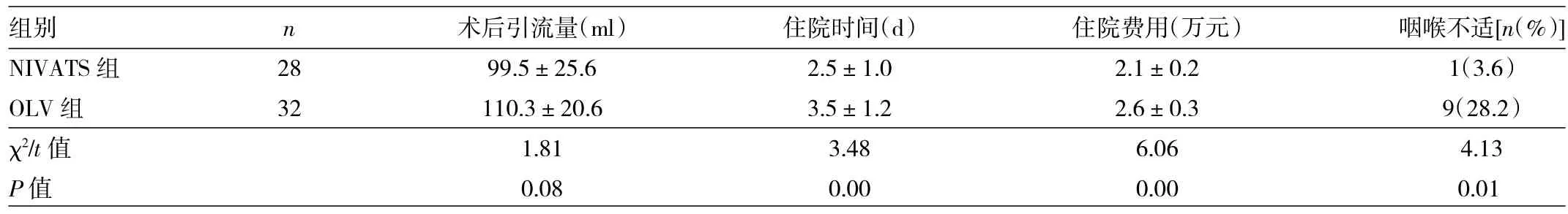
表3 两组患者术后引流量、住院时间、住院费用、咽喉不适的比较
NIVATS是指保持患者基础麻醉的同时,辅以局部麻醉进行的手术。根据病情及手术方式可使用不同的麻醉方法,如肋间神经阻滞、迷走神经阻滞、椎旁神经阻滞、硬膜外麻醉等方法[5]。Mineo 等、Pompoe 等[6-7]早在2004年进行了NIVATS的研究,发现与全身麻醉双腔插管相比术中动脉血气分析无明显差异、术后恢复快、住院时间短的特点,同时在近些年的不断探索研究中发现保留自主呼吸麻醉对气道的刺激小,对气道无损伤,术后舒适感好,还有就是某些肺功能较差的患者完全可在此种麻醉方式下进行手术治疗。Katlic等[8]对实施NIVATS下380余例胸腔镜手术患者进行了回顾性的分析,认为在镇静+局部麻醉下进行胸腔镜手术时,患者的耐受性良好,安全可行。还有学者进行了多角度的研究,在NIVATS下进行了45例手汗症手术,患者术后的远期复发率无统计学差异,同时发现无插管麻醉手术具有手术时长短,麻醉用药少、术后恢复快,24h术后满意度高的特点[9-10]。
随着麻醉和手术技术的不断提高,可实施的手术难度也在逐步提高,相继有学者报道了保留自主呼吸下的肺叶切除、袖式切除等高难度手术[11]。有学者[12-13]团队通过NIVATS进行的354例随机对照研究发现虽然在手术开始时肺氧合指数会在前15min内下降,但在手术30min以后会逐步恢复正常,血pH值及SpO2会在术后60min内恢复正常,术后住院时间、住院费用、术后麻醉不良反应、术后胸管引流量均优于全麻双腔气管插管组,证实NIVATS进行肺大泡及肺早癌手术中是安全可行的。杨汉宇等[14]通过NIVATS与气管插管肺大泡切除术对比后发现,术野满意度,术中血气分析比较无差异,喉罩组麻醉复苏时间、住院时间、住院费用均优于气管插管组,取得了良好的临床效果。我们通过以上临床手术实践后发现,术中无中转气管插管、无中转开胸、无术中低氧血症情况。
我们通过总结患者能顺利进行NIVATS关键点在于:(1)术前的准入评估;(2)术前镇痛预处理,可以提高手术时患者疼痛耐受度,避免术中躁动;(3)术前1%利多卡因注射液5ml雾化吸入,及术中肺表面的利多卡因表面喷洒,可减轻和缓解手术中对肺的牵拉引起呛咳;(4)熟练的单孔胸腔镜手术技术,尽可能地缩短手术时长;(5)术中出现大出血或患者不耐受时,需马上改行双腔气管插管,因此对麻醉医师的侧卧位插管技术有一定的要求。
