乳腺癌患者甲状腺激素和自身抗体的水平及临床意义
2019-10-18岑福俊杨剑波
岑福俊,杨剑波
贺州市人民医院腺体血管外科,广西贺州542899
乳腺癌是女性常见的恶性肿瘤之一,发病率呈逐渐上升趋势,严重危害女性的健康和生命。目前,乳腺癌的发病原因尚未完全阐明,已有研究认为乳腺癌是多种因素共同作用的结果,乳腺上皮细胞在各种致癌因子的作用下异常增殖,从而促进乳腺癌的发生[1]。内源性激素在乳腺癌的发生、发展过程中发挥着重要的作用,其中,雌激素暴露时间延长是发生乳腺癌的危险因素[2]。乳腺、甲状腺均属于激素反应性器官。甲状腺激素是人体重要的激素,参与调控机体的生长发育,与细胞的增殖、凋亡密切相关。甲状腺激素水平的异常可影响垂体前叶催乳素的分泌,促进物质与能量的代谢[3]。催乳素是参与乳腺癌发生、发展的重要激素。有研究认为,乳腺癌的发生可能与甲状腺激素水平有关[4],但目前国内关于甲状腺激素水平与乳腺癌发生的关系的相关研究较少。本研究探讨了乳腺癌患者的甲状腺激素和自身抗体水平变化,旨在为乳腺癌的临床诊疗提供研究思路,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年1月至2019年2月贺州市人民医院收治的乳腺癌患者。纳入标准:①经病理学检查确诊为乳腺癌;②均为女性;③治疗前1周接受过甲状腺功能检查;④治疗前1周接受过血清甲状腺激素和自身抗体水平检测;⑤临床资料完整。排除标准:①术前未接受过放疗、化疗等抗肿瘤治疗;②有甲状腺疾病病史,如亚急性甲状腺炎后自愈、甲状腺结节等;③双侧有滤泡增生,且甲状腺功能正常;④合并肝肾功能不全、肥胖(体重指数≥28 kg/m2)、糖尿病、高血压等基础性疾病。根据纳入、排除标准,本研究共纳入95例乳腺癌患者(观察组),患者的年龄为32~68岁,平均年龄为(50.02±4.93)岁;体重指数为21.40~23.58 kg/m2,平均体重指数为(22.41±3.01)kg/m2。另外,选取同期于贺州市人民医院进行体检的95例健康体检者作为对照组,患者的年龄为31~70岁,平均年龄为(49.91±5.10)岁;体重指数为21.05~24.01 kg/m2,平均体重指数为(22.20±2.98)kg/m2。两组患者的年龄和体重指数比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 检测方法
对照组受试者和观察组患者分别于体检当日和治疗前1周采集了清晨空腹静脉血5 ml,保存至抗凝管中,以3000 r/min的离心速度离心10 min,离心半径为12cm,分离血清,提取上清液,置于低温箱中保存待测。采用电化学发光免疫测定(electrochemiluminescence immunoassay,ECLIA)法检测血清甲状腺激素和自身抗体水平,其中,COBAS 6000全自动电化学发光免疫分析仪购自瑞士罗氏公司,ECLIA检测试剂盒购自南京建成生物工程研究所,具体检测步骤严格按照试剂盒说明书进行操作。
1.3 观察指标及评价标准
检测两组受试者血清中的三碘甲状腺原氨酸(triiodothyronine,T3)、四碘甲状腺原氨酸(tetraiodothyronine,T4)、游离三碘甲状腺原氨酸(free triiodothyronine,FT3)、游离甲状腺素(free thyroxine,FT4)、促甲状腺素(thyroid stimulating hormone,TSH)水平,甲状腺过氧化物酶抗体(thyroid peroxidase antibody,TPOAb)和促甲状腺激素受体抗体(thyroid stimulating hormone receptor antibody,TRAb)阳性率,观察并比较不同临床特征乳腺癌患者的血清T3、T4、FT3、FT4、TSH 水平。自身抗体阳性判定标准:TPOAb>60 U/ml为阳性;TRAb>1.75 IU/L为阳性[5]。
1.4 统计学方法
采用SPSS 19.0软件对数据进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和率(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 甲状腺激素和自身抗体阳性率的比较
两组受试者的血清T3、FT3水平以及TPOAb和TRAb的阳性率比较,差异均无统计学意义(P>0.05);观察组的血清T4、FT4水平均明显低于对照组,血清TSH水平明显高于对照组,差异均有统计学意义(t=9.262、9.970、10.528,P<0.01)。(表1)
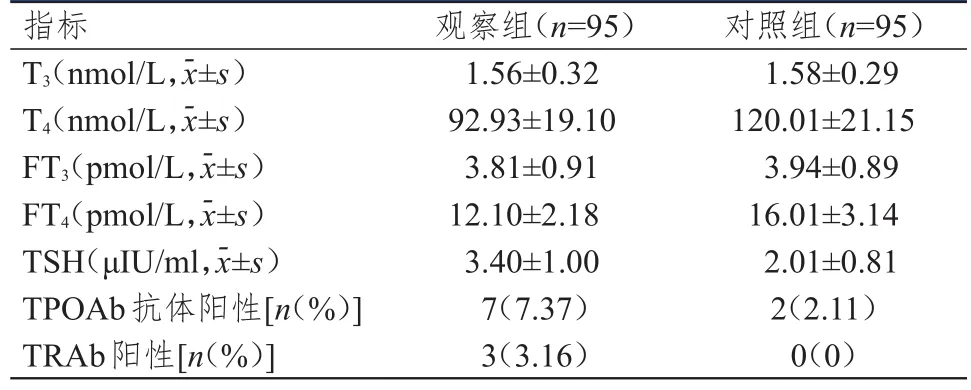
表1 两组受试者血清甲状腺激素水平和自身抗体阳性率
2.2 不同临床特征乳腺癌患者血清T3、FT3水平的比较
不同病理类型、肿瘤直径和TNM分期乳腺癌患者的血清T3、FT3水平比较,差异均无统计学意义(P>0.05)。(表2)

表2 不同临床特征乳腺癌患者的血清T3、FT3水平(n=95)
2.3 不同临床特征乳腺癌患者血清T4、FT4、TSH水平的比较
不同病理类型、肿瘤直径和TNM分期乳腺癌患者的血清T4、FT4水平比较,差异均无统计学意义(P>0.05)。不同病理类型、肿瘤直径乳腺癌患者的血清TSH水平比较,差异均无统计学意义(P>0.05);TNM分期为Ⅲ~Ⅳ期乳腺癌患者的血清TSH水平明显高于TNM分期为Ⅰ~Ⅱ期的乳腺癌患者,差异有统计学意义(t=4.294,P<0.01)。(表3)

表3 不同临床特征乳腺癌患者的血清T4、FT4、TSH水平(n=95)
3 讨论
乳腺癌是目前的重大公共卫生问题,尽管随着医疗技术的进步,乳腺癌患者的病死率逐渐下降,但仍有相当一部分患者因乳腺癌而死亡,因此,早期发现、早期治疗有助于控制病情,改善预后[5]。乳腺癌的发病机制较为复杂,从病因学角度分析,月经初潮早、绝经晚、遗传、婚育、童年期接受电离辐射、不健康的饮食习惯和生活方式、精神心理压力大等多种因素均可导致乳腺癌的发生和发展[6]。从基因分子学角度分析,体内多种基因表达的异常和表观遗传学变异多相性导致的乳腺细胞分化、增殖、凋亡、DNA损伤修复过程失控是导致乳腺癌发生的重要机制[7]。寻找乳腺癌的发病机制有助于为乳腺癌探索新的治疗靶点,从而使乳腺癌患者获益。
乳腺是一种激素反应性器官,其生长发育与内分泌水平密切相关[8]。近年来,国外有研究发现,甲状腺激素水平与乳腺癌的发生有关[9]。除了雌激素、孕激素外,乳腺细胞的分化程度与甲状腺激素的调节机制亦有关[10]。有研究认为,甲状腺功能降低可提高乳腺癌的发生风险[11]。T3和T4是具有生物学活性的甲状腺激素,其中,T4全部由甲状腺分泌;T3主要由T4脱碘转化而成,可促进机体的新陈代谢,维持机体的正常生长发育,尤其是骨骼和神经系统的发育;FT3、FT4分别是 T3、T4与血清蛋白结合后形成的游离体,也是甲状腺激素发挥生物学活性的主要形式[12]。本研究结果显示,乳腺癌患者的血清T4、FT4水平均明显低于健康体检者,这可能是由于乳腺癌患者的血清碘水平降低,下丘脑、垂体对甲状腺激素的反应性降低,甲状腺抑制物促进 T3、T4的降解而导致 T4、FT4水平下降[13],因此,可将T4、FT4作为乳腺癌的辅助诊断指标之一。
TSH是由腺垂体合成和分泌的重要激素,通过与促甲状腺激素受体结合而发挥功能,可促进甲状腺激素的释放,还可通过加强碘泵活性、促进甲状腺球蛋白合成、酪氨酸碘化等各个环节从而改善甲状腺的功能[14]。本研究发现,乳腺癌患者的血清TSH水平明显高于健康体检者(P<0.01),这是由于甲状腺素在肿瘤细胞的增殖过程中起重要作用,甲状腺素通过作用于乳腺癌细胞表面受体,激活促分裂原活化的蛋白激酶通路,使细胞核表面的雌激素受体磷酸化,介导雌激素受体表达,进而促进乳腺癌细胞的增殖[15]。因此,TSH可作为乳腺癌的辅助诊断指标之一。TPOAb和TRAb均是甲状腺组织免疫性损伤的敏感指标。本研究中,与对照组比较,观察组血清TPOAb和TRAb的阳性率比较,差异均无统计学意义(P>0.05),提示乳腺癌患者甲状腺功能的异常与自身免疫性甲状腺功能损伤可能无关。
本研究还发现,不同病理类型、肿瘤直径和TNM 分期乳腺癌患者的血清 T3、FT3、T4和 FT4水平比较,差异均无统计学意义(P<0.01);TNM分期为Ⅲ~Ⅳ期乳腺癌患者的血清TSH水平明显高于TNM分期为Ⅰ~Ⅱ期的乳腺癌患者(P<0.01),提示T3、FT3、T4和FT4水平与乳腺癌的病理类型、肿瘤直径和TNM分期均可能无关,不能用于鉴别或评估乳腺癌的病情。TSH水平与乳腺癌的TNM分期可能有关,晚期乳腺癌患者的TSH水平更高,因此可将TSH作为评估乳腺癌患者病情的重要指标。分析其原因可能是由于血清中T4、FT4水平降低的反馈信号导致腺垂体分泌的TSH增加;下丘脑分泌促甲状腺激素释放激素增加,直接作用于腺垂体而促进TSH的分泌。此外,由于甲状腺具有微弱的雌激素分泌功能,并存在雌激素受体,因此,当甲状腺的功能亢进时,甲状腺雌激素受体的表达水平提高,进一步促进乳腺癌的发展。
综上所述,乳腺癌患者的血清T4、FT4水平较低,TSH水平较高,且TSH水平与乳腺癌的TNM分期可能有关,与病理类型和肿瘤直径可能无关。本研究的局限性在于纳入的样本量较少,未对三阴性乳腺癌等特殊类型的乳腺癌进行分类研究。
