微量泵注入胰岛素在糖尿病酮症酸中毒患者抢救中的应用分析
2019-10-08李秋根
李秋根
[摘要] 目的 探究微量泵注入胰岛素在糖尿病酮症酸中毒抢救中的临床效果。方法 选择2018年2—12月该院急诊科收治的52例糖尿病酮症酸中毒患者为研究对象,均给予胰岛素进行抢救治疗,并根据其胰岛素给药方案不同进行分组,其中,对照组(n=26)以静脉滴注的方式给药,而实验组(n=26)采用微量注射泵给药,比较两组用药后血糖下降速度、血酮转阴时间。结果 用药后,实验组患者每小时血糖下降速度较对照组平稳(P<0.05)。实验组的血酮转阴时间、纠正DKA的胰岛素用量以及低血糖反应发生人次均较对照组明显降低(P<0.05)。 结论 微量泵注入胰岛素能够迅速平稳地降低糖尿病酮症酸中毒患者的血糖水平,且可减少胰岛素用量,降低低血糖反应发生,临床应用价值高。
[关键词] 糖尿病酮症酸中毒;微量泵;胰岛素;静脉滴注
[中图分类号] R249 [文献标识码] A [文章编号] 1672-4062(2019)07(b)-0034-02
糖尿病酮症酸中毒(DKA)是临床较常见急重症,主要是在各种诱因的作用下,糖尿病患者体内的有效胰岛素含量严重不足,升糖激素则显著升高,致使机体的脂肪、糖份、蛋白质、水电解质处于失衡状态,进而引发昏迷、脏器功能衰竭等症状体征,危及患者的生命安全[1]。对于DHA的治疗,除了吸氧、补液、去除诱因、纠正水电解质紊乱等基础治疗外,胰岛素治疗是基本措施,但当前临床对于胰岛素的给药方式,还存在一定争议。该研究为进一步明确微量泵注入胰岛素在糖尿病酮症酸中毒抢救中的临床效果,特选择2018年2月—12月52例患者作分组研究,具体报道如下。
1 资料与方法
1.1 一般资料
选择该院急诊科收治的52例糖尿病酮症酸中毒患者为研究对象,纳入标准:年龄≥18岁;符合DKA诊断标准[2];对该研究知情且同意。排除标准:饥饿性酮症患者;精神疾病患者;糖尿病高渗性昏迷患者;对该研究药物有过敏史者;重要脏器严重功能不全者。根据胰岛素给药方案不同将上述病患分为两组,其中,对照组(n=26)有男性15例,女性11例,年龄23~72岁,平均年龄(52.36±5.81)岁,包括11例I型糖尿病,15例2型糖尿病;实验组(n=26)有男性16例,女性10例,年龄21~69岁,平均年龄(53.14±5.26)岁,包括14例I型糖尿病,12例2型糖尿病,两组基线资料的差异无统计学意义(P>0.05)。
1.2 治疗方法
两组均予以吸氧、补液、纠正酸碱水电解质平衡、抗感染等对症治疗措施,同时均给予胰岛素治疗,具体方法如下:对照组采用静脉滴注的方式给药,20~50 U万邦林R(重组人胰岛素注射液, 批准文号S20040037)+500 mL的0.9%NaCl溶液,持续静滴,滴速为4~6 U/h,根据病患的血糖变化状况适时调整滴速,一旦随机血糖<13.9 mmol/L,将滴注调慢到0.05 U(kg·h)。而實验组采用微量注射泵给药,即当随机血糖大于13.9 mmol/L,以1:1的比例将50 U万邦林R(重组人胰岛素注射液,批准文号S20040037)与50 mL的0.9%NaCl溶液混匀配制,先以4~6 mL/h的速度静脉泵入胰岛素,随后根据患者血糖下降速度[血糖下降速度控制在3.3~5.6 mmol/(L·h)]调整胰岛素泵入速度,若血糖下降速度少于合理范围则加倍胰岛素的剂量,而当随机血糖<13.9 mmol/L,将泵入速度调慢到0.05 U(kg·h)。若两组患者的尿酮体转阴,酸中毒纠正,且可正常进食后,改为三餐前皮下注射万邦林R。
1.3 观察指标
①在患者应用胰岛素静脉泵入或静滴期间每隔1 h使用德国拜耳血糖测量仪测量两组患者的随机血糖,计算其每小时血糖下降速度。②每隔2 h检测两组患者的血酮体水平,记录血酮体转阴(血酮体水平<0.6 mmol/L为阴性)。③比较两组病患使用胰岛素的剂量。④记录并比较两组患者在治疗期间出现低血糖反应的情况,若随机血糖≤3.9 mmol/L可考虑为低血糖反应。
1.4 统计方法
选用SPSS 20.0统计学软件处理处理数据,计量资料经t检验,(x±s)表示,计数资料经χ2检验,以百分比(%)表示,P<0.05为差异有统计学意义。
2 结果
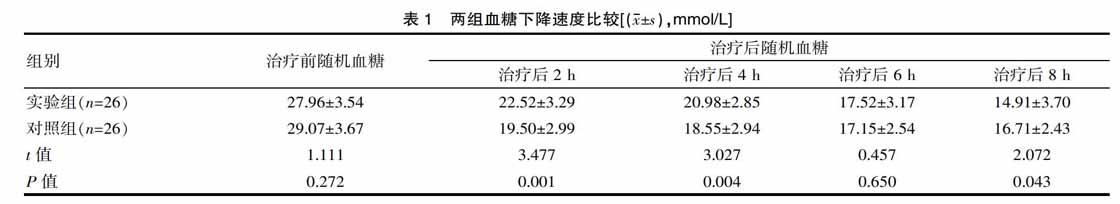
2.1 两组血糖下降速度比较
治疗后8 h,实验组患者的随机血糖平均值显著低于对照组(P<0.05),且在治疗后实验组患者的血糖下降速度显著平稳于对照组(P<0.05),见表1。
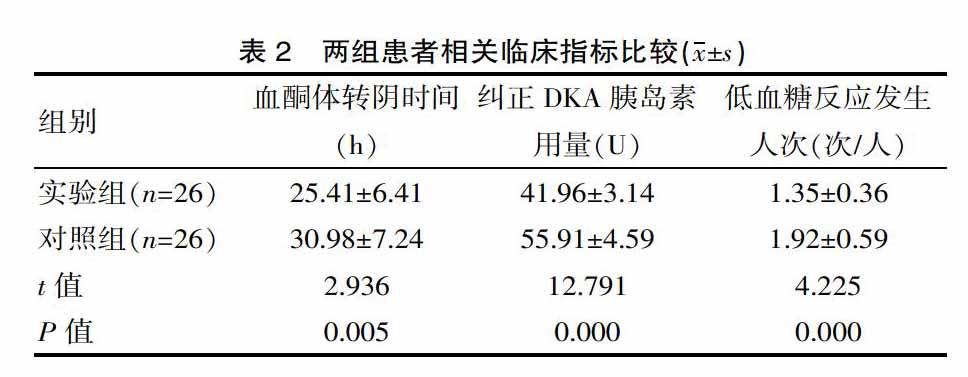
2.2 两组患者相关临床指标比较
用药后,实验组患者血酮转阴时间、胰岛素用量以及低血糖反应发生人次均较对照组明显减少(P<0.05),见表2。
3 讨论
糖尿病酮症酸中毒(DKA)是糖尿病严重并发症,有数据显示[3],该症发生率在糖尿病患者中占14.6%。急性感染、胃肠道功能紊乱、用药不当、饮食失调等均是DKA常见诱因,在不同诱因影响下,患者胰岛素明显不足,升糖激素异常上升,从而引发高血酮、高血糖、脱水、代谢性酸中毒及水电解质紊乱等症状,严重者可出现昏迷甚至休克,危及生命[4]。
在临床上,及时补充胰岛素是治疗DKA的关键,但对于胰岛素具体给药方式,目前尚无统一标准。常规小剂量连续静脉输注胰岛素是常见的胰岛素给药方式,虽然可获得较显著治疗效果,但有学者认为,该方法与胰岛素分泌规律不符,胰岛素用药剂量大,且易引起患者血糖波动,低血糖发生风险较高,存在较大缺陷[5]。而微量注射泵则是一种定容输液泵,能够将单位时间内的适量胰岛素注入到患者静脉内,严格控制了输液的速度,并可使血液中的药效浓度维持在合理范围内,血糖水平下降平稳,避免了低血糖反应发生[6]。该研究结果也显示,实验组患者用药后血糖下降速度优于对照组,且实验组的低血糖反应发生人次也少于对照组,表明了与静脉滴注胰岛素相比,微量泵注入胰岛素治疗DKA的安全性更高。
此外,该研究结果还发现,实验组患者的血酮体转阴时间、纠正DKA的胰岛素用量均少于对照组,提示胰岛素泵连续皮下输注在缩短疗程,减少用药剂量方面更具有优势 。分析其原因可能是微量胰岛素注射泵模拟了生理性胰岛素的分泌模式,在持续性补充胰岛素同时,可保障血糖平稳,同时可快速补液,改善胰岛素抵抗,迅速纠正酸中毒及脱水等[7]。另一方面胰岛素泵连续皮下输注能对各时段胰岛素输入量予以灵活调节,减少胰岛素用药剂量,并能消除高血糖毒性,恢复胰岛素第一时相分泌,改善胰岛细胞功能,利于患者预后[8]。而静脉滴注胰岛素的低速是人工调整的,精确度不高,而且随着血糖水平的逐渐降低,胰岛素的用量需随之减少,反复调整滴注会使血糖下降不稳定,与此同时,胰岛素会粘附在输液瓶、滴管壁而对影响胰岛素入量,进而影响疗效。
综上所述,微量泵注入胰岛素能够迅速平稳地降低糖尿病酮症酸中毒患者的血糖水平,且可减少胰岛素用量,降低低血糖反应发生,临床应用价值高。
[参考文献]
[1] 刘贵阳,辜勇,廖学东,等.不同胰岛素给药方式救治糖尿病酮症酸中毒临床研究[J].现代生物医学进展,2013,13(26):5075-5078.
[2] 叶先智.不同方案胰岛素静注治疗糖尿病酮症酸中毒疗效对比研究[J].實用临床医药杂志,2015,19(15):103-105.
[3] 魏志勇,李玉,丁言玲,等.持续静滴胰岛素与胰岛素泵治疗糖尿病酮症酸中毒的效果对比[J].安徽医学,2016,37(7):829-831.
[4] 刘斐,姚杰,马琴琴,等.胰岛素不同给药方式治疗糖尿病酮症酸中毒患者高血糖的疗效[J].宁夏医科大学学报,2017, 39(1):72-74.
[5] 李勇,姜永亮,黄波,等.不同胰岛素方案治疗颅脑创伤术后应激性高血糖的疗效比较[J].医学临床研究,2017,34(4):801-804.
[6] 赵家艳.微量注射泵在糖尿病酮症酸中毒患者中的应用[J].深圳中西医结合杂志,2016,26(16):101-102.
[7] 姜建平,斯一夫,钟林,等.胰岛素泵与胰岛素持续静脉滴注治疗糖尿病酮症酸中毒效果比较[J].中国乡村医药,2016, 23(4):20-21.
[8] 胡新颖.两种胰岛素给药途径治疗糖尿病酮症的临床观察和护理[J].中国老年保健医学,2014,12(4):100-101.
(收稿日期:2019-04-27)
