盐酸氢吗啡酮硬膜外超前镇痛用于前列腺电切手术的效果及机制*
2019-09-20余清文蒋玲何祥
余清文,蒋玲, 何祥**
(1.乐山市中医医院, 四川 乐山 614000; 2.贵州省人民医院, 贵州 贵阳 550002)
良性前列腺增生症常见于老年男性患者,临床常采用经尿道前列腺电切术(TURP)治疗,该手术具有术中创伤小、术后恢复快、并发症较少等优点[1],但是术后仍有30%~73%的患者存在明显疼痛[2]。术后疼痛能够引起机体明显的应激反应,引起细胞炎症因子的释放,进而阻碍机体的恢复[3]。超前镇痛能够在手术对患者造成伤害性刺激前进行干预,可以减轻患者术后疼痛和因疼痛刺激导致的应激反应[4]。盐酸氢吗啡酮是一种半合成的吗啡类衍生物,具有强效镇痛、起效时间短等优点,可用于超前镇痛治疗[5]。目前关于盐酸氢吗啡酮硬膜外超前镇痛的研究较少,本研究通过椎管内给予行TURP术患者氢吗啡酮进行超前镇痛,探讨其对患者围术期血流动力学、疼痛介质、炎症因子、应激反应及镇痛效果的影响,评价其安全性和应用价值。
1 资料与方法
1.1 一般资料
选择2016年3月-2018年1月行等离子前列腺电切术的前列腺增生症患者100例,运用随机数字表分为对照组与观察组,每组50例。对照组患者年龄(60.78±6.51)岁,体质量(57.30±0.56) kg,合并高血压10例、糖尿病5例;观察组患者年龄(61.45±5.15)岁,体质量(55.30±0.34)kg,合并高血压12例、糖尿病7例。纳入标准:符合前列腺增生的诊断,未患有其他严重的合并症,美国麻醉医师协会(ASA)分级Ⅰ~Ⅱ级。排除标准:恶性肿瘤或严重合并症患者、家属不同意此次研究的患者。两组患者的年龄、体质量、合并症等一般情况比较,差异均无统计学意义(P>0.05);本研究经医院伦理委员会批准,入组患者知情同意。
1.2 麻醉及镇痛方法
患者均常规吸氧,监测心电图、脉搏氧饱和度及血压,开放静脉通路,给予复方乳酸钠林格液5 mL/(kg·h)。于L2~3 或 L3~4进行穿刺,向头部方向置管,给予0.75%等比重罗哌卡因15 mg,将麻醉平面控制在T8以下。在手术开始前,对照组从硬膜外导管内给予生理盐水5 mL,观察组从硬膜外导管给予盐酸氢吗啡酮0.3 mg(加生理盐水至总量5 mL)。若手术时间超过1 h则追加2%利多卡因5 mL。术中可通过静脉注射阿托品和麻黄碱纠正心动过缓以及低血压,术毕拔出硬膜外导管。若术后镇痛效果不佳(VAS≥3分)时静脉注射地佐辛0.1 mg/kg补救。
1.3 观察指标
记录两组患者麻醉前(T0)、麻醉后10 min(T1)、手术结束时(T2)、手术结束后24 h(T3)的平均血压(MAP),心率(HR)。同时于T2、T3两个时间点进行VAS和Ramsay镇静评分。于T0、T2、T3是的取静脉血,采用酶联免疫吸附法(ELISA)检测以下血清学指标:(1)疼痛介质,包括P物质(SP)、缓激肽(BK)、组织胺(HIS);(2)炎症因子,包括细胞白介素-6(IL-6)、IL-10、IL-1β、肿瘤坏死因子-α(TNF-α);(3)应激激素,促肾上腺皮质激素(ACTH)、皮质醇(Cor)、肾上腺素(E) 和去甲肾上腺素(NE)。记录术毕至术后24 h时地佐辛的用药量。
1.4 统计学分析
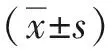
2 结果
2.1 血流动力学
与T0时点相比,对照组患者T2、T3时点血压明显升高,T1、T2、T3时点心率明显增快(P<0.05),而观察组患者各个时间点血压、心率比较,差异无统计学意义(P>0.05)。观察组患者T2和T3时点MAP低于对照组(P<0.05),在T1、T2、T3时点的心率低于对照组(P<0.05)。见表1。


指标组别T0T1T2T3MAP(mmHg)对照组92.01±5.1290.02±5.15112.65±4.12(1)109.03±4.43(1)观察组93.12±3.1390.13±4.1795.71±6.13(2)93.78±5.14(2)HR(次/min)对照组74.05±2.1591.41±1.45(1)92.32±3.25(1)(2)89.13±1.89(1)(2)观察组74.59±3.1875.76±2.12(2)76.32±3.76(2)76.48±2.13(2)
注:(1)与同组T0时点比较,P<0.05;(2)与同时点对照组比较,P<0.05。
2.2 血清疼痛介质
与T0时点相比,对照组和观察组患者T2、T3时点血清SP、BK、HIS水平明显增高(P<0.05),但观察组患者T2、T3时血清SP、BK、HIS水平显著低于对照组(P<0.05)。见表2。

表2 两组患者不同时点血清疼痛介质水平Tab.2 The comparison of pain media between two groups
注:(1)与同组T0时点比较,P<0.05;(2)与同时点对照组比较,P<0.05。
2.3 血清炎症因子
对照组患者T2、T3时点血清IL-6、IL-1β及TNF-α水平显著高于T0时点(P<0.05),观察组患者T2、T3时点血清IL-6、IL-1β及TNF-α水平显著低于同时点对照组(P<0.05)。与T0时点比较,对照组患者血清IL-10水平仅在T3时点显著升高(P<0.05),观察组患者血清IL-10水平在T2、T3时点都显著性升高,且高于同时点对照组(P<0.05)。见表3。

表3 两组患者不同时点血清炎症因子水平Tab.3 The comparison of inflammatory factor between two groups
注:(1)与同组T0时点比较,P<0.05;(2)与同时点对照组比较,P<0.05。
2.4 血清应激激素
与T0时点比较,对照组患者T2、T3时点血清ACTH、Cor、E及NE显著升高(P<0.05),观察组患者T2、T3时点血清ACTH和T2时点Cor含量显著升高(P<0.05)。观察组患者T2、T3时点血清ACTH、Cor、E及NE明显低于同时点对照组(P<0.05)。见表4。


指标组别T0T2T3ACTH(pmol/L)对照组15.13±1.2231.28±3.17(1)27.42±1.87(1)观察组16.10±1.4226.14±0.98(1)(2)21.41±1.78(1)(2)Cor(mg/L)对照组220.12±14.17286.39±22.41(1)274.10±20.31(1)观察组222.50±11.79259.07±13.56(1)(2)234.05±21.33(2)E(ng/L)对照组55.89±10.2172.23±12.89(1)74.31±11.54(1)观察组54.23±12.7865.41±10.78(2)67.52±11.72(2)NE/(ng/L)对照组120.41±31.50186.01±25.61(1)176.32±21.30(1)观察组122.16±21.50142.78±18.95(2)134.85±12.46(2)
注:(1)与同组T0时点比较,P<0.05;(2)与同时点对照组比较,P<0.05。
2.5 VAS疼痛及Ramsay 镇静评分
与对照组比较,观察组患者T2、T3时点VAS疼痛评分显著降低、Ramsay镇静评分的显著升高(P<0.05)。见表5。

表5 两组患者T2和T3时点的VAS疼痛和Ramsay镇静评分分)Tab.5 The comparison of VAS pain and Ramsay score between two groups
注:(1)与对照组比较,P<0.05。
2.6 地佐辛用量
在术毕至术后24 h期间,观察组地佐辛补救用药量显著低于对照组,差异具有统计学意义(P<0.05)。见图1。

注:(1)与对照组比较,P<0.05。图1 两组患者术毕至术后24 h时地佐辛用量Fig.1 The comparison of doses of dezocine in two groups
3 讨论
TURP虽然手术创伤小,但手术创伤、留置尿管、气囊压迫等操作往往使膀胱敏感性增加,多数患者会出现创口疼痛、膀胱阵发性痉挛、继发性出血等并发症,所以充足的镇痛有助于保证手术的成功及促进患者尽早恢复[6]。超前镇痛是在手术切皮前阻断外周损伤冲动传导至中枢的一种镇痛方式,可通过减少创伤刺激传入引起的外周或中枢敏化从而减轻术后疼痛[7]。临床上行TURP患者多为老年人,且常伴有高血压、糖尿病等并发症,心血管代偿能力较差[8];同时硬膜外给药主要作用于脊髓节段,对全身影响小,药物剂量小,安全可靠[9]。因此在本研究选择硬膜外给药方式对行TURP患者行超前镇痛。
盐酸氢吗啡酮是吗啡的半合成衍生物,镇痛强度是吗啡的8~10倍,起效时间仅需10 min,是用于椎管内超前镇痛的适合药物[10]。研究证实,椎管内盐酸氢吗啡酮单次给药超前镇痛效果显著,且其镇痛效果优于吗啡[11]。在本研究中行常规腰硬麻醉后,通过硬膜外导管给予盐酸氢吗啡酮进行超前镇痛,结果显示该镇痛方式能够明显降低行TURP患者的VAS评分,显著升高Ramsay评分,减少术后24 h内地佐辛补救用药量,表明盐酸氢吗啡酮超前镇痛在行TURP术中具有良好的效果。同时,对围术期血压和心率分析发现,对照组在术毕和术后24 h出现血压的增高和心率的增快,而给予盐酸氢吗啡酮后并未影响血流动力学的变化,甚至有稳定血压和心率的作用,这可能与盐酸氢吗啡酮超前镇痛的作用有关。
机体疼痛的产生与疼痛介质的分泌密切相关,为了探讨盐酸氢吗啡酮是否能够直接抑制疼痛介质的产生,本研究对血清中SP、BK及HIS三种疼痛介质进行了测定。SP是一类速激肽,通过作用于周围神经组织降低痛觉阈值引起疼痛[12];BK是一种极强的致痛物质,能够与周围神经末梢组织中非神经细胞的受体结合促进伤害性刺激的传入从而引起疼痛产生[13];而HIS能够在组织损伤部位显著性增加微静脉和毛细血管的通透性,诱导产生痛觉过敏[14]。本研究结果显示:给予盐酸氢吗啡酮的患者虽然在术毕及术后24 h都出现了疼痛介质的显著增加,但是其含量明显低于对照组,表明盐酸氢吗啡酮超前镇痛能够减少疼痛介质的分泌从而减轻疼痛。
炎症因子的大量分泌能够参与疼痛的产生,而持续存在的疼痛又会刺激炎症反应的激活。IL-6、IL-1β及TNF-α是重要的促炎因子,而IL-10是重要的抑炎因子。马玉林等[15]研究表明,将盐酸氢吗啡酮用于术后硬膜外镇痛能够有效减轻TURP术后的炎症反应。同样在本研究中也发现,在术毕及术后24 h两个时间点,对照组病人出现IL-6、IL-1β及TNF-α的升高,而给予氢吗啡酮后这些炎症因子的含量明显低于对照组,其中IL-1β、TNF-α更是降低到了术前水平;同时氢吗啡酮超前镇痛也使得IL-10的含量显著高于对照组,表明氢吗啡酮椎管内超前镇痛也能够有效抑制TURP术导致的炎症因子合成和分泌。
术后疼痛会引起机体强烈的应激反应,包括下丘脑-垂体-肾上腺皮质和交感-肾上腺髓质内分泌轴的激活,从而引起代谢平衡、炎症反应、免疫反应的变化。ACTH及Cor含量的变化代表了下丘脑-垂体-肾上腺皮质轴的激活程度,E及NE含量变化代表了交感-肾上腺髓质轴的激活程度[16-17]。在本研究中,对照组应激激素的含量在术毕及术后24 h明显升高,这可能与术后疼痛引起的应激反应有关。而给予盐酸氢吗啡酮后能够显著性降低术毕及术后24 h血清应激激素的含量,表明术前椎管内给予盐酸氢吗啡酮能够抑制疼痛从而减少术后应激反应。
综上所述,椎管内盐酸氢吗啡酮超前镇痛对前列腺电切术后患者具有良好的镇痛效果和稳定围术期血流动力学的作用,其机制可能与羟吗啡酮超前镇痛减少患者疼痛介质的产生、炎症介质的分泌,抑制术后应激反应有关。
