孕15~20+6周正常单胎和双胎妊娠孕妇血清学产前筛查结果分析
2019-08-22朱姝苏洁章锦曼黎冬梅银益飞曹永久李旗何毅明李苏云丰娜朱宝生
朱姝 苏洁 章锦曼 黎冬梅 银益飞 曹永久 李旗 何毅明 李苏云 丰娜 朱宝生
(云南省第一人民医院、昆明理工大学附属医院 医学遗传科,云南 昆明 650032)
随着辅助生殖技术(assisted reproductive technology,ART)的普及,使得双胎妊娠的发生率逐年上升[1],双胎妊娠染色体非整倍体异常发生率高于单胎妊娠[2],但双胎妊娠的产前筛查与诊断远比单胎复杂。目前各国双胎妊娠孕中期血清学产前筛查方案多是建立在单胎数据和数学模型的基础之上,且假设双胎妊娠孕妇体内的血清标志物中位数浓度为单胎妊娠的2倍。当前国情下,国内大部分医院仍以唐氏综合征血清学产前筛查为一线筛查,但可开展双胎妊娠血清学产前筛查的医疗机构较少,本研究回顾性分析2013年1月2日至2015年12月31日孕15~20+6周的1670例双胎妊娠和15738例单胎妊娠孕妇的血清学三联筛查结果,报道如下。
1 对象与方法
1.1 研究对象 2013年1月2日至2015年12月31日期间到云南省第一人民院产前诊断中心就诊,孕15~20+6周知情同意行血清学产前三联(AFP、Freeβ-hCG、uE3)标志物筛查的双胎妊娠孕妇1670例,经产后随访证实妊娠结局正常的单胎妊娠孕妇15738例,详细记录孕妇病历信息。
1.2 纳入标准 ①B超提示宫内双胎妊娠且双胎儿存活;②妊娠结局正常的单胎妊娠孕妇并排除孕期并发症和遗传病家族史;③孕妇知情同意并签署知情同意书。
1.3 样本采集 孕15~20+6周孕妇,抽取空腹静脉血2~3ml于真空干燥管或促凝管中,室温(18~28℃)静置约1h,3500rpm离心5min,分离血清,24h内完成测定。
1.4 仪器与试剂 美国PerkinElmer公司1235AutoDELFI A全自动时间分辨荧光免疫分析仪及配套检测试剂及标准品,中国BIO RAD公司质控品。实验室所有检测严格按照SOP文件操作规范进行。
1.5 研究方法
1.5.1 血清学筛查AFP、Freeβ-hCG、uE3三联血清标志物检测。
1.5.2 结果判读使用PE公司Auto DELFIA数据处理系统配套的风险评估软件LifeCycle 4.0,单双胎妊娠的风险值截断值采用:唐氏综合征≥1∶270,18-三体综合征≥1∶350。
1.5.3 产前诊断和随访对筛查高风险的孕妇建议行介入性产前诊断;对所有孕妇进行临床随访,详细记录妊娠结局。
1.6 统计学方法 采用Excel电子表格记录相关数据,用Lifecycle4.0软件进行数据库管理。用SPSS19.0统计分析软件完成,正态分布计量资料以均数±标准差表示,非正态分布资料以中位数表示。用多重线性回归分析进行数据拟合,分析比较双胎妊娠与单胎妊娠中位数的差异。
2 结果
2.1 一般资料
2.1.1 入选本研究的双胎妊娠孕妇1670例、分娩结局正常的单胎孕妇15 738例。双胎妊娠孕妇中有绒毛膜性记录的49例(2.9%),其中包括单绒毛膜单羊膜囊1例、单绒毛膜双羊膜囊14例、双绒毛膜双羊膜囊34例。双胎与单胎妊娠孕妇人群孕产期年龄、孕妇体重、孕天、种族、受孕方式(IVF)、糖尿病史(IDDM)、吸烟史的统计学描述及对比见表1。

表1 孕中期双胎和单胎妊娠孕妇资料的统计学描述及对比
中孕期双胎妊娠孕妇的年龄明显高于单胎,有显著差异(P<0.01),体重亦高于单胎(P<0.05)。通过IVF-ET受孕的双胎高于单胎妊娠。
2.1.2 1670例双胎妊娠孕妇中,预产期年龄≥35岁者185例(11.1%)。DS高风险147例(8.8%)。双胎儿有NT测定值345例(20.6%)。
2.1.3 1670例双胎妊娠孕妇全部随访,排除妊娠结局为分娩单胎、不良妊娠结局和失访者,得到分娩正常双胎的782例孕妇。
2.2 分析统计
2.2.1 将782例双胎妊娠和15738例分娩结局正常的单胎妊娠孕妇AFP、Freeβ-HCG和uE3的浓度值分别按孕天计算出每天对应的观察中位数及回归中位数。根据双胎和单胎妊娠孕妇血清AFP、Freeβ-HCG、uE3浓度中位数画出观察中位数的散点图,依据AFP、Freeβ-HCG、uE3的生物学特性和散点图选择线性模型进行方程模拟,得到校正决定系数(R2)较高的二次方曲线模型,将二次方曲线模型转化为线性后,得到最优回归方程y=exp(ax+b)。详见图1~6(绿色圆点表示观察到的中位数,即回归原始点,蓝色线条表示拟合线)。
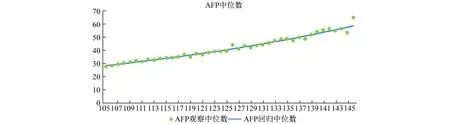
图1 单胎妊娠AFP中位数与孕龄(天)的回归模型

图2 双胎妊娠AFP中位数与孕龄(天)的回归模型

图3 单胎妊娠Freeβ-HCG中位数与孕龄(天)的回归模型
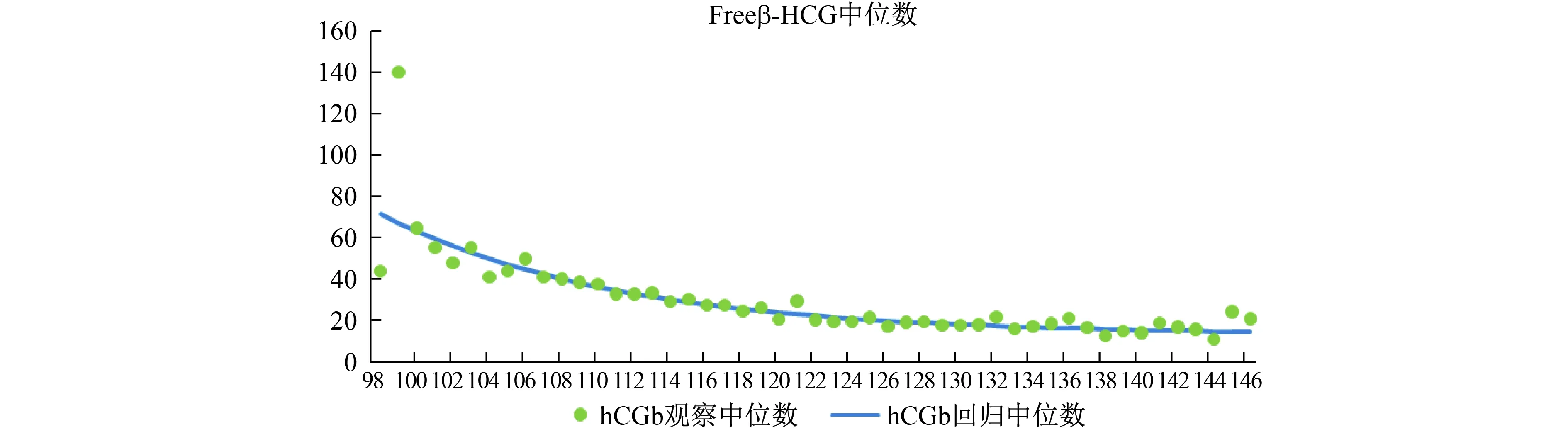
图4 双胎妊娠Freeβ-HCG中位数与孕龄(天)的回归模型
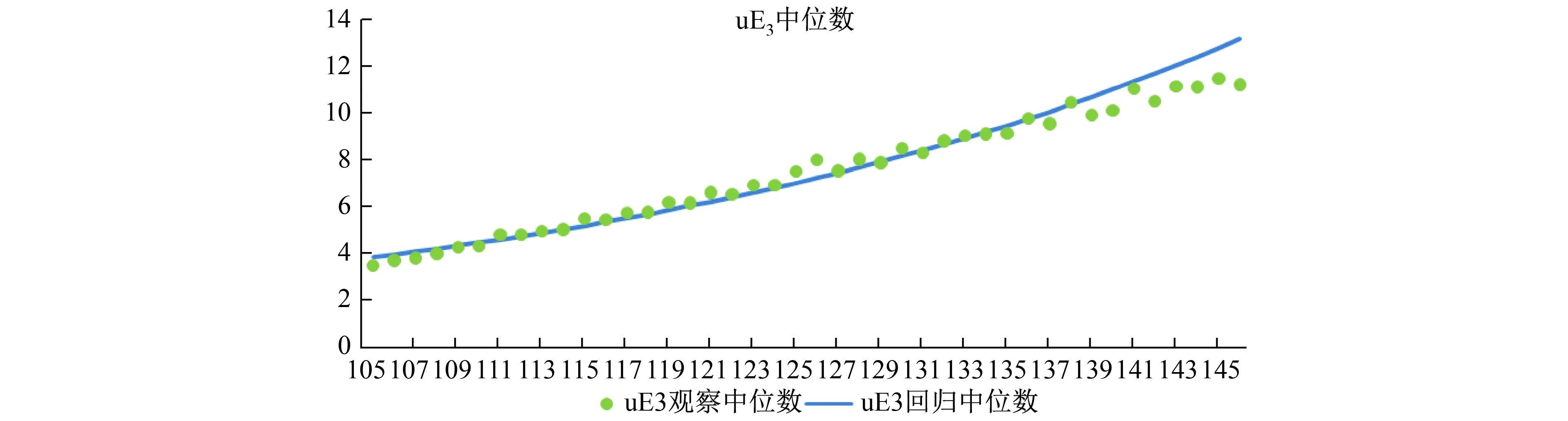
图5 单胎妊娠uE3中位数与孕龄(天)的回归模型
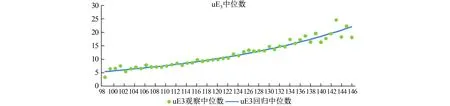
图6 双胎妊娠uE3中位数与孕龄(天)的回归模型
图1~6显示,双胎妊娠孕妇体内AFP、Freeβ-HCG、uE3与单胎妊娠的变化趋势相似,且均与孕龄有曲线关系。
2.2.2 双胎妊娠孕妇血清AFP、Freeβ-HCG、uE3与2倍单胎水平比较(红色线条代表单胎妊娠,紫色线条代表双胎妊娠),见图7~9。
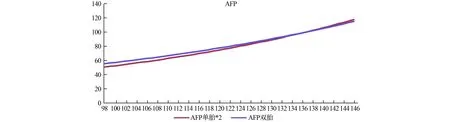
图7 双胎妊娠AFP中位数与2倍单胎比较
图7显示,AFP在孕105~146天范围内,单胎妊娠2倍AFP中位数比双胎妊娠小2%~9%。整体AFP双胎妊娠校正系数略大于2,约为2.05,差异随孕周的变化较小,可用系数直接校正。

图8 双胎妊娠Freeβ-HCG中位数与2倍单胎比较
图8 显示,Freeβ-HCG在孕105~146天范围内,单胎妊娠2倍Freeβ-HCG 中位数比双胎妊娠小1%~7%。整体hCG双胎校正系数略大于2,约为2.05,差异随孕周的变化较小,可用系数直接校正。
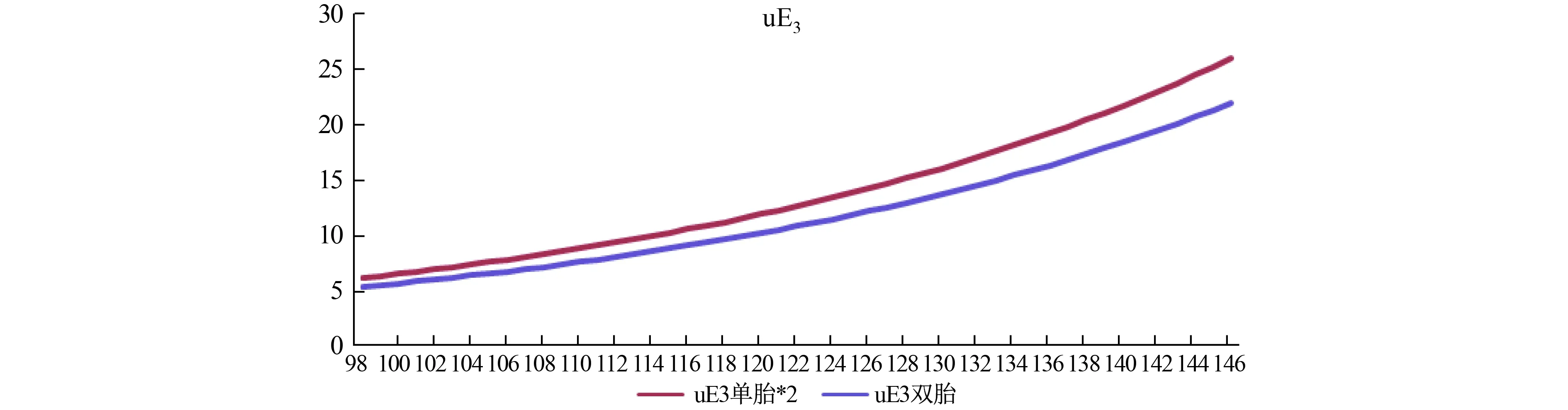
图9 双胎妊娠uE3中位数与2倍单胎比较
图9显示,uE3在孕105~146天范围内,单胎妊娠2倍uE3中位数比双胎妊娠大16%~19%。整体uE3双胎校正系数小于2,约为1.8,差异随孕周的变化较小,可用系数直接校正。
2.3 双胎与单胎妊娠各血清学指标校正系数观察值比较,见表2。
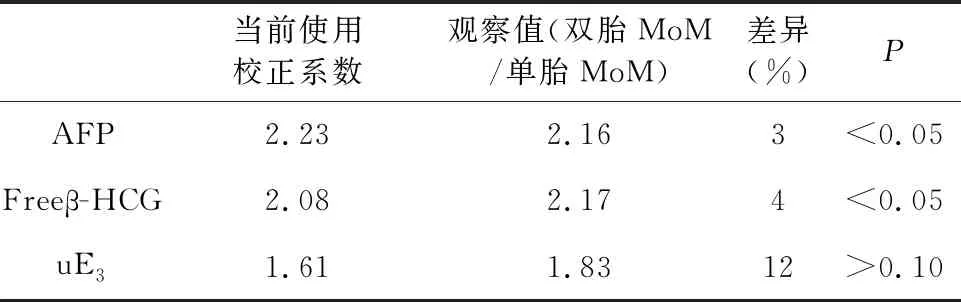
表2 双胎与单胎妊娠各血清学指标校正系数观察值比较
3 讨论
本研究中,孕15~20+6周双胎妊娠孕妇年龄和体重均高于单胎,并具有统计学差异。分析原因,一是年龄偏大通过辅助生殖技术的双胎妊娠孕妇数量增加,二是前期因不孕不育或流产,后期针对性激素治疗、促排卵或IVF-ET等方式受孕,使之受孕体重和年龄增加。故基于单胎妊娠数据的筛查评估软件中的体重校正系数不适用于双胎妊娠,各实验室应建立符合双胎妊娠的特异性体重校正系数。
本研究结果显示,双胎妊娠孕妇血清中AFP、uE3中位数均随孕龄的增大而上升,Freeβ-HCG中位数随孕龄的增大而下降,变化趋势与单胎相似且与孕龄呈曲线关系,与文献报道一致[3-5]。AFP、Freeβ-HCG、uE3的中位数值比单胎分别高为2.05、2.05、1.8,且未发现倍数关系,并非为单胎的2倍,与文献报道差异不大[6,7]。双胎与单胎比较得到的观察校正系数与软件当前使用的校正系数进行比较,AFP、Freeβ-HCG有统计学差异(P<0.05),uE3无统计学差异(P>0.10)。说明基于单胎数据的筛查软件在对双胎筛查时应对不同孕周的标志物进行合理校正,每个实验室应建立每一个孕周的双胎校正系数,以降低假阳性率,提高双胎妊娠唐氏综合征的检出率。
由于双胎病例数量有限且不易获得、不良妊娠结局高于单胎等原因,故只要满足孕15~20+6周做过产前筛查的双胎妊娠孕妇均纳入研究。结果显示DS假阳性率为8.8%,高于单胎妊娠,与运用全球双胎妊娠人群观察到中位数的筛查阳性率8.05%非常接近[8],分析原因,应与本实验室良好的实验室质量控制相关,病例数量也可能是一个原因。
本组数据因获得妊娠结局为分娩正常双胎的病例数较少,尤在分娩正常双胎孕妇中做过孕11~13+6周超声检查并提供绒毛膜性和两个胎儿NT值的孕妇数更少,未能将绒毛膜性质、NT和IVF对双胎妊娠唐氏综合征产前筛查的影响单独进行分组讨论,是本研究的不足之处。今后仍需加大数据收集,不断完善实验室正常双胎妊娠各孕天不同血清学标志物的中位数数据库和筛查软件,以不断提高双胎产前筛查的效能。
