保护性横结肠襻式造口对中低位直肠癌吻合口并发症及炎症因子的影响
2019-07-31周运添向广阳
周运添,向广阳
随着手术技术的提高及机械的改善,越来越多中低位直肠癌患者能够接受保肛手术,但保肛手术易导致吻合口瘘[1-2]。保护性造口能够避免肠内容物到达吻合口部位,有助于保护吻合口[3-4],但尚不明确其是否能够减少吻合口瘘风险[5-6]。而无论其是否能够直接减少吻合口瘘风险,该措施都能够有效减少肠内容物对吻合口的刺激,这可能减轻术后近期全身炎性应激反应,同时还可能影响肠管蠕动能力,进而影响吻合口狭窄风险,但仍需临床验证。本研究回顾性分析保护性横结肠襻式造口术对中低位直肠癌患者腹腔镜根治术后吻合口瘘、吻合口狭窄风险及炎症因子表达的影响,报道如下。
1 资料与方法
1.1 一般资料
对2013年1月至2018年1月接受治疗的60例直肠癌患者进行回顾性分析,本研究已获得医院伦理委员会批准,纳入患者均签署同意书。根据术中处理方案分组。观察组:术中均接受保护性横结肠襻式造口,共30例,男性18例、女性12例;年龄34~74岁,平均(54.13±8.52)岁;肿瘤距肛门距离≥5 cm者13例、<5 cm者17例;肿瘤最大径>5 cm者 19例、≤5 cm者11例;肿瘤高分化者17例、中低分化者13例;肿瘤pTNM分期Ⅰ期者3例、Ⅱ期6例、Ⅲ期21例。对照组:术中未接受保护性造口,共30例,男性19例、女性11例;年龄32~75岁,平均(55.03±8.71)岁;肿瘤距肛门距离≥5 cm者14例、<5 cm者16例;肿瘤最大径>5 cm者 18例、≤5 cm者12例;肿瘤高分化者14例、中低分化者16例;肿瘤pTNM分期Ⅰ期者3例、Ⅱ期8例、Ⅲ期19例。两组性别、年龄及病理检查结果对比,差异均无统计学意义(P>0.05)。
1.2 纳入及排除标准
纳入标准:术后病理诊断为中低位直肠癌;接受腹腔镜低位直肠癌保肛手术治疗;术后吻合口距肛缘≤5 cm,环周切缘及下切缘阴性,术后按要求完成辅助化疗;年龄18~75岁。排除标准:术中同时接受后盆腔全切或次全切;合并肝硬化腹腔积液,心、脑、肺、肾功能严重障碍,炎症性肠病,免疫抑制患者;实验研究期间内发生局部或全身复发转移者。
1.3 手术方案
两组均遵循全直肠系膜切除及保护盆底神经丛组织相关原则,开展腹腔镜直肠癌前切除保肛手术,观察组接受保护性横结肠襻式造口,对照组不予保护性造口。横结肠襻式造口步骤:①根据横结肠部位,在腹直肌外缘处确定造口位置,左直径2 cm原型切口,逐层进入腹腔,找到横结肠,游离部分横结肠系膜,将横结肠提至腹壁外。②牵引横结肠,在圆形切口近脾曲侧以7号丝线1~2针间断缝合腹直肌后鞘及腹膜,以支撑横结肠并缩窄其远端,使近端保持通畅。将结肠与腹外斜肌腱膜缝合固定4针。③横结肠对系膜缘做荷包缝合,置入直径合适的管状吻合器,完成皮肤肠管吻合。见图1~图4。

图1 拉出造口横结肠 图2 固定横结肠与腹外斜肌腱膜 图3 置入吻合器 图4 皮肤肠管吻合
1.4 观察指标
(1)采用门诊复查、电话随访等方式对患者进行持续随访,随访至横结肠造口回纳术时,对比两组术后吻合口瘘及吻合口狭窄情况。吻合口瘘诊断标准[7]:术后出现异常发热、腹痛和腹膜炎体征者;术后引流管引出气体或粪便;盆腔脓肿经肛门排出或经肛直肠指诊发现瘘口。吻合口狭窄诊断标准[8]:结肠镜检查无法通过吻合口或其上方肠管指吻合口狭窄,对吻合口狭窄患者,行钡剂灌肠造影,造影剂线形通过或完全不能通过,指重度吻合口狭窄。
(2)分别于术前、术后12 h、72 h,采用酶联免疫吸附实验检测外周血C反应蛋白(C reactive protein, CRP)、白细胞介素-6(interleukin 6, IL-6)水平,试剂盒均购自武汉博士德。
1.5 统计学方法
2 结果
2.1 两组术后吻合口瘘发生情况
观察组发现2例吻合口瘘患者,全身反应轻,均接受保守治疗后痊愈,无再次手术;对照组发现3例吻合口瘘患者,全身症状严重,均表现出弥漫性全腹腹膜炎体征,优先予保守治疗,均未痊愈,均转行手术治疗。观察组再次手术者占比0.00%(0/2),略低于对照组的100.00%(3/3),但差异无统计学意义(Fisher确切概率检验P=0.100),见表1。
2.2 两组术后吻合口狭窄发生情况
观察组发现吻合口狭窄8例,均在拟开展横结肠造口回纳术时,经术前检查发现。发现时间为术后6~9个月,其中6例患者为重度吻合口狭窄,且狭窄段较长,无法有效实施横结肠造口回纳术,另2例均仅表现为局限于吻合口的狭窄环,局部扩张或行狭窄环切开后治愈,能够有效回纳造口段横结肠。对照组发现吻合口狭窄2例,均主动就诊发现,发现时间为术后2~6个月,均因明显的排便阻塞感而就诊,均为局限于吻合口的狭窄环,予局部扩张或行狭窄环切开后治愈。观察组吻合口狭窄总体发生率及重度吻合口狭窄发生率均明显高于对照组,差异有统计学意义(P<0.05),见表2。

表1 两组患者术后吻合口瘘发生情况(%)
注:*采用连续性校正2检验
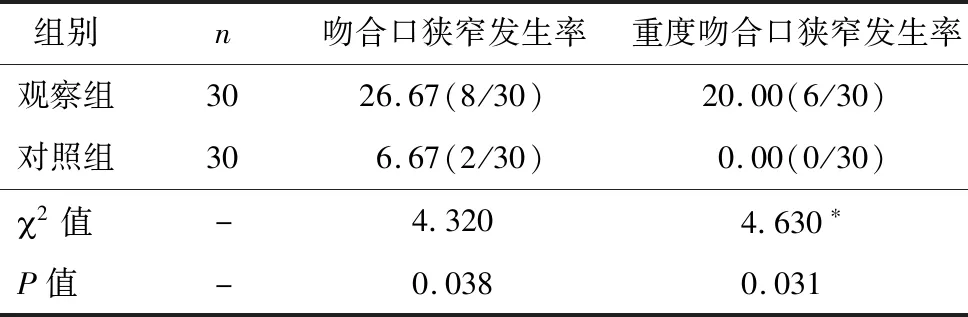
表2 两组术后吻合口狭窄发生情况(%)
注:*采用连续性校正2检验
2.3 两组术后近期炎症因子变化情况对比
整体对比,两组CRP变化的时间效应、分组效应、时间×分组交互效应均有统计学意义(F时间=157.628,F分组=57.302,F时间×分组=128.624,均P<0.01),两组IL-6变化的时间效应、分组效应、时间×分组交互效应均有统计学意义(F时间=122.682,F分组=52.317,F时间×分组=153.614,均P<0.01)。固定时点对比,术前、术后12 h,两组CRP及IL-6水平对比,差异无统计学意义(P>0.05),术后72 h,观察组CRP及IL-6水平均明显低于对照组,差异有统计学意义(P<0.01)。见表3。
3 讨论
中低位直肠癌腹腔镜前切除术后吻合口瘘发生率较高,本研究两组患者吻合口瘘总发生率为8.33%,国内外报道[9-10]发生率约为4.0%~11.4%。较长的手术时间、较多的术中出血量、吻合口位于肛门边缘5 cm以内等为直肠阴道瘘的独立危险因素[11-13]。保护性横结肠造口因能够有效避免肠内容物对吻合口造成机械压力及感染风险,因此对吻合口有一定保护作用[14-16],可能降低吻合口瘘风险。本研究两组术后吻合口瘘发生率接近,不支持上述结论,但观察组患者吻合口瘘严重程度较轻,患者均不需经手术治疗,仍说明该措施能够使患者受益,与Vasiliu等[17]研究一致。两组吻合口瘘发生率接近,推测可能是因为吻合口瘘的形成原因复杂,保护性横结肠造口并非影响吻合口瘘的关键原因。

表3 两组患者术后近期炎症因子变化情况对比
注:*与术前对比,P<0.05;#与术后12 h对比,P<0.05
吻合口狭窄也是中低位直肠癌腹腔镜前切除术后常见并发症,但目前针对该并发症的诊断标准并未达成一致[18],本研究以结肠镜检查期间镜头能否通过肠管为标准诊断该并发症,主要基于电子肠镜检查能否有效开展,有一定临床意义。本研究观察组吻合口狭窄及重度吻合口狭窄的发生率均明显高于对照组,说明保护性横结肠造口会增加吻合口狭窄风险,机制可能包括:①该措施导致肠管长期旷置,缺乏肠内容物刺激,肠管蠕动能力下降,肠管缺乏有效蠕动还会导致放射性损伤延续。两者共同作用,加重术后吻合口狭窄风险[19]。②观察组患者排便方式改变,在发生吻合口狭窄后,也不会出现排便阻塞感,因此欠缺早期干预,这也是其发生率更高的原因。由于重度吻合口狭窄可导致无法有效开展还纳术,因此术后有必要将电子肠镜检查纳为常规复查内容,以及时发现该并发症。
手术创伤可导致全身炎症反应,影响患者近期预后[20-21]。CRP及IL-6均是常见炎症因子,能够有效评估术后炎症反应程度[22-24],本研究显示两组术后12 h,CRP及IL-6水平接近,但术后72 h时,观察组上述指标明显低于对照组,说明术后早期两组均可能出现较强的炎症反应,但观察组炎症反应能够更快恢复,与早期[25]针对预防性回肠造瘘的观察结果一致。尽管预防性造瘘增加了手术创伤,但其能够有效保护吻合口,减轻吻合口局部炎性反应,这可能是其能够减少全身炎症应激反应的主要原因。
综上,保护性横结肠造口虽然不能够减少术后吻合口瘘风险,但能够减轻吻合口瘘严重程度,且有助于减轻术后近期全身炎症应激反应。但其可能增加术后吻合口狭窄风险及程度。
