肠内营养联合肠外营养对胰腺癌患者术后康复的影响
2019-06-19吴春玲蔡玉玲李丽佳
吴春玲,蔡玉玲,李丽佳
辽阳市中心医院普外科,辽宁辽阳111000
胰腺癌发病隐匿,进展迅速,是恶性程度较高的肿瘤之一,5年生存率不足3%[1]。其中胰头癌最为多见,占胰腺癌的70%~80%,胰十二指肠切除术(又称Whipple手术)联合化疗是胰头癌的主要治疗手段[2],然而Whipple手术操作复杂、手术时间长、切除组织多,对患者造成极大创伤。相关研究表明,88%的胰头癌患者术后会发生营养不良[3],严重影响患者的治疗耐受性、术后康复进程和生存质量。因此,改善胰腺癌患者的术后营养状况一直是研究热点之一[4]。肠内营养(enteral nutrition,EN)因其符合生理[5]、营养素全面、给药方便、价格低廉等优点,已成为目前主要的营养支持方案,但患者术后早期胃肠道功能尚未恢复,EN加重患者消化道负担,甚至增加胰瘘的发生风险[6]。本研究选取了96例行Whipple手术的胰腺癌患者,并探讨EN联合肠外营养(parenteral nutrition,PN)对胰腺癌患者术后康复的影响,现报道如下。
1 对象与方法
1.1 研究对象
选取2015年1月至2018年1月于辽阳市中心医院诊断并经检查评估拟进行Whipple手术的胰腺癌患者96例。纳入标准:①经经皮细针穿刺细胞学检查确诊为胰腺癌,并经评估需行Whipple手术;②一般情况尚好,生活可基本自理,无严重恶病质或肝肾功能不全,预计生存期>3个月;③体重指数[体重(kg)/身高(m)2]不超过正常值[7(]18.5~23 kg/m2)的±30%。排除标准:①因任何原因想出院、退出研究者;②不能耐受治疗方案者。采用随机数字表法将患者随机分为肠外营养组和联合营养组,每组48例。其中肠外营养组患者中,男33例,女15例;年龄43~68岁,平均(57.05±10.24)岁;有远处转移39例,无远处转移9例。联合营养组患者中,男31例,女17例;年龄42~70岁,平均(59.15±12.83)岁;有远处转移41例,无远处转移7例。两组患者的性别、年龄、远处转移情况比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审核通过,所有患者均于术前被告知相关研究内容,并签署了知情同意书。
1.2 治疗方法
两组患者均行Whipple手术,术前均常规置入中心静脉营养导管并安置鼻胃管,术中将鼻胃管末端置于胃肠吻合口下端约20 cm处。参考Harris-Benedict公式[8]计算患者每日需要的热量,按照25 kcal(/kg·d)提供热量,其中脂肪热量占40%,热氮比约为120 kcal∶1 g,同时添加常规剂量的矿物质与微量营养素。本研究使用的PN液为脂肪乳氨基酸(17)葡萄糖(11%)注射液,EN液为肠内营养乳剂(TPF),输注温度均为37℃,所有患者营养支持疗程均为10天。
肠外营养组患者术后12天开始进行静脉营养支持,每日给予对应体重剂量脂肪乳氨基酸(17)葡萄糖(11%)注射液,控制滴速在16~20 h滴注完毕,注意观察静脉穿刺部位和输液管,及时处理输液管堵塞。对所有应用静脉营养液的患者监测输注过程中的血糖、血清甘油三酯及电解质水平,血糖过高时使用胰岛素控制血糖低于11.1 mmol/L。
联合营养组患者术后采用PN联合EN支持,并逐渐加大EN的比例,总热量与肠外营养组患者保持一致。术后第1天,PN与EN的比值为4:1,EN输注速度为50 ml/h,并密切观察患者的耐受情况;术后第2天,PN与EN的比值为3:2,EN输注速度为50~100 ml/h,根据患者情况逐渐加速;术后第3天,PN与EN的比值为2:3,EN输注速度为100 ml/h;术后第4天,PN与EN的比值为1:4;术后第5天,全部营养经肠内给予。注意输注肠内营养素前用20 ml温水经鼻胃管注入肠道,若患者无明显不适,过2 h再注入温水50 ml,若患者无明显不适,再过2 h则可以开始输注EN。
1.3 观察指标
术后记录患者首次排气时间和住院天数。在术前和术后1、2、3周,分别采集患者的清晨空腹静脉血。其中血常规检查重点记录患者血红蛋白(hemoglobin,Hb)变化;生化检查采集后静置15 min,3000 r/min离心10 min分离血清,保证2 h内检测完毕,重点记录患者前白蛋白(prealbumin,PA)、白蛋白(albumin,ALB)、甘油三酯(triglyceride,TG)、免疫球蛋白A(immunoglobulin A,IgA)、免疫球蛋白M(IgM)和免疫球蛋白G(IgG)水平。给予患者一级护理,密切观察患者的并发症发生情况,如胃潴留、胰瘘、腹腔出血和感染征象,及时回应患者及家属诉求。
1.4 统计学分析
采用SPSS 20.0软件对数据进行分析。正态分布的计量资料以均数±标准差(±s)表示,组间比较采用两独立样本t检验,组内比较采用配对t检验;重复测量的计量资料比较采用重复测量方差分析。计数资料以例数和率(%)表示,组间比较采用χ²检验。以P<0.05为差异有统计学意义。
2 结果
2.1 术后恢复指标的比较
肠外营养组患者的术后首次排气时间为(6.62±1.41)d,明显长于联合营养组患者的(4.48±1.06)d,差异有统计学意义(t=8.405,P<0.01);肠外营养组患者的住院时间为(25.36±5.58)d,明显长于联合营养组患者的(21.73±5.82)d,差异有统计学意义(t=3.119,P<0.01)。
2.2 不同时间点营养指标的比较
两组患者手术前后不同时间点(术前和术后1、2、3周)PA、ALB、Hb、TG水平比较,差异均有统计学意义(F时间=237.244、3.056、3.618、47.225,P<0.05),其中术后随着时间延长,两组患者的PA、Hb水平呈现增高趋势,TG水平呈现降低趋势;两组患者的PA水平组间比较,差异有统计学意义(F组间=5.627,P<0.01);两组患者的PA水平在时间和组间存在交互效应(F时间×组间=131.838,P<0.01)。两组患者的ALB、Hb、TG水平组间比较,差异均无统计学意义(F组间=2.144、2.041、4.010,P>0.05);两组患者的ALB、Hb、TG水平在组间和时间不存在交互效应(F时间×组间=2.018、2.139、3.970,P>0.05)。(表1)
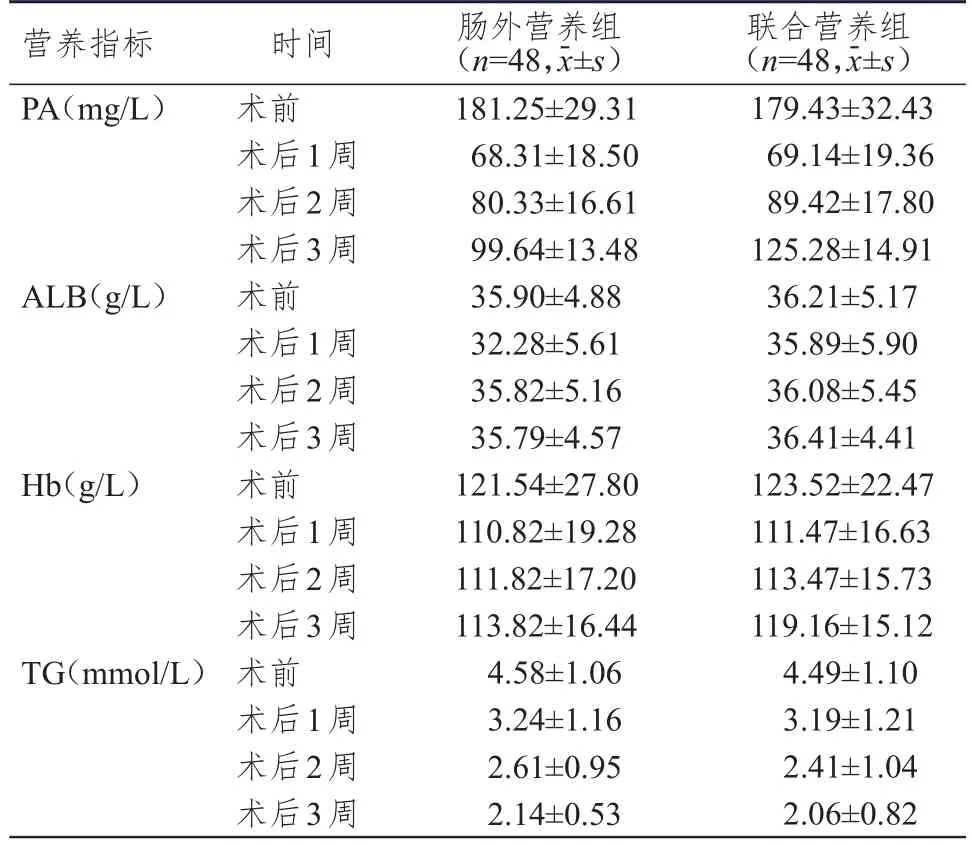
表1 不同时间点两组患者的营养指标水平
2.3 血清免疫球蛋白水平的比较
术前,两组患者的IgA、IgM、IgG水平比较,差异均无统计学意义(P>0.05);术后2周,联合营养组患者的IgA、IgM、IgG水平均高于肠外营养组,差异均有统计学意义(P<0.05)。肠外营养组患者术后2周的IgA、IgM、IgG水平均低于本组术前,差异均有统计学意义(P<0.05),而联合营养组患者术后2周的IgA、IgM、IgG水平与本组术前比较,差异均无统计学意义(P>0.05)。(表2)
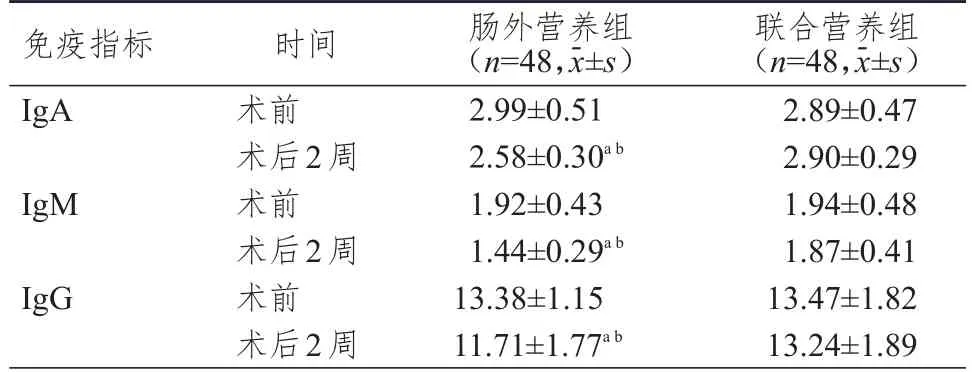
表2 两组患者手术前后免疫指标水平的比较
2.4 并发症发生情况的比较
肠外营养组患者中,19例(39.58%)患者术后出现并发症,其中胃排空障碍9例,胰瘘2例,术后腹腔出血2例,感染2例,排空障碍合并胰瘘1例,胰瘘合并腹腔感染3例;联合营养组患者中,17例(35.42%)患者术后出现并发症,其中胃排空障碍9例,胰瘘3例,术后腹腔出血1例,胰瘘合并腹腔感染4例。两组患者的并发症发生情况比较,差异无统计学意义(P>0.05)。
3 讨论
胰腺癌的发病率和病死率接近,根治性手术是唯一可能治愈胰腺癌的手段[2]。然而手术切除对消化系统的创伤较大,常导致早期EN供给困难,因而术后营养不良的发生率居高不下,严重影响患者的治疗耐受和生存质量[9]。胰腺癌术后给予合理的营养支持早已成为临床共识,但营养方案的选择目前仍存在较大争议[10]。
目前,胰腺癌术后主要的营养支持途径分为PN和EN。由于患者术后早期消化道功能尚未恢复,全EN方案无法耐受,且过早、过于剧烈的消化道刺激不利于手术切口的愈合[11],因此本研究选择了EN循序渐进的供给方式,结果显示,联合营养组患者的术后首次排气时间明显短于肠外营养组(P<0.01),提示联合营养供给方式有利于患者更快地恢复肠道功能,促进伤口愈合。相关研究表明,术后早期全EN方案会明显增加患者腹泻、肠痉挛及胰瘘等并发症的发生率[12]。本研究选择在术后12 h先以温水试验胃肠反应的做法,无明显不适再进行EN输注,结果发现两组患者的并发症发生情况比较,差异无统计学意义(P>0.05)。提示联合营养供给和逐步增加胃肠道负担的做法是安全的。
PA与ALB均为血清中重要的营养蛋白、组织修复蛋白,参与术后患者伤口组织蛋白的合成,术后消耗增多,故水平降低[13],而术中出血可导致Hb水平降低。上述3种指标的术后恢复情况反映了患者术后的营养状况[14]。本研究结果显示,两组患者手术前后不同时间点PA、ALB、Hb水平比较,差异均有统计学意义(P<0.05)。两组患者的ALB、Hb水平组间比较,差异均无统计学意义(P>0.05),且组间和时间不存在交互效应(P>0.05);两组患者仅PA水平组间比较,差异有统计学意义(P<0.01),且组间和时间存在交互效应(P<0.01)。可能是因为ALB的半衰期较长,受外源性蛋白的影响较大,因此不够灵敏[15-16],而Hb合成周期较长,故多在术后2周开始升高,一般2个月才能恢复正常水平[17]。两组患者的TG水平组间比较,差异无统计学意义(P>0.05),且组间和时间不存在交互效应(P>0.05),可能是由于肠外营养液脂肪直接入血,TG水平升高较快所致。
Panova等[18]研究指出,消化道手术后禁食会引起胃肠道黏膜免疫相关淋巴组织的数量和功能降低,而营养不良也会引起患者免疫力降低。本研究结果显示,术后2周,联合营养组患者的IgA、IgM、IgG水平均高于肠外营养组(P<0.05),且联合营养组患者的IgA、IgM、IgG水平与本组术前比较,差异均无统计学意义(P>0.05),表明联合营养组患者已恢复至术前水平。提示联合营养方案更利于患者术后免疫功能的恢复,减小手术造成的免疫抑制。Song等[19]研究也得出类似结果。
然而本研究仍存在以下几点不足之处:①样本量较小,可能不足以观察到细微的差别,如并发症的发生率[20];②由于国内医疗环境的原因,本研究的观察时间不够长,仅1个月,未观察到ALB、TG和Hb指标组间改善情况的差异,因此仍有待进一步研究。
综上所述,胰腺癌患者术后采取EN联合PN,EN比例逐渐增加的方案安全可靠,有利于胰腺癌患者术后康复,值得更大规模的临床研究和推广。
