Breath-link呼吸功能评估在老年卒中病人吸气肌功能评价中的应用研究
2019-05-30
随着脑卒中发病率的增加、急性期救治效果的提高,脑卒中病人的康复过程逐渐受到重视[1]。目前,关于卒中病人的康复研究多集中于言语功能、吞咽功能和运动功能等方面[2],而对呼吸功能的康复研究相对较少[3-4]。卒中后的呼吸功能障碍常表现为吸气肌功能障碍,膈肌是最重要的吸气肌,卒中病人的膈肌功能训练逐渐受到重视,但关于治疗效果评价的研究较少。膈肌超声检查是呼吸功能评价中主要的影像学手段[5]。应用不同形状、不同分辨率的超声波探头,可观察平静呼吸和深呼吸时膈肌的状况,包括膈肌的位置、形态、运动幅度、运动时间和加速度等。Breath-link呼吸功能评估系统可以评估病人吸气峰流速,其是否能反映卒中病人吸气肌功能有待进一步研究。本研究通过比较吸气峰流速与病人膈肌B超结果的一致性,旨在探讨Breath-link呼吸功能评估系统在卒中病人吸气肌功能评估中的价值。
1 资料与方法
1.1 一般资料 按照纳入标准并除外排除条件后,选择2017年1~12月在南京市江宁医院康复医学科住院治疗的卒中病人共30例,男15例,女15例;年龄75~80岁,平均(75.04±3.87)岁;病程30~60 d,平均(38.74±17.65)d;既往高血压病史23例(76.19%)、冠心病病史3例(10%)、2型糖尿病病史12例(40%)、脑卒中病史9例(30%),吸烟史14例(46.6%);缺血性卒中27例(90%),出血性卒中3例(10%); 30例病人中10例(33.33%)发生肺部感染或坠积性肺炎,2例(6.66%)为气管切开带管状态。
1.2 纳入标准 (1)脑卒中的诊断符合《中国急性缺血性脑卒中诊治指南2010》和1995年第四届全国脑血管病学术会议制定的标准,并经头部CT和(或)MRI检查证实,且病程内无神经系统体征进展; (2)年龄75~80岁;(3)血压<220/100 mmHg;(4)坐位平衡2级。(5)所有病人或其家属均知情同意并签署知情同意书。
1.3 排除标准 (1)既往有慢性阻塞性肺疾病(COPD);(2)合并严重原发性心脏、肺、肝脏和肾脏疾病;(3)合并肺栓塞;(4)入组后再发脑血管事件;(5)严重认知障碍,简易智力状态检查量表(MMSE)评分≤9分。
1.4 研究方法
1.4.1 呼吸功能训练:按MMSE评分将病人分为认知功能正常组(MMSE评分为27~30分,16例)和轻度认知障碍组(MMSE评分为21~26分,14例),2组病人在常规康复训练的同时行呼吸功能训练,包括呼吸肌训练、胸廓被动扩张训练、吸气肌抗阻训练、胸部手法呼吸训练、胸廓拉伸训练、呼吸道分泌物体位引流和手法震动排痰。吸气肌抗阻训练是指呼吸时给呼吸肌施加负荷,使病人有意识地用力呼吸,以达到增强肌力之目的。该研究中利用Breath-link呼吸功能评估与训练系统进行抗阻吸气训练,根据呼吸评定的结果及阻力设置的标准设定阻力大小0~1级。训练时,病人保持正确的坐姿,握住训练仪,将咬嘴置于嘴中,上下齿咬紧牙垫,嘴唇紧贴外护罩使其密封,尽力呼气后,用嘴快速有力地吸气,然后用嘴自然地慢慢地呼气,直到肺部变空,让胸部和肩部的肌肉放松,稍作停顿后再次吸气,每次呼吸30次,每天2组,阻力设置方法见表1。

表1Breath-link呼吸功能评估与训练系统中吸气阻力设置方法
1.4.2 Breath-link呼吸功能评估:分别于训练前和训练4周时采用Breath-link呼吸功能评估监测病人吸气峰流速。吸气峰流速是用力吸气时气流通过气道的最快速率,评估时病人取坐位,手拿Breath-link病人端,深呼气后将咬嘴放置于口中,用嘴唇包住吹气口,尽可能快而用力地吸气,注意不要将舌头放在吸气口中,重复3次,选取3次检查的最高数值。
1.4.3 膈肌功能评估:运用超声仪(Philip HD-15)及5 MHz超声探头对所有病人进行B 超检查。(1)测量膈肌厚度:受试者取仰卧位,自主呼吸。取线性高频探头置于右侧腋前线,探头垂直于胸壁第8~9肋间,可见膈肌对合区超声图像,若此位置看不到膈肌,探头可上移至第7~8肋间。膈肌对合区图像由3层结缔组织组成,即两侧高回声区(胸膜层、腹膜层)和中间混合型回声区(由无回声膈肌组织以及其内高回声的筋膜组成)。呼吸时此3层结构平行。移动光标分别测量平静呼气末膈肌厚度以及最大吸气末膈肌厚度,测量3个呼吸循环的值,取平均值。可计算膈肌厚度从平静呼气末向最大吸气末的变化,即膈肌增厚率=(最大吸气末膈肌厚度-呼气末厚度)/最大呼气末厚度。 (2)测量膈肌位移:受检者取仰卧位,自主呼吸。取低频探头置于右侧锁骨中线肋弓下缘,探头取冠状位,垂直于膈肌头尾轴移动,二维超声下见下腔静脉界面后定位膈肌,然后切换至B/M 模式,使取样线尽量与膈肌垂直,待膈肌运动平稳,图像清晰时进行数据测量。正常情况下,吸气时,膈肌朝尾端运动,靠近探头;呼气时,膈肌朝头端移动,远离探头。改变吸气容量后定位并测量位移距离(平静呼吸位、最大吸气位)。测量3个呼吸循环的值,并取平均值。
2 结果
2.1 2组一般资料比较 2组病人的年龄、性别、体质量指数(body mass index, BMI)、病程差异均无统计学意义(P>0.05),具有可比性。见表2。
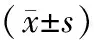
表22组一般资料比较
2.2 2组训练前后吸气肌功能比较 2组训练前吸气流速比较,差异无统计学意义(P>0.05);训练后,2组吸气流速均较训练前明显升高,差异具有统计学意义(P<0.05),且认知正常组提高更明显,2组比较,差异具有统计学(P<0.05)。见表3。
2.3 2组病人治疗前后膈肌功能比较 训练前,2组吸气末膈肌厚度、呼气末膈肌厚度、膈肌增厚率、平静呼吸时膈肌位移、深呼吸时膈肌位移比较差异均无统计学意义(P>0.05)。训练后,2组膈肌增厚率、平静呼吸时膈肌位移、深呼吸时膈肌位移均较训练前明显升高,差异具有统计学意义(P<0.05),且认知正常组提高更明显,2组比较,差异具有统计学意义(P<0.05)。见表3。
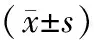
表32组训练前后吸气流速和膈肌功能指标比较
注:与训练前比较,*P<0.05;与认知正常组比较,△P<0.05
2.4 2种评估方法相关性分析 Breath-link呼吸功能评估与膈肌超声对膈肌功能障碍诊断的灵敏度、特异度、准确度分别为39.8%、68.9%、63.4%和93.9%、70.6% 、85.7%;Breath-link呼吸功能评估系统诊断灵敏度、准确度明显低于膈肌超声,差异有统计学意义(P<0.01)。
3 讨论
研究显示,脑卒中急性期死亡及脑卒中后恢复情况与颅外并发症密切相关[6-7]。其中呼吸功能下降是主要的并发症之一[8]。脑卒中后咳嗽的有效性下降和呼吸肌无力,呼吸道感染风险增加[9-10]。吸气是主动用力过程,平静吸气时,膈肌向腹部收缩,胸廓向下向外扩张,肺的体积也随之增大,肺内压力下降低于大气压时,氧气顺着压力阶差进入肺内。吸气为呼气提供驱动力和气体容量,膈肌是最主要的吸气肌,当平静呼吸时,膈肌运动1~2 cm 即可提供75% 静息肺通气;用力呼吸时膈肌运动幅度可达7~11 cm[11-12]。吸气肌功能减退可导致通气功能减退,单次呼吸的效率下降及平静呼吸能力的驱动力降低,并在运动时产生“窃流现象”,导致运动耐力下降。
超声检查是呼吸功能评价中主要的影像学手段。应用不同形状、不同分辨率的超声波探头,可观察平静呼吸和深呼吸时膈肌、辅助呼吸肌的形态和收缩情况,包括膈肌的位置、形态、运动幅度、运动时间和加速度,辅助呼吸肌收缩前后厚度的变化等。与传统、直观的胸部X线透视对照,仰卧位膈肌运动幅度的M型超声测量与之具有良好的一致性,且几乎不受病人意识水平的影响[13]。
本研究选择膈肌活动度和膈肌收缩变异率来反映脑卒中病人吸气肌功能。结果表明,训练前,2组病人的膈肌活动度和膈肌收缩变异率均下降,表明卒中病人存在吸气功能下降,吸气肌无力,与Messaggi-Sartor等[14]研究结果一致。呼吸训练后,2组病人的膈肌活动度和膈肌收缩变异率均有改善,提示呼吸训练,尤其是吸气肌训练,可以提高膈肌肌力,改善膈肌活动度,从而改善病人的通气能力,促进呼吸功能恢复。当然,超声检查依赖于操作者的水平,且探头放置于肋弓下,存在探查盲区,对左侧膈肌的观察可能受胃肠内或深吸气时左肺气体回声的影响,存在一定的局限性。故本研究中,均选择右侧膈肌进行观察。
Breath-link可以检测吸气流速,从而反映病人膈肌功能,其操作更为简单,但特异性和敏感性需进一步研究。本研究中,认知正常组Breath-link呼吸功能评估系统与B超结果之间地相关性良好。但轻度认知障碍组,Breath-link呼吸功能评估的假阴性率偏高。这与病人不能正确理解操作者口令,利用缩唇产生吸气流速的变化而不是膈肌收缩产生有关。但将训练前后的吸气流速对比发现,2组病人的吸气流速均有改善,故Breath-link可以动态地反映吸气功能的变化,随时、反复评估,临床适用性较好。
