睡眠认知团体对失眠症伴躯体疾病患者的干预作用
2019-03-29郑莉明周晨麦嘉泳李艳麦润汝曾慧梅占志方泽南
郑莉明 周晨 麦嘉泳 李艳,3 麦润汝 曾慧梅 占志 方泽南
(1 广东省中医院大院心理睡眠科,广州,510000; 2 广东省中医院芳村睡眠障碍科,广州,510000; 3 广东省中西医结合学会,广州,510000)
睡眠是一种保护性机制,长期失眠会导致认知损害,躯体疾病和情绪疾病发病率升高,重者出现精神症状或自杀行为。近年来,失眠群体迅速扩大,众多躯体疾病也常常合并失眠症出现,失眠症的防治尤为重要。睡眠认知行为疗法已被国内外证实是有效的睡眠基础治疗,能改变患者对睡眠的不合理认知,纠正风险因素[1-3]。本研究采用匹兹堡睡眠质量指数(PSQI)和症状自评量表(SCL-90)进行评估,探讨睡眠认知团体对失眠症合并躯体疾病患者睡眠质量及心身状态的干预作用,现将结果报道如下。
1 资料与方法
1.1 一般资料 选取2016年12月至2017年4月广东省中医院心理睡眠科就诊的失眠症伴躯体疾病患者15例,经过充分的知情同意,自愿参加本课题研究。经纳排标准筛选,符合要求的患者接受睡眠认知团体(4次)干预。
1.2 诊断标准
1.2.1 西医诊断标准 参照《ICD-10精神与行为障碍分类》(世界卫生组织编,人民卫生出版社,1993年)编码F51.0非器质性失眠症的诊断。
1.2.2 中医诊断标准 参照《中医内科学》第二版(王永炎主编,人民卫生出版社,2011年)不寐的诊断。
1.3 纳入标准 1)符合失眠症中西医诊断标准。2)年龄在18~65岁之间。3)除失眠症以外,还合并一种或多种躯体疾病,相关躯体症状和体征控制稳定。4)无引起失眠症的重大器质性疾病及重大精神心理疾病。5)文化程度为初中以上。6)自愿参加,签署知情同意书。
1.4 排除标准 1)不符合纳入标准患者;2)妊娠或哺乳期妇女或近期有生育要求的妇女;3)生命体征不稳定者;4)严重失语、失认无法沟通者;5)近1周出现感染及发热者;6)近3个月内曾参加其他临床试验者;7)精神发育迟滞者、乙醇或物质滥用或依赖、自杀倾向者;8)重大器质性疾病及重大精神心理疾病等。
1.5 干预方法 睡眠认知团体:由1名领导者以及1名协同领导者共同带领。患者例数为10~15例,频率为1次/周,90 min/次,持续4周,每周填写睡眠日记。干预设置:团体成员围圈而坐,确保每个成员都能清楚的看到其他成员。第1次:自我介绍,睡眠情况评估,治疗方式介绍,熟悉睡眠记录使用方式。第2次:回顾睡眠记录,设定调整计划,回顾睡眠限制和刺激控制。第3次:回顾睡眠记录,总结治疗效果,调整睡眠滴定(睡眠时数压缩),负性睡眠认知治疗。第4次:总结睡眠记录与效果,评估获益,预防复发。
1.6 观察指标 采用匹兹堡睡眠质量指数(PSQI)评估患者的睡眠质量,症状自评量表(SCL-90)评估躯体疾病患者的精神症状,分别于干预前(V0)及干预后第3个月末(V1)和第6个月末(V2)各评定1次。
1.7 疗效判定标准 根据PSQI评分减分率进行疗效评价。PSQI减分率=[(干预前评分-干预后评分)/干预前评分]×100%。临床痊愈:减分率≥75%;显效:50%≤减分率<75%;有效:25%≤减分率<50%;无效:减分率<25%;总有效率=(痊愈例数+显效例数+有效例数)/总例数×100%。
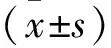
2 结果
2.1 基本情况 经纳排标准筛选后,共纳入患者15例,其中3例患者完成睡眠认知团体干预后失访,共有12例患者完成整个研究过程,基本资料见表1。
2.2 干预结果
2.2.1 疗效评定 接受干预后,根据PSQI减分率,睡眠认知团体疗效见表2。
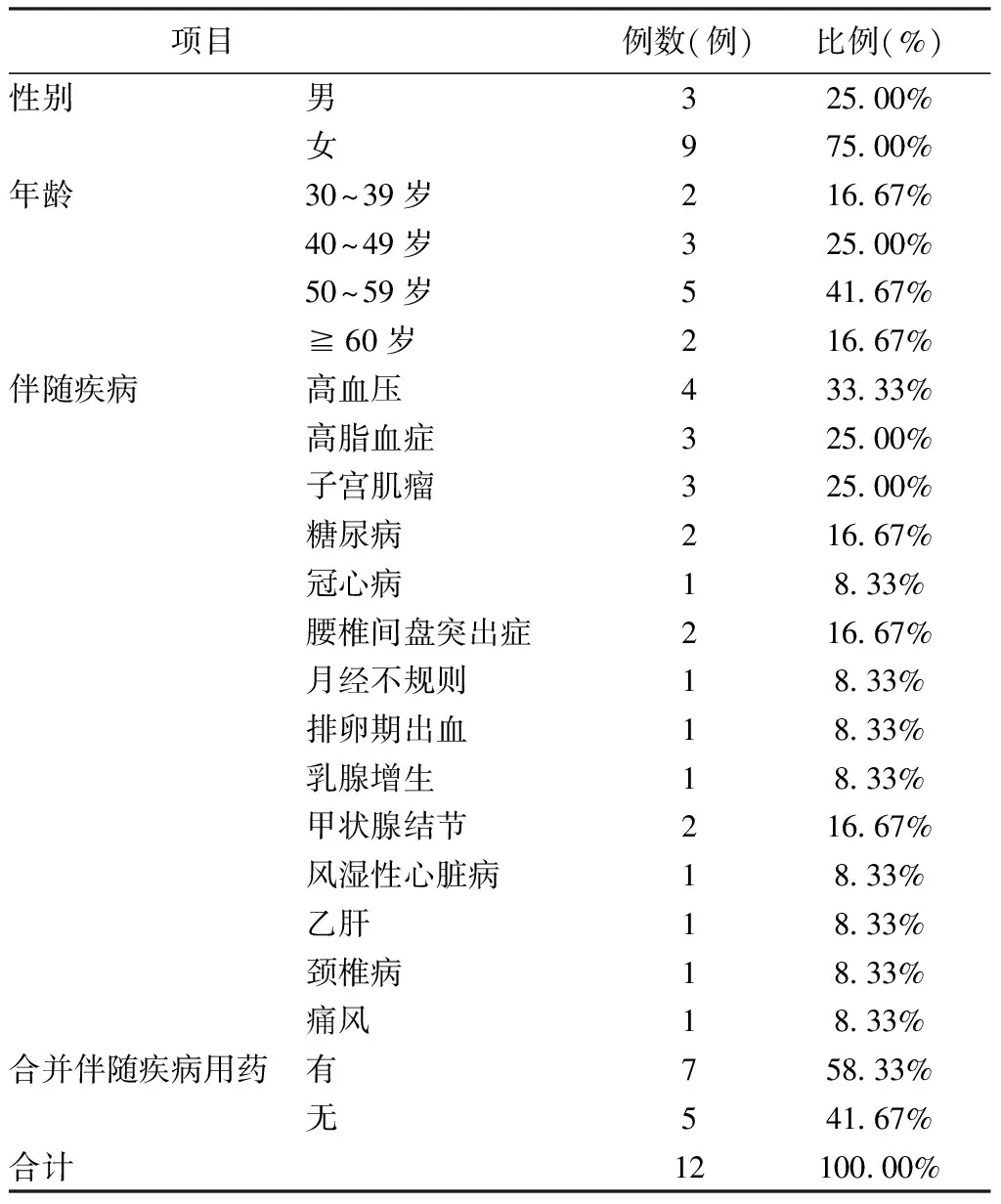
表1 纳入患者基本情况
2.2.2 干预前后PSQI评分比较 干预前后PSQI评分比较见表3。Mauchly′s W=0.834,P=0.404,符合球形性,干预后PSQI评分较干预前显著降低,差异有统计学意义(P<0.05)。
2.2.3 干预前后SCL-90评分比较 干预前后SCL-90评分比较见表4。SCL-90总分Mauchly′s W=0.716,P=0.189,符合球形性,干预后较干预前显著降低,差异有统计学意义(P<0.05)。躯体化因子Mauchly′s W=0.988,P=0.941,符合球形性,干预前后差异无统计学意义(P>0.05)。强迫状态因子Mauchly′s W=0.929,P=0.691,符合球形性,干预前后差异无统计学意义(P>0.05)。人际关系敏感因子Mauchly′s W=0.407,P=0.011,不符合球形性,经校正,干预前后差异无统计学意义(P>0.05)。抑郁因子Mauchly′s W=0.932,P=0.703,符合球形性,干预后较干预前比较,差异有统计学意义(P<0.05)。焦虑因子Mauchly′s W=0.512,P=0.035,不符合球形性,经校正,干预后较干预前差异有统计学意义(P<0.05)。敌对因子Mauchly′s W=0.289,P=0.002,不符合球形性,经校正,干预前后差异无统计学意义(P>0.05)。恐怖因子Mauchly′s W=0.765,P=0.261,符合球形性,干预前后差异无统计学意义(P>0.05)。偏执因子Mauchly′s W=0.631,P=0.100,符合球形性,干预后较干预前显著降低,差异有统计学意义(P<0.05)。精神病性因子Mauchly′s W=0.441,P=0.017,不符合球形性,经校正,干预前后差异无统计学意义(P>0.05)。其他因子Mauchly′s W=0.771,P=0.272,符合球形性,干预后较干预前显著降低,差异有统计学意义(P<0.05)。

表2 睡眠认知团体疗效
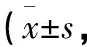
表3 干预前后PSQI评分比较分)
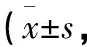
表4 干预前后SCL-90评分比较分)
3 讨论
随着人们健康观念改变,医疗资源紧缺,人们更加注重身心同治。失眠症是多因素综合作用的结果,较公认的病因主要有遗传、神经内分泌、社会心理因素、睡眠习惯、饮食、药物、躯体疾病及性格等。在失眠症疾病发展的各个阶段中,倘若能及时对进行认知调整、行为管理,能有效地控制疾病的进一步发展[1-2]。Harvey建立的失眠认知模型显示,失眠者过度担心自己的睡眠问题和失眠对白天正常活动的影响,从而形成恶性循环[1]。
本研究的睡眠认知团体设置采用4周疗程,1次/周,共4次,干预内容包括确定治疗计划,介绍失眠的行为模式,每周总结和图示睡眠日记,回顾睡眠卫生,进行睡眠滴定,调整负性睡眠信念,评估治疗获益和依从性,讨论复发预防[2]。
研究结果显示,干预后第3个月末总有效率为66.67%,第6个月末总有效率为75.00%,提示睡眠认知团体干预的疗效较好。干预后PSQI指数显著低于干预前,差异有统计学意义(P<0.01)。SCL-90结果显示,干预后总分、抑郁因子得分、焦虑因子得分、偏执因子得分、其他因子得分显著低于干预前,差异有统计学意义(P<0.05),提示本次睡眠认知团体能改善躯体疾病患者的精神症状,主要在抑郁症状群、焦虑症状群、偏执性思维以及其他(睡眠及饮食)等方面较为显著;剩余的因子项得分变化不显著,考虑样本量较小,可通过扩大样本量进一步研究进行验证。
综上所述,睡眠认知团体干预可有效提高失眠症伴躯体疾病患者的睡眠质量,并改善患者的心身状态,值得在临床上推广,尤其在基层及社区普及。
