动态增强MRI及1H-MRS诊断乳腺癌:Meta分析
2019-03-25,,,,,
,,,,,
(重庆医科大学附属永川医院放射科,重庆 402160)
乳腺癌是危害女性健康最常见、最多发的肿瘤之一,美国癌症协会[1]2015年数据显示女性一生中被诊断为乳腺癌的概率高达12.5%。相对于欧美国家,目前中国乳腺癌发病率稍低,但增长速度快,且有年轻化趋势,并已成为中国女性肿瘤的首位[2]。提高乳腺癌的诊断准确率对改善患者预后至关重要[3]。动态增强MRI(dynamic contrast-enhanced MRI, DCE-MRI)、1H-MRS及两者联合是目前诊断乳腺癌的常用方法。本研究采用Meta分析方法系统评价DCE-MRI、1H-MRS及两者联合应用对乳腺癌的诊断效能。
1 资料与方法
1.1 文献检索 于PubMed、Embase、Cochrane Library、CNKI、万方、维普数据库检索自建库至2018年5月以DCE-MRI、1H-MRS及两者联合诊断乳腺癌的相关文献。英文检索词为“breast cancer”“breast neoplasms”“dynamic contrast-enhanced magnetic resonance imaging”“DCE-MRI”“proton magnetic resonance spectroscopy”“1H-MRS”,中文检索词为“乳腺癌”“乳腺肿瘤”“磁共振动态增强”“氢质子磁共振波谱成像”。
1.2 文献纳入和排除标准 纳入标准:①研究对象为可疑乳腺癌患者;②研究类型为回顾性或前瞻性研究,且均采用DCE-MRI及1H-MRS诊断乳腺癌,待评价试验以活检或病理结果作为金标准;③可从文献中直接或间接提取真阳性数(true positive, TP)、假阳性数(false positive, FP)、假阴性数(false negative, FN)及真阴性数(true negative, TN);④包含期刊全文及学位论文。排除标准:①样本数小于15例;②待评价试验的研究对象非同一组病例;③数据提取不全或重复发表文献;④影像学诊断前已获知病理结果的回顾性研究;⑤摘要、个案报道、综述类等文献。
1.3 文献质量评价和资料提取 采用诊断准确性试验质量评价工具2(quality assessment of diagnostic accuracy studies 2, QUADAS-2)评价文献质量及发生偏倚的可能性[4],对纳入各项研究的每个条目做出“是”(低度偏倚或适用性好)“否”(高度偏倚或适用性差)或“不清楚”(缺乏相关信息或偏倚情况不确定)的判断。提取纳入文献的基本特征、研究设计及四格表数据。由2名影像科主治医师独立并交叉进行文献质量评价及资料提取,意见不一致时由上级医师决定。
1.4 统计学分析 采用Meta-Disc 1.4统计分析软件。对各研究的四格表数据进行异质性分析:采用Spearman相关分析检测阈值效应引起的异质性。以Cochran-Q检验和I2值分析非阈值效应引起的异质性,I2<31%为各研究同质,31%≤I2≤56%为无法排除异质性存在,I2>56%为各研究间存在较大异质性。根据异质性分析结果选择相应的效应模型进行合并,计算95%CI的合并敏感度、特异度、阳性似然比(positive likelihood ratio, PLR)、阴性似然比(negative likelihood ratio, NLR)及诊断比值比(diagnostic odds ratio, DOR)。绘制汇总受试者工作特征(summary receiver operating characteristic, SROC)曲线,计算AUC。P<0.05为差异有统计学意义。采用STATA 12.0软件进行Deek's线性回归分析,绘制漏斗图并计算P值,检测并评价发表偏倚,若数据呈对称分布且P>0.05,则提示发表偏倚小。
2 结果
2.1 文献检索及质量评价 最终纳入14篇文献[5-18],中、英文文献各7篇,共858例患者,文献筛选流程见图1,文献基本特征见表1。纳入文献均对比了单纯DCE-MRI、1H-MRS对乳腺癌的诊断价值,其中8篇文献[5-6,10,12-13,15,17-18]分析了DCE-MRI和1H-MRS联合应用对乳腺癌的诊断价值。纳入文献质量评价总体结果见图2。
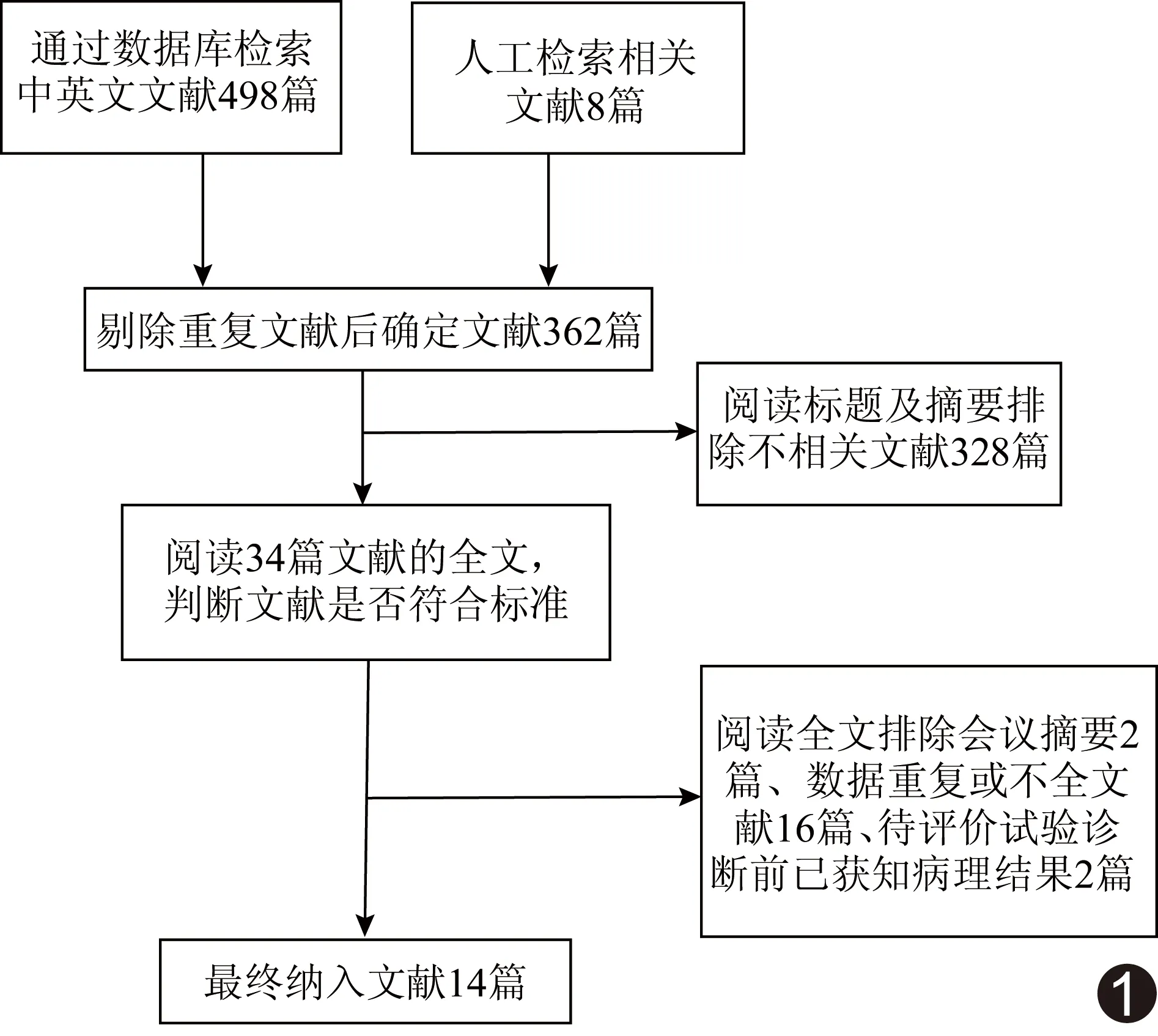
图1 纳入文献筛选流程及结果
2.2 发表偏倚 Deek's漏斗图(图3)显示DCE-MRI、1H-MRS及两者联合诊断乳腺癌均未见不对称的偏峰分布(P=0.16、0.86、0.76),提示纳入文献未见明显发表偏倚。
2.3 Meta分析
2.3.1 异质性分析 DCE-MRI、1H-MRS及两者联合诊断乳腺癌SROC曲线均不呈“肩臂状”分布,即不存在阈值效应(r=0.507、0.354、0.524,P=0.065、0.215、0.183),将各指标合并。以DCE-MRI、1H-MRS及两者联合诊断乳腺癌的DOR为效应量进行Cochran-Q检验,提示3种诊断方法的多项研究间具有同质性(I2=6.700%、29.600%、7.100%,P=0.378、0.141、0.297),选择固定效应模型进行加权合并。

图2 纳入文献总体质量评价
2.3.2 诊断效能评价 DCE-MRI、1H-MRS及两者联合的诊断效能汇总数据见表2。DCE-MRI、1H-MRS及两者联合诊断乳腺癌SROC曲线的AUC分别为0.932 9、0.899 9、0.961 9(图4)。
3 讨论
DCE-MRI、MRS等技术已越来越多地用于诊断乳腺癌,选择最优检查方法已成为提高乳腺癌诊断效能的关键。
DCE-MRI在显示乳腺癌病灶形态特征的同时,还可获得该部位的时间-信号强度曲线(time-signal intensity curve, TIC),可动态观察病灶新生血管变化及其血流灌注的强化特征。根据强化特点,TIC可分为3种类型,其中持续上升型(Ⅰ型)常提示良性病灶,快进快出型(Ⅲ型)高度提示恶性,上升平台型(Ⅱ型)则在良恶性病变中均可见。本研究中DCE-MRI诊断乳腺癌的敏感度和特异度分别为0.93、0.77,与Peters等[19]的结果(敏感度0.90、特异度0.72)相近,提示DCE-MRI诊断乳腺癌具有较高敏感度,但特异度不高,原因可能为部分乳腺良恶性病灶的TIC存在重叠,需结合其他方法以明确诊断。
1H-MRS可从分子水平评估组织的化学成分,能够检测到活体内局部生化代谢信息。乳腺恶性病灶内胆碱及其代谢物含量异常升高。1H-MRS可区分乳腺正常、良性及恶性病变组织[20],在3.2 ppm处检测到总胆碱化合物峰说明肿瘤细胞代谢旺盛,提示病灶为恶性或恶性度高[21]。本研究中1H-MRS诊断乳腺癌的敏感度和特异度分别为0.80、0.81,与DCE-MRI相比敏感度不高,原因可能为总胆碱化合物峰的检测易受设备性能、病灶大小及其成分、病灶所处位置等多方面因素的影响,也可能是既往研究[22-24]报道的1H-MRS诊断乳腺癌敏感度和特异度存在差异的原因之一。

表1 纳入研究的基本特征
注:—:未提及

表2 DCE-MRI、1H-MRS及两者联合对乳腺癌的诊断效能(95%CI)

图3 DCE-MRI(A)、1H-MRS(B)、DCE-MRI联合 1H-MRS(C)诊断乳腺癌的Deek's漏斗图 图4 DCE-MRI(A)、1H-MRS(B)、DCE-MRI联合1H-MRS(C)诊断乳腺癌的SROC曲线
Jacobs等[25]认为1H-MRS可以区分乳腺不同性质病灶,与DCE-MRI联合应用能够提高诊断特异度。部分国内研究[13,26]也报道DCE-MRI联合1H-MRS可以提高诊断乳腺癌的特异度。本研究结果显示,DCE-MRI联合1H-MRS诊断乳腺癌的敏感度为0.95、特异度为0.83,均高于两者单独检查结果,提示联合应用2种检查可提高对乳腺癌的诊断效能。本研究中DCE-MRI、1H-MRS及两者联合诊断乳腺癌的DOR值均>1,提示2种方法鉴别诊断乳腺癌的效能均较好。SROC曲线图中,DCE-MRI联合1H-MRS的SROC曲线更靠近左上角,AUC为0.961 9,提示其诊断效能更好。
本研究的不足:①DCE-MRI联合1H-MRS诊断乳腺癌纳入文献数量相对少;②入选文献中Vassiou等[6]、Lipnick等[7]研究的样本量仅为24、18例,有影响结论稳定性的潜在可能;③待评价的诊断性试验采用盲法检测和盲法判断能够尽可能减少诊断的倾向性,而本研究纳入的部分文献未报道是否采用盲法,可能存在测量偏倚;④乳腺癌总胆碱化合物峰的测定易受多方面因素影响,纳入的各研究未进行此方面的探讨。
综上所述,DCE-MRI和1H-MRS均为诊断乳腺癌的有效方法,两者联合应用可弥补单一检查方法的不足,提高诊断效能。
