颌骨骨髓炎误诊为颌骨转移性口腔肿瘤伴感染1例原因分析并文献复习
2019-03-23李向荣邱建平通讯作者郭爱军
李向荣 邱建平(通讯作者) 郭爱军
(苏北人民医院 江苏 扬州 225000)
随着我国人口老龄化程度的加重,骨质疏松和肿瘤的发病率正逐年上升,应用二磷酸盐治疗骨质疏松、预防和控制恶性肿瘤骨转移,尤其对于长期静脉给药二磷酸盐的患者,可导致颌骨坏死,从而导致颌骨骨髓炎的发病率的升高。患者如既往如有肺癌等癌症,口腔上下颌骨骨质破坏伴软组织感染时,正确诊断为颌骨骨髓炎与肿瘤转移很困难,缺乏理想的指标或金标准,容易引起临床误诊或漏诊。近年来我院对1例颌骨骨髓炎患者误诊为下颌骨转移性口腔肿瘤伴感染,现进行报道如下。
1.病历摘要
患者,叶某,男,75岁。因右下颌部反复肿痛半月余,肿痛加重于2019年4月19日来我院口腔科门诊就诊。半月前患者右下颌骨部肿胀,于当地医院排脓及输液抗炎,具体用药不详,后住院输液抗炎等,未见明显好转,于2019年4月19日行口腔全景片检查,报告右侧下颌骨骨质破坏,结合病史考虑为骨转移瘤可能。患者既往有右肺肺癌术后2年病史,患者来我院口腔门诊后见右下颌龈颊沟后部见局部肿胀明显,波动感明显,张口约2恒指,咬合关系好,行下颌骨CT检查,报告右下颌骨病变伴骨质破坏,伴周围软组织肿胀伴积气。于口腔门诊行局麻下右下后龈颊沟脓肿切开引流术+细菌培养(脓),脓培养报告无菌落生长。青霉素+替硝唑+地塞米松输液抗炎,右下颌肿胀减小,基本无脓液,张口度仍然为2恒指无改善。于2019年5月5日收住入院,术前检查无禁忌情况下于2019年5月7日全麻下行右下颌骨病损切除术,术后病理结果报告右下颌骨镜下破碎的组织,部分为黏膜组织,外覆复层鳞状上皮,灶区破溃,代之以肉芽组织,其下间质纤维组织增生伴中性粒细胞浸润;部分为骨组织,间质内纤维组织明显增生,见图。并于2019年5月11日诊断为下颌骨骨髓炎后安全出院。
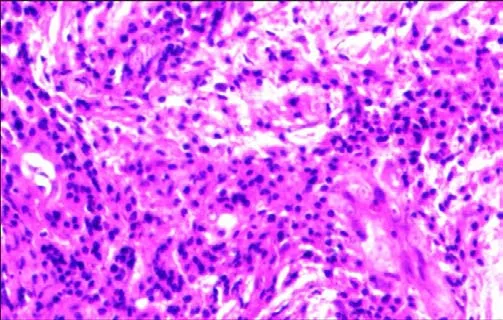
颌骨骨髓炎病理第一图
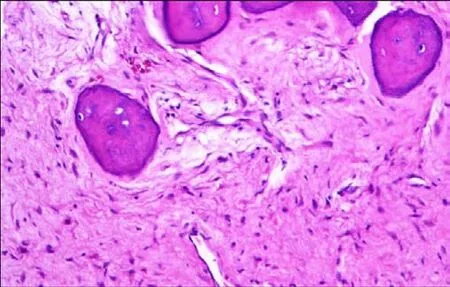
颌骨骨髓炎病理第二图
2.讨论
上颌骨因其血供的丰富性及其特殊血循环而不易并发骨髓炎,颌骨骨髓炎多发于下颌骨。如今,伴随着抗生素的大力发展和广泛应用,全球骨髓炎的发病率已经大幅降低。仅在一些严重的缺医少药以及糖尿病等系统性疾病的高发导致颌骨骨髓炎依然是当地的常见病之一[1]。
颌骨骨髓炎是由于细菌感染、物理或化学因素造成的累及包括骨膜、骨密质,骨松质、骨髓以及骨髓腔内的血管、神经的颌骨性病变。通常根据颌骨骨髓炎的临床病理特点、治病因素等不同,可以分为边缘性颌骨骨髓炎,中央性颌骨骨髓炎,新生儿颌骨骨髓炎,放射性颌骨骨髓炎,磷酸盐相关性颌骨骨髓炎。放射性颌骨骨髓炎多有颌骨接受放射性治疗史。放射性颌骨骨髓炎的病因是由于放射线治疗时,骨内的血管发生无菌性血管内膜炎。血管内膜局部肿胀、增厚、管腔也会变窄,在放射线照射后数月或数年会发生血管的栓塞,骨质缺少营养会发生坏死,也无骨膜新骨再生。此时如发生继发性感染或损伤,局部伤口会长期不愈合,细菌侵人则可发生放射性骨髓炎[2]。影像学检查正常骨质与坏死骨质界限不清楚,且坏死区域骨密度减低。二磷酸盐颌骨骨坏死患者除死骨分离区出现密度减低外,死骨本身密度并不减低[3]。因为二膦酸盐药物对软组织及骨膜的血供无影响,在死骨的周围可以见到明显的骨膜反应。新生儿颌骨骨髓炎一般指在出生后3个月内发生的化脓性中央性颌骨骨髓炎,治疗上应及时对症处理,并注重全身抗炎以及支持治疗。
中央性骨髓炎发现时多表现为牙槽脓肿,X线片上早期无变化,2~4周后则可见骨质疏松的密度减低区,2~3月后,可显示骨破坏局限,有死骨形成或病理性骨折。中央性颌骨骨髓炎治疗上急性期拔除松动牙,脓肿进行局麻下广泛切开引流,炎症则可消退。在急性期后1~2个月手术。
边缘性颌骨骨髓炎发现时多伴有间隙感染和张口受限,X线片早期无明显变化,晚期X线片可有颌骨表面葱皮样钙化影,下颌支后前位片可有骨皮质不光滑,小片死骨形成或有骨质增生。临床治疗上急性期可全身应用光谱抗生素,脓肿形成时局部可切开引流,也可拔除松动牙等治疗为主。急性期炎症后2至4周手术。
口腔转移性肿瘤一般发生于中老年患者,以40~60岁的年龄段居多,通常临床上发生骨转移的肿瘤依次为乳腺癌,前列腺癌,肺癌和肾癌等。口腔转移性肿瘤颌骨转移时多发生于下颌骨,也有可能以口腔表现为首发症状出现。其临床上主要症状是咀嚼障碍,伴有牙齿松动,局部牙龈红肿或牙龈易出血、可局部肿胀、疼痛和下唇麻木等。转移性骨肿瘤是指原发于骨外器官或组织的恶性肿瘤,经血行或淋巴转移至骨骼后仍继续生长,形成子瘤。治疗转移性骨肿瘤通常是姑息性治疗。应该采取积极的态度,以延长寿命、解除或缓解症状、改善生活质量等为目的。临床治疗时应对原发癌和转移瘤都行积极治疗,通常可采用化疗、放疗、内分泌及中医药等综合治疗方法,转移性肿瘤需结合患者的全身临床表现及病史等全面考虑进行病理诊断,在临床中应警惕,以防发生漏诊和误诊。
在20世纪末,肺癌已成为恶性肿瘤死因中的首位。肺癌远处转移最常见的部位是骨、脑、肝、肾上腺、肺,口腔转移极为罕见。口腔转移性肿瘤在口腔颌面部肿瘤的发生率很低,约占口腔颌面部恶性肿瘤的1%[4],复习国内文献,病理明确诊断为肺癌口腔颌骨转移的仅1例[5]。口腔内颌骨死骨暴露并伴软组织炎症时,确定颌骨骨坏死与肿瘤转移非常困难[6]。本文研究的病人既往有肺癌病史,口腔全景片及下颌骨CT报告有骨破坏,临床上牙槽脓肿伴间隙感染,牙龈完整,不暴漏骨质病变或死骨,不易门诊病理活检,很难临床诊断清楚。根据患者病史、口腔全景片、下颌骨CT及临床症状易误诊为颌骨转移性口腔肿瘤伴感染。有研究报道,在行单光子发射性计算机断层成像系统(single photon emission tomography,SPECT)检查时,若在闪烁扫描模式(scintigraphy pattern)的骨扫描检查中出现了放射异常浓集区或放射分布稀疏的表现,患者同时伴有下唇麻木时临床应高度怀疑为下颌骨转移癌[7]。因此,在临床工作中遇到既往有肺癌基础病的患者,发生下颌骨局部肿胀,可伴有张口受限。患者在无病理明确诊断下或无伴下唇麻木的PETCT诊断前,此类临床症状、体征及检查下的疾病,要慎重诊断为颌骨转移性癌,而应以常见疾病名称如颌骨骨髓炎为主要考虑的对象,从而尽量减少误诊的发生。随着医务工作者工作年限的增加,遇见疑难复杂病例的例数也会增加。而在平时的临床工作中,在临床经验积累、增长的同时,也促使我们对疑难病例进行梳理,分类,在无理想诊断依据或正确预测疾病种类的金标准的前提下,通过掌握常见疾病的临床特点,多个临床症状、体征和辅助检查等多个指标来联合印证,可能帮助临床医生识别和正确诊断复杂病例,提高诊断的准确率,从而降低误诊率,为复杂疑难病例得到临床正确诊断和有效治疗创造更多有利条件,除非病理或其他金标准,疾病的临床诊断都应更多的考虑常见病,以尽可能减少临床误诊。
