放疗联合酪氨酸激酶抑制剂治疗Ⅳ期非小细胞肺癌的研究进展△
2018-12-17陆宵彤王静波王春雨毕楠周宗玫王燕王绿化
陆宵彤,王静波,王春雨,毕楠,周宗玫,王燕,王绿化#
国家癌症中心/国家肿瘤临床医学研究中心/中国医学科学院北京协和医学院肿瘤医院1放疗科,2肿瘤内科,北京100021
肺癌是全球较常见的恶性肿瘤之一,国家癌症中心的流行病学调查结果提示,2015年中国肺癌发病和死亡人数分别为73.3万和61.0万,均居恶性肿瘤之首[1]。非小细胞肺癌(non-small cell lung cancer,NSCLC)占所有肺癌的85%,其中1/3的NSCLC患者初诊时即发现远处转移,5年生存率仅为4%~6%,是肺癌治疗的重点和难点[2-3]。近年来,表皮生长因子受体(epidermal growth factor receptor,EGFR)的发现使晚期NSCLC的治疗进入了靶向时代。针对具有EGFR敏感突变的NSCLC,酪氨酸激酶抑制剂(tyrosine kinase inhibitor,TKI)对比一线化疗能够提高患者的客观缓解率(objective response rate,ORR),延长患者的无进展生存时间(progression free survival,PFS),并减少治疗相关的不良反应,中位PFS和中位总生存时间(overall survival,OS)分别达到8.0~13.1个月和19.3~30.9个月[4],已成为EGFR突变阳性Ⅳ期NSCLC患者的一线首选治疗药物。然而,TKI治疗后一定时间内绝大部分患者都因产生耐药性而出现疾病进展[5]。失败模式研究显示,超过2/3的治疗失败部位仍位于原有病灶区域,单纯新发病灶转移仅占不到1/3[6-7]。放疗是肿瘤三大治疗手段之一,目前在Ⅳ期NSCLC患者中多用于姑息减症治疗。近年来,陆续有研究显示放疗联合TKI可延长Ⅳ期NSCLC患者的PFS,提高局部控制率且未明显增加不良反应。本文综述了放疗联合TKI在Ⅳ期NSCLC治疗中的研究进展,旨在为进一步研究提供参考,NSCLC脑转移的放疗联合TKI治疗不在本综述探讨范围之内。
1 一线化疗失败后的放疗联合TKI
文献报道,Ⅳ期NSCLC一线单纯化疗的中位OS仅为12个月[4]。在EGFR突变状态未筛选的NSCLC患者中,化疗失败后单用厄洛替尼二线治疗的中位PFS和OS分别为2.5个月和6.7个月,整体效果较差[8]。既往研究显示,NSCLC一线化疗主要的失败模式为原有病灶进展,且化疗后53%的残存病灶适合接受立体定向体部放疗(stereotactic body radiation therapy,SBRT)[9]。部分研究探索了放疗联合TKI在一线化疗后进展、突变状态未筛选的Ⅳ期NSCLC患者中的疗效。中国的一项Ⅱ期临床研究分析了26例化疗无效或复发的Ⅲ/Ⅳ期NSCLC患者行根治性胸部放疗联合TKI的疗效,其中Ⅳ期患者占81%,中位PFS和OS分别达到10.2个月和21.8个月[10]。Wang等[11]入组了14例化疗进展的Ⅳ期NSCLC患者,分析对进展病灶行SBRT联合吉非替尼治疗的疗效,中位PFS和OS分别为7个月和19个月。Iyengar等[12]进行的Ⅱ期临床研究分析了24例化疗后进展的Ⅳ期寡转移NSCLC患者接受残存灶SBRT联合厄洛替尼治疗的疗效,中位PFS和OS分别为14.7个月和20.4个月,预后分析显示SBRT治疗灶少、肺内转移灶放疗为预后良好的因素。
以上研究均未对患者的EGFR突变状态进行筛选,并纳入了多线化疗后进展的患者,其PFS和OS结果已接近一线TKI单药治疗的历史数据,且在EGFR突变率较低的欧美人群中也取得了较好的疗效。以上研究进行的时间较早,目前临床中对于非选择患者,一线化疗失败后采用TKI治疗相对少见,但以上研究仍说明局部治疗的加入明显提高了Ⅳ期NSCLC治疗的临床疗效。
2 TKI治疗进展后的放疗联合TKI
由于TKI耐药问题普遍存在,且其失败模式以原有病灶进展为主,TKI耐药后联合放疗可能有机会延长一线TKI的使用时间,从而给患者带来生存获益。
纪念斯隆-凯特琳医院对收治的18例EGFR阳性Ⅳ期NSCLC患者行一线TKI治疗,疾病进展后患者接受了≥1个颅外进展灶局部治疗(放疗、手术或射频消融),结果显示,85%的患者局部治疗后1个月内恢复了原TKI治疗,中位PFS和OS分别达到10个月和41个月[13]。中山大学附属医院对收治的46例EGFR阳性ⅢB/Ⅳ期NSCLC患者行TKI治疗,疾病进展后对全部进展灶行放疗联合原TKI治疗,结果显示,患者的中位PFS和OS分别为7个月和13个月,≤5个转移灶、疾病进展至放疗的间隔时间<6个月是预后良好的因素。该联合治疗的有效机制可能在于一线TKI治疗后寡进展的NSCLC患者往往仅有部分肿瘤成分对TKI产生耐药,而其余稳定部位的肿瘤仍然对TKI治疗敏感。因此,继续使用原TKI治疗对仍然稳定的病灶依然有治疗效果,而对进展病灶的局部放疗则可提高耐药区肿瘤的局部控制率,两者结合能够给患者带来生存获益[14]。
以上研究均为小样本的回顾性分析,缺少对照组,而中国香港的Chan等[15]进行了一项基于倾向配比评分的回顾性研究,比较了25例TKI治疗寡进展(≤3个进展灶)的EGFR阳性Ⅳ期NSCLC患者行进展灶放疗联合原TKI治疗和单纯化疗的疗效,两组患者的中位PFS分别为7.0个月和4.1个月,差异有统计学意义(P=0.0017),中位OS分别为28.2个月和14.7个月,差异有统计学意义(P=0.026),而放疗是患者预后的独立影响因素。该研究较为直观地提示了放疗联合TKI在TKI治疗进展的EGFR阳性Ⅳ期NSCLC中的疗效优于化疗。
3 放疗联合TKI一线治疗
由于TKI治疗后进展主要发生在原有病灶,因此放疗联合TKI可能增加肿瘤的局部控制率,推迟原有病灶的进展时间,从而延长患者的PFS和OS。
加拿大的Swaminath等[16]进行的Ⅱ期临床研究分析了40例Ⅲ/Ⅳ期NSCLC患者接受胸部姑息放疗(30 Gy/10 f)联合厄洛替尼治疗的疗效,结果发现,患者的中位PFS和OS仅为3.2个月和5.2个月。然而,该研究未筛选EGFR突变状态,其中腺癌患者仅占22.5%,可推测EGFR阳性患者比例小,且放疗仅为姑息剂量,因而总体结果并不令人满意。意大利的Borghetti等[17]回顾性分析了50例一线行转移灶放疗联合TKI治疗的EGFR阳性Ⅳ期NSCLC患者的临床资料,中位OS为19.3个月,1年和2年生存率分别为71.5%和36.5%;多因素分析结果显示,SBRT治疗的患者相比常规放疗的患者具有更好的OS(P=0.043);该研究中72%的患者接受了姑息性放疗,且未对所有病灶进行放疗,与既往TKI单药治疗的结果相比也未能体现出生存优势。
那么,若使用剂量和范围更具根治性的放疗与TKI联用,是否能给患者带来获益呢?中国台湾的Chang等[18]回顾性分析了25例一线TKI治疗有效的晚期NSCLC患者联合螺旋断层放疗的疗效,该研究中,放疗前中位TKI使用时间为2个月(1~12个月),肿瘤体积(gross tumor volume,GTV)包括所有治疗前正电子发射计算机断层显像(positron emission computerized tomography,PET-CT)标准摄取值>2.8的病灶,处方剂量为40~50 Gy/16~20 f,结果显示中位GTV数为5个,放疗结束后ORR为84%,中位PFS为16个月,3年总生存率达62.5%(95%CI:39.1%~85.8%),数值上优于既往单药TKI治疗的数据。该研究虽然未筛选EGFR突变状态,但入选的均为TKI治疗有效的患者,推测可能原因是EGFR敏感突变的阳性比例较高,结果令人鼓舞。MD安德森肿瘤中心的Gomez等[19]发起了该领域为数不多的一项多中心Ⅱ期临床研究,分析Ⅳ期NSCLC局部治疗联合系统治疗对比单纯系统治疗的疗效,接受过≥4个周期含铂双药方案化疗(EGFR突变阴性患者)或≥3个月TKI治疗(EGFR突变阳性患者)后,疗效评价有效且未进展的Ⅳ期寡转移(≤3个转移灶)NSCLC患者被纳入研究,随机分入局部联合系统治疗组与单纯系统治疗组。结果显示,两组患者的中位PFS分别为11.9个月和3.9个月,HR=0.35(90%CI:0.18~0.66),P=0.0054,因局部治疗组优势明显,该研究在纳入49例患者后提前结束,结果提示对于寡转移的NSCLC患者,系统治疗联合一线放疗的疗效可能优于单纯系统治疗。Iyengar等[20]在一线化疗无进展NSCLC患者行SBRT联合化疗对比单纯维持化疗的Ⅱ期研究中也取得了类似的结果,联合组与单纯维持化疗组患者的中位PFS分别为9.7个月和3.5个月,差异有统计学意义(P=0.01)。由此可见,在一线系统治疗的基础上加入局部放疗,可延迟NSCLC的进展时间,为患者带来生存获益。
截至2018年4月,在Clinical Trials网站登记的针对EGFR阳性Ⅳ期NSCLC一线放疗联合TKI的I~Ⅲ期前瞻性研究有5项(表1),其结果值得期待。
4 放疗联合TKI治疗的不良反应
研究显示,TKI同步治疗可通过减少S期细胞比例、诱导细胞凋亡等机制起到放疗增敏的作用[21-22]。放疗与TKI联用在提高肿瘤治疗疗效的同时,也可能加重正常组织的治疗反应。因此,在联合治疗模式下,除了TKI治疗的常见不良反应如药物性皮疹、腹泻外,放疗照射部位的不良反应发生风险也相应增加,如胸部放疗中的放射性肺炎和放射性食管炎。
Chang等[18]回顾性分析了25例Ⅳ期NSCLC行代谢增高灶放疗联合TKI的安全性,最常见的不良反应为1~2级乏力,共发生2例5级放射性肺炎。Qiu等[14]回顾性分析46例放疗联合TKI治疗的Ⅳ期NSCLC患者的临床资料,主要不良反应包括1~2级中性粒细胞减少、恶心、呕吐、乏力、皮疹和放射性肺炎,3级不良反应共14例,其中放射性肺炎2例、皮疹2例、中性粒细胞减少10例,无4~5级不良反应发生。Wang等[11]回顾性分析了14例NSCLC患者接受SBRT同步吉非替尼治疗的安全性,结果发现,1~2级乏力和放射性肺炎是最常见的不良反应,14%(2/14)的患者出现3级放射性肺炎,未发生大于3级的不良反应。而另一项针对25例EGFR阳性Ⅳ期NSCLC患者TKI治疗后≤3个寡进展灶者行SBRT联合TKI治疗的安全性研究中,胸部、腹部、脊柱及颅内进展灶的处方剂量分别为50~60 Gy/3~5 f、35 Gy/5 f、24~35 Gy/2~5 f及15~20 Gy/1 f,仅 1例患者出现了≥3级的不良反应(放射性食管炎),总体治疗的耐受性较好[15]。综上,多病灶SBRT联合TKI治疗的耐受性较好,最常见的不良反应为1~2级乏力,出现≥3级不良反应的概率较小。因此在与TKI联用时,SBRT是一种安全高效的放疗模式,目前已成为研究重点。
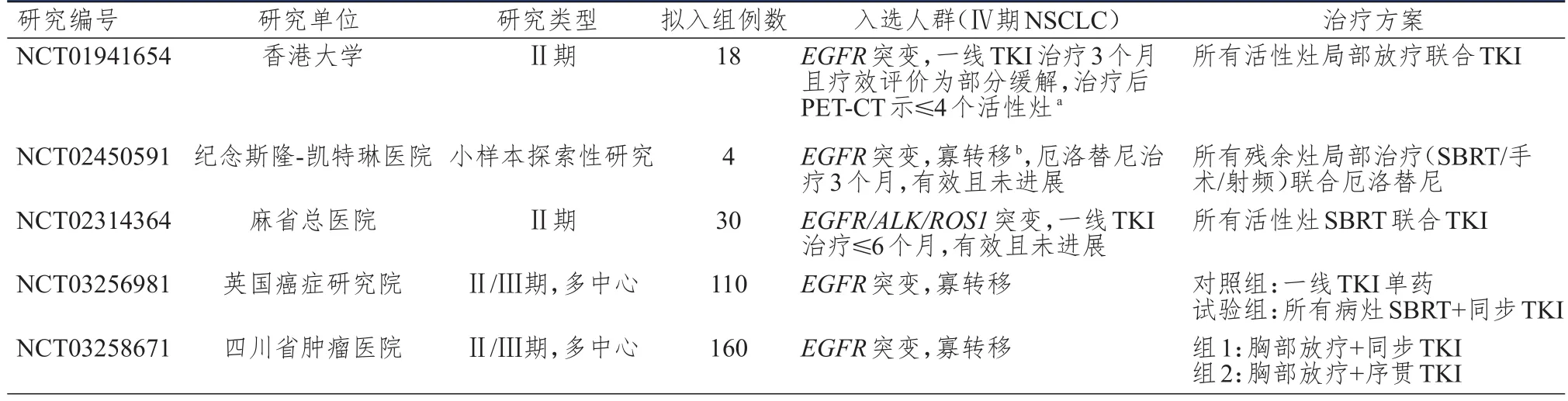
表1 Clinical Trials网站登记的针对EGFR阳性Ⅳ期NSCLC一线放疗联合TKI的I~Ⅲ期前瞻性研究
间质性肺炎是TKI治疗中最严重的不良反应之一,在亚洲人群中的发生率为1.6%~4.3%,病死率高达20%~50%[23]。而胸部放疗中最严重的不良反应为放射性肺炎,同样表现为肺间质损伤,病死率高,因此在TKI与胸部放疗联用时,潜在肺部不良反应的风险增高成为了治疗实施时最大的顾虑。在胸部放疗与TKI联合治疗NSCLC中,也有部分研究报道了较严重的治疗不良反应。Zhuang等[24]分析了24例接受胸部根治性放疗同步厄洛替尼治疗的Ⅲ/Ⅳ期NSCLC患者的临床资料,结果发现,3~5级放射性肺炎的发生率高达20.8%,其中3例患者发生5级放射性肺炎。进一步的分析结果显示,计划靶区体积与≥2级放射性肺炎有关,而双肺V5>44%、双肺V10>29%、双肺V15>27%、双肺V20>22%、双肺V30>17%、肺平均剂量(mean lung dose,MLD)>10.27 Gy是≥2级放射性肺炎发生的高危因素[25]。然而,更多研究显示胸部放疗与TKI联用的耐受性良好。日本一项研究纳入了38例不可手术的NSCLC患者,诱导化疗后行胸部根治性放疗联合吉非替尼治疗,结果仅发生1例≥3级放射性肺炎[26]。一项Ⅱ期临床研究中,48例Ⅲ期NSCLC患者接受胸部同步放化疗联合厄洛替尼治疗,共出现1例4级不良反应和11例3级不良反应,其中包括4级放射性肺炎1例和3级放射性肺炎2例,总体耐受性良好[27]。另一项包含25例Ⅲ/Ⅳ期NSCLC患者的研究中,总体中位生物等效剂量(biological equivalent dose,BED)为105 Gy,中位GTV、MLD及双肺V20分别为56 cm3、8.6 Gy、14%。该研究的中位随访时间为10.2个月,TKI同步根治性胸部放疗患者仅出现3例1~2级晚期肺纤维化,未发生≥3级放射性肺炎,而放射性肺炎的发生与肺V20明显相关(Spearman系数=0.411,P=0.037)[10]。综上,胸部放疗与TKI联用的安全性需要更大样本量的前瞻性研究进一步明确,而严格控制双肺V5、V20、MLD等放疗参数有助于减少3级以上放射性肺炎的发生。
5 小结
基于上述研究结果,放疗联合TKI有望为Ⅳ期NSCLC患者提供更多的治疗选择。目前,欧洲肿瘤内科学会(European Society for Medical Oncology,ESMO)和美国国立综合癌症网络(National Comprehensive Cancer Network,NCCN)指南已推荐局部放疗可用于高度选择的Ⅳ期寡转移NSCLC患者[4,28],但其临床应用多针对脑部转移的患者。由于放疗产生的不良反应与治疗部位及放疗范围有关,现有研究人群和临床尝试多针对“寡转移”或“寡进展”患者。这一概念最早由Hellman和Weichselbaum[29]提出,目前主要定义为存在1~5个有限个数转移病灶或进展病灶的患者。但是该联合疗法是否能够扩展至非寡转移或非寡进展的患者,仍需要进一步的研究探索。此外,放疗联合TKI应用于临床仍面临许多其他的关键问题,如最佳适用人群的选择、局部治疗模式与剂量、与TKI联合的时机等问题,都需要进一步的研究。未来,期待更多大样本量、以OS为终点甚至放疗联合免疫治疗的Ⅱ/Ⅲ期随机对照研究,为Ⅳ期NSCLC提供更高效的治疗策略。
