急性心肌梗死并发心源性休克患者ICU内死亡的危险因素分析
2018-11-29朱文生
朱文生
冠状动脉粥样硬化性心脏病(CHD),是因冠状动脉发生粥样硬化导致管腔狭窄、阻塞,进而心肌缺氧及缺血性心脏病。急性心肌梗死(AMI)是CHD各类型中最严重类型,是由于冠状动脉病变引起的血管供血区域心肌严重持续缺血,最终使相应心肌急性坏死[1]。心源性休克(CS)是指因心脏功能迅速减退,引发心输出量极速减少,发生急性周围循环严重衰竭,其发病人数中AMI占7% ~12%为[2]。随着医疗水平的提高及经皮冠状动脉介入治疗(PCI)的运用,AMI合并CS死亡率有所下降。本文研究AMI并发CS患者ICU内死亡的危险因素,为降低AMI并发CS的死亡率提供理论依据,报道如下。
1 资料与方法
1.1 一般资料:回顾分析2015年8月至2017年8月于我院治疗的110例AMI并发CS患者,根据其院内存活情况分为存活组与死亡组。其中男65例,女45例;年龄46~81岁,平均(72.34±8.34)岁;气管插管机械通气CRRT 65例;入住ICU时间最短3天,最长12天,平均(6.34±1.12)天;纳入标准:符合中华医学会心血管病学分会《急性ST段抬高型心肌梗死诊断和治疗指南》[3];CS 符合《内科学》[4]第 3 版诊断标准;所有患者均进行绝对卧床休息、扩充血容量等规范性治疗;因重症休克及心搏骤停入住ICU;病历资料完整。排除标准:合并恶性肿瘤、感染等其他疾病导致的CS;合并严重肝、肾功能不全及脑血管疾病等严重疾患。
1.2 方法:参考相关文献[5]并结合我院具体情况确定病历资料调查项目,包括两组患者性别、年龄、心脏功能以及发病至PCI术时间等病历资料。年龄:<59岁,60~69岁,70~79岁,>80岁;高血压:有,无;糖尿病:有,无;3支病变:是,否。冠状动脉TIMI血流分级:0级:不存在侧支循环;Ⅰ级:侧支血流微弱,造影剂无法显影心外膜受血血管;Ⅱ级:部分侧支血流,对比剂能通过但无法充盈侧支血管;Ⅲ级:完全灌注;AMI发病至入院时间:<24h,≥24h;肌酸激酶同工酶(CK_MB)峰值:<200U/L,≥200U/L;CS发病至PCI时间:≤7d,>7d;梗死部位:下壁、前壁、多部位;性别:男,女;吸烟史:有,无;心血管病家族史:有,无;AMI史:有,无。
1.3 质量控制:调查前开展讨论会确定影响因素调查项目;统一从我院病历资料管理系统调取;调查人员均为我科室住院医师或实习医生,经相关培训后参与资料收集;剔除不完整资料。
1.4 统计学处理:所有数据经校正后双人双机录入,采用SPSS 20.0版统计软件进行单、多因素分析,计数资料以百分比“%”表示,组间比较采用χ2检验,计量资料采用(±s)表示。采用Logistic回归分析进行多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 死亡情况:110例AMI并发CS患者院内死亡50例,死亡率45.45%。
2.2 AMI并发CS患者ICU内死亡单因素分析:显示两组年龄、高血压、糖尿病、AMI发病至入院时间、CK_MB峰值、3支病变、冠状动脉TIMI血流分级、CS发病至PCI时间、梗死部位差异具有均统计学意义(P<0.05);两组性别、吸烟史、心血管病家族史及AMI史差异无统计学意义(P>0.05),见表1。
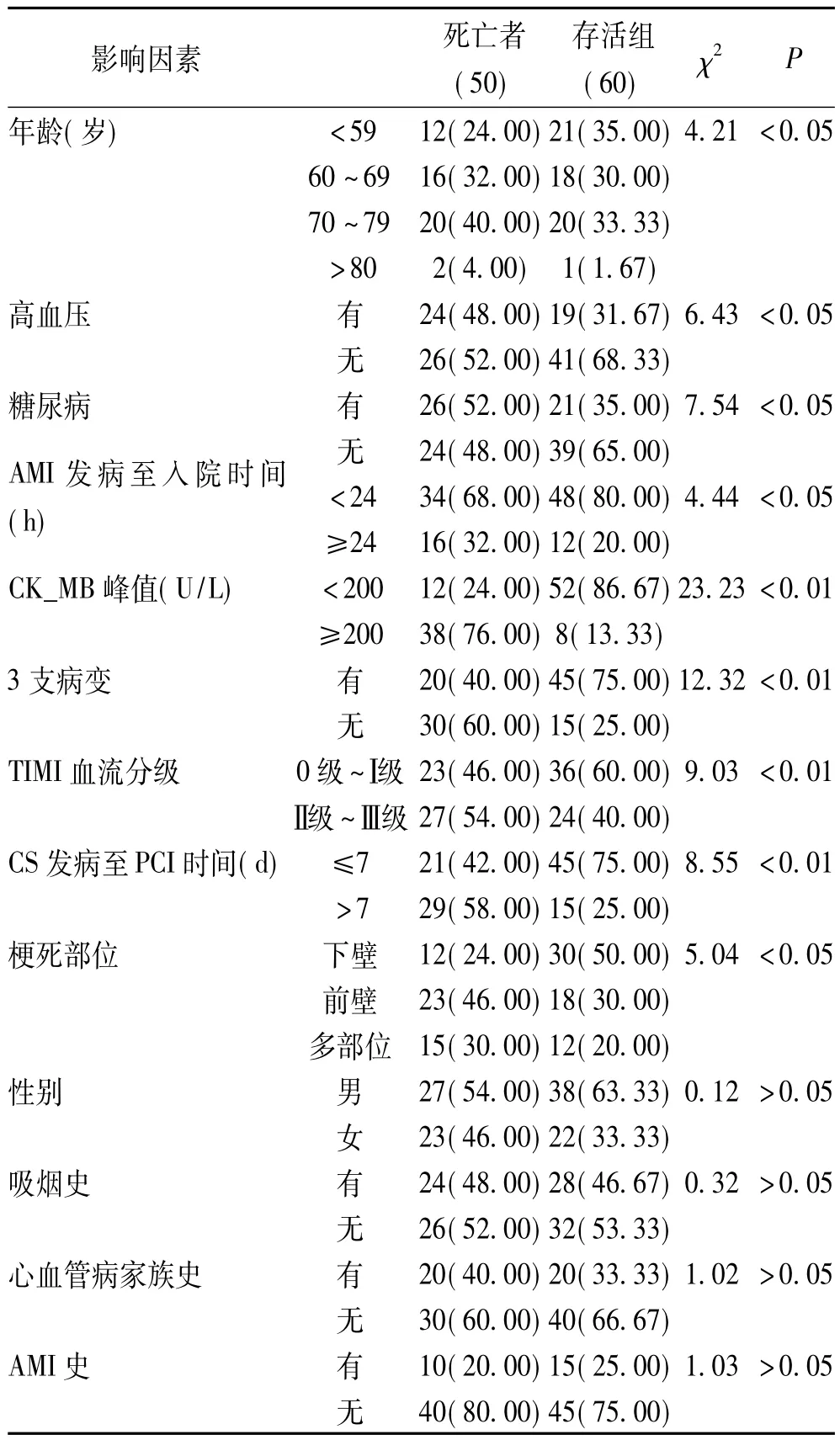
表1 AMI并发CS患者ICU内死亡单因素分析[例(%)]
2.3 AMI并发CS患者ICU内死亡多因素分析:Logistic回归分析显示合并糖尿病、年龄>70岁、术后冠状动脉TIMI血流分级0~I级、3支病变、CS发病至PCI时间>7d是AMI并发CS患者ICU内死亡的独立危险因素,见表2。
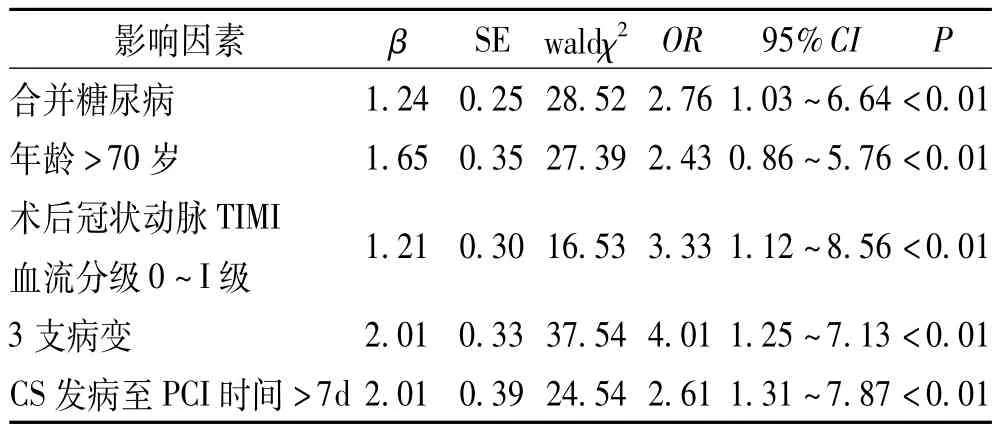
表2 AMI并发CS患者ICU内死亡多因素分析
3 讨论
AMI后最常见导致CS的病因为左心室功能衰竭,这一比例高达74.5%[6,7]。严重的心肌缺血或大面积的心肌梗死导致心肌收缩力降低、左心室功能损害、心输出量与动脉血压降低加快CS的发生。冠状动脉的血流灌注量降低、交感神经系统激活引起全身性血管收缩、体液储留、心动过速又会加重心肌缺血以及心功能降低,进一步加重休克,出现恶性循环。随着医疗技术的进步AMI并发CS死亡率逐渐降低,但部分地区这一比例仍高于50%。高龄患者且合并较多基础性疾病如高血压、低血糖、糖尿病与心脏病等为CS危险因素,其中高血压是其独立危险因素。当休克发生后,机体在各种基础疾病作用下各种并发症同时或相继发生,增加死亡风险。故分析ICU期间CS患者死亡危险因素对提高预后、降低死亡风险尤为重要。
本研究结果显示110例AMI并发CS患者院内死亡 50例,死亡率 45.45%,与 Pss等[8]报道 AMI合并CS死亡率41.23% ~51.34%结果相一致,我院AMI并发CS的死亡率控制仍不够乐观。多因素分析显示作为独立危险因素,合并糖尿病、年龄>70岁、术后冠状动脉TIMI血流分级0~I级、3支病变、CS发病至PCI时间>7d均会增加患者死亡风险。Johan等[9]报道认为AMI患者随年龄的增长心力衰竭以及死亡率均逐渐增加,这主要与高龄患者各项身体机能退化更严重,心力衰竭、心律不齐并发症发生更多、更严重,死亡风险增加。包含等[10]认为糖尿病不仅是AMI的独立危险因素,同时糖尿病病程也与冠状动脉病变严重程度称正相关。糖尿病患者死亡率更高主要因为其双支、3支血管病变患者明显高于非糖尿病患者;同时糖尿病患者狭窄程度更严重,且动脉狭窄呈弥漫性与复合病变,其出血、钙化及栓塞程度更严重[11]。TIMI血流分级0~I级患者侧支循环微弱,冠状动脉供血严重不足,心输出量降低,耗氧量增加,死亡风险上升。有报道显示AMI合并CS患者早期血运重建与存活率密切相关,PCI时间过晚会加重患者的微循环障碍,包括栓塞、痉挛、氧自由基损伤血管内皮等均可能致使病情恶化,死亡风险加大[12]。死亡组三支病变患者为40.00%,研究认为三支、双支、单支病变AMI患者死亡率逐渐降低,右冠状动脉、左冠状动脉回旋支以及左冠状动脉前降支都出现较严重的病变[13]。
综上所述,AMI并发CS患者院内死亡率较高,合并糖尿病、年龄>70岁、术后冠状动脉TIMI血流分级0~I级、3支病变、CS发病至PCI时间>7d均会增加患者死亡风险。
