探讨医疗失效模式与效应分析在危重症患者院内转运流程中的应用研究
2018-11-17孙茜孙春霞孙晓阳
孙茜,孙春霞,孙晓阳
本研究背景及意义:
据相关文献报道,高达71%的转运患者,在转运或体检过程中发生轻微甚至严重并发症或不良事件。转运患者的死亡率,比一般患者高9.6%。而其中进行CT或磁共振成像(MRI)检查必须转运患者到相应科室,转运过程充满诸多危险因素,护理人员承担很大的风险。重症监护室(ICU)重症患者进行院内转运时发生的总体不良医学事件的概率可高达70%。而与设备缺乏及环境改变的相关因素可高达45%。院内转运的患者呼吸系统功能发生变化的概率最高,可达所发生不良医学事件的26%,高于非转运患者10%的发生率。危重症患者的转运流程是高风险的流程,降低危重症患者院内转运风险发生率已成为医院质量评价指标之一。
运用医疗失效模式与效应分析(HFMEA)对医院内部的高危流程进行改善,在美国医院取得许多成功经验。运用HFMEA方法确定转运危重症患者流程中的可能失效模式,加强医护协助,达到降低危害严重度和发生率,有效防止因转运病情发生变化等因素导致的医疗纠纷,杜绝因交接内容不全而引起的科室间不满意事件的发生,保障危重症患者院内转运安全的目的。
本研究创新点:
选取危重症患者比较集中的急诊和ICU科室为研究重点,采用实际跟踪转运流程的方法,选取的转运流程包括:科室间转运和外出检查2个不同的流程,把转运流程分解为次流程和次次流程进行分析,建立个性化的转运分级标准。
危重症患者病情变化快、病情复杂、并发症多,但又常因检查、诊断和治疗需要进行院内转运。危重症患者转运过程比较复杂,涉及转运的标准、风险评估、转运人员、器械物品准备、转运流程等环节,若这些环节一旦出现失误,可能导致意外或死亡的发生[1],危重症患者院内转运的频率高、风险大。据文献报道,院内转运能增加危重症患者的并发症,达71%的转运患者,在转运或体检过程中发生轻微甚至严重并发症或不良事件,转运患者的死亡率比正常高9.6%[2],降低危重症患者院内转运风险发生率是医院质量评价指标之一。
据报道,美国国防部所属163家医院推行了医疗风险管理,运用医疗失效模式与效应分析(HFMEA)对医院内部的高危流程进行改善,取得许多成功经验。然而,本院目前对HFMEA的研究与运用,仍处于初始阶段。为降低危重症患者的院内转运风险,本院成立危重症患者院内转运HFMEA项目小组,对急诊和重症监护室(ICU)危重症患者院内转运流程进行改善。首先,将危重症患者院内转运的流程进行细化和分解为主流程和相应的次流程;其次,进行决策树分析,找出其中潜在的失效模式;最终,制定改善措施并在实际工作中执行,达到降低危害发生率,保障危重症患者的院内转运安全的目的。本研究对此模式进行探讨,分析其在危重症患者院内转运的价值,为临床运用提供参考。
1 资料与方法
1.1 一般资料 选取2017年1—4月江苏省某三甲医院急诊科抢救室和ICU按照传统方法转运的1 488例危重症患者纳入对照组,其中男734例,女754例;年龄11~82岁,平均年龄(51.0±5.2)岁;转运至相关辅助科室检查914人次,转运至专科病房456人次,转运至ICU 118人次。选取2017年5—8月淮安市第一人民医院急诊科抢救室和ICU执行HFMEA制定的改善方案的院内转运患者1 632例纳入观察组,其中男778例,女854例;年龄8~85岁,平均年龄(51.4±6.5)岁;转运至相关辅助科室检查976人次,转运至专科病房529人次,转运至ICU 127人次。纳入标准:需要转运的患者,包括专科转运和外出检查转运;排除标准:新生儿转运。两组患者性别、年龄比较,差异无统计学意义(χ2=0.855,t=1.886,P>0.05)。
1.2 研究方法
1.2.1 对照组患者转运方法 对照组患者采用凭经验处理危重症患者院内转运。首先,由医生根据患者病情需要及既往经验,决定患者是否需要院内转运、转运的时机、需准备的用品及转运人员;其次,护士根据医生开具的医嘱实施转运,包括准备转运用物和器械,进行途中监护及应急处置,最后,与接收科室进行交接工作。
1.2.2 观察组患者转运方法 观察组患者采用执行HFMEA后制定的方案转运。
1.2.2.1 成立危重症患者转运HFMEA项目小组 小组主要由急诊科和ICU主任、护士长、影像检查科室主任、医生护士以及转运人员组成。小组成员均需进行系统性的培训,能应用HFMEA工具分析急危重症患者院内转运流程可能存在问题,对所有主流程、次流程进行风险评估,提出解决方案,提前规避转运意外事件发生的风险。
1.2.2.2 绘制流程图并分析转运的影响因素 通过实地跟踪转运过程,绘制流程图,详细展示危重症患者院内转运的过程。将危重症患者院内转运流程分为转科流程和外出检查流程,在患者转科流程的3个主流程中,有12个次流程和28个次次流程(见图1),在患者外出检查的3个主流程中,有14个次流程和37个次次流程(见图2)。
1.2.2.3 根据绘制的流程中次流程及次次流程潜在的失效模式,根据严重度评估量表,对失效模式进行评分 严重度评估需要根据危害指数(RPN)二维矩阵进行判断。RPN二维矩阵由严重度评估表和发生率评估表两个部分构成[3]。严重度评估表采用HFMEA 4分制量表[3],严重度4分:非疾病因素致患者死亡,包括手术部位或患者身份错误、院内自杀、输血相关溶血反应、药物错误致死、产妇致死、生产所致严重后遗症、新生儿遗失或抱错婴儿、现行法律所规定须报告之事项;重度3分:非疾病因素造成永久性功能丧失,包括因医疗意外致容貌毁损、异物滞留体内需手术移除、同时造成3个以上患者须延长住院或加强照护层级;中度2分:因非疾病因素造成短期功能障碍,或有以下情况因医疗意外事件造成住院时间延长、同时有1~2人需要提升照护层级;轻度1分:虽发生意外事件,但未造成任何伤害也无需额外的医疗照护。根据发生率评估表,得出次流程失效的发生频率:经常发生,4分:预期很短时间内会再次发生或1年发生数次;偶尔发生,3分:很可能再次发生或1~2年发生几次;不常发生,2分:某些情形下可能再次发生或2~5年发生1次;很少发生,1分:仅在特定情形下发生或5~30年发生1次。HFMEA风险评估的RPN=严重度×发生率,RPN≥8分或严重度为4分,应该进行干预(见表1)。
1.2.2.4 决策树分析 根据失效模式、潜在原因、风险分析,对每个次流程和次次流程进行决策树分析,分别找出所有失效模式中需要优先解决的环节(见图3)。
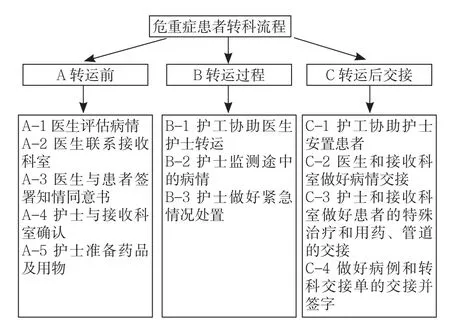
图1 危重症患者转科流程图Figure 1 Flow chart of division transfer of critical patients
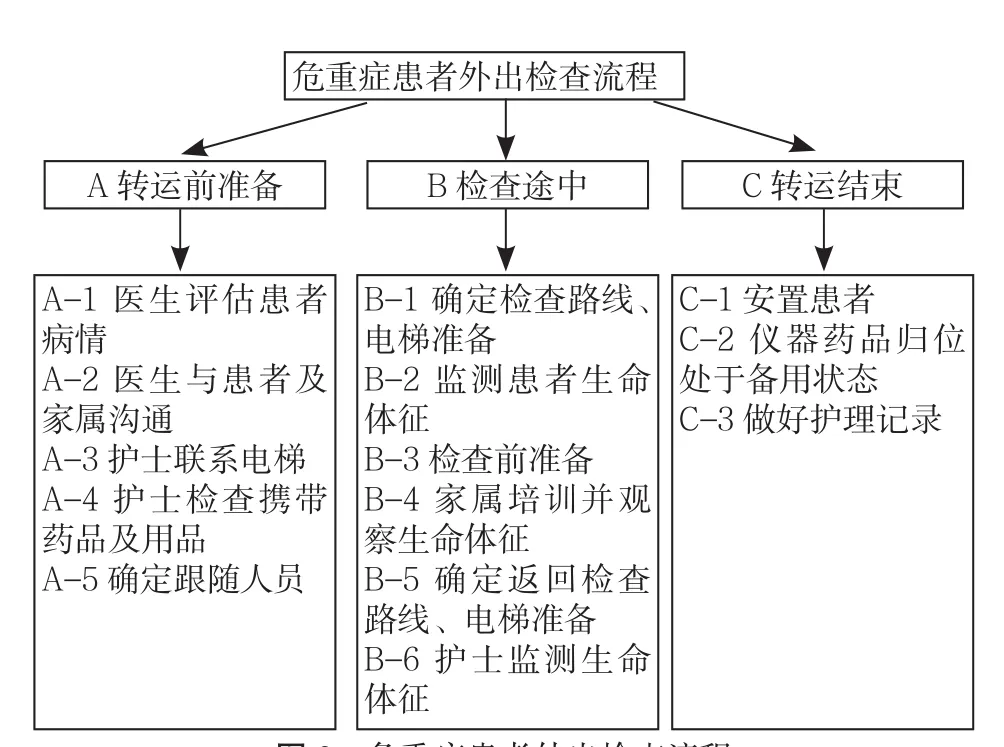
图2 危重症患者外出检查流程Figure 2 Flow chart of examination of critical patients

表1 RPN二维矩阵(分)Table 1 Two-dimensional matrix of RPN
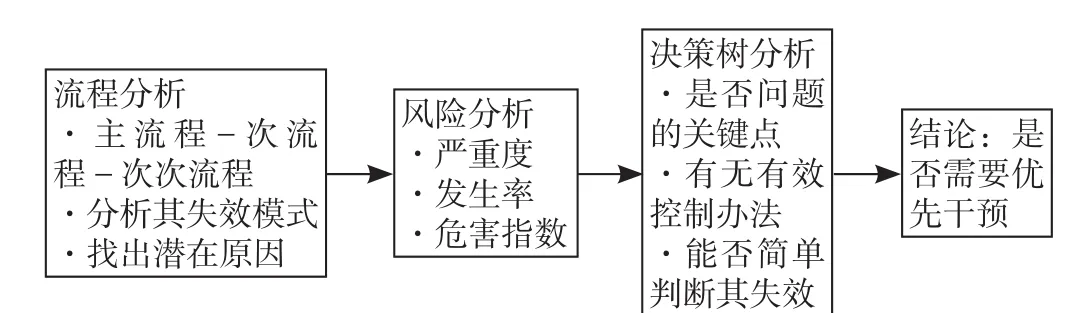
图3 患者转运流程决策树Figure 3 Decision tree of the transfer process
通过决策树分析,找出需要优先干预的环节,进行失效模式分析,找出潜在的系统原因,主要为以下方面:(1)患者病情评估不全面、不准确,潜在原因转运指征不详细,操作性欠佳,导致对转运风险的评估无依据、不规范,转运指征和时机把握不准;(2)转运前准备不充分:包括携带物品用品不足、转运物品核对不到位、未提前与接收科室取得有效联系,致接收科室接收和抢救准备不充分,潜在原因是评估及准备用物的标准不统一,对转运流程缺乏科学规范的书面指引;(3)转运通道不通畅,电梯未管控,检查科室技师无处方权,导致抢救不及时,潜在原因是无固定的转运路径和检查科室抢救信道设置不合理;(4)转运设备:包括转运设备备用电池不足,转运床上无固定设备,转运过程中医用设备数量不足或出现故障,潜在原因是应急设备的管理标准不统一;(5)转运人员:转运仅有护工陪同,潜在原因转运评估标准缺乏,转运流程无人监管。以上任何一种情况发生,均可导致转运患者的救治延误、重复检查,甚至病情加重或死亡,最终导致医疗纠纷的发生。
1.2.2.5 根据潜在的系统原因,提出相应的改善方案 转运分级处理标准的改善:借鉴美国2004年颁布《危重患者院内与院际转运指南》及2010年中华医学会重症医学分会发布的《中国重症患者转运指南(2010)(草案)》[4-5],制定转运分级处理标准(见表2)。
首先,加强转运人员教育、培训、考核,严格制定并执行危重症患者转运分级处理标准;其次,转运评估交接单的改善:参照原来护理部制定的交接单和文献查阅,重新制定转运评估交接单,弥补原来没有的评估准备内容。并详细对转运的分级、患者知情同意书、提前联系接收科室、电梯准备等项目进行表单化设置,让医务人员可以快速勾选。评估内容表格化,项目以打钩及客观数字填写,让医务人员方便使用,节约时间,避免主观描述,同时又能起到检查表的作用,避免评估项目的遗漏。再次,转运路径的通畅:在急诊、ICU和检查科室加强急救通道的演练和管理,确保危重症患者转运和检查时能够得到优先检查、优先治疗,对医院的夜间路径做好明显标识(地标/指示牌),做好最优路径说明,纳入护工和新进岗人员的培训内容和入院宣教项目,并且把电梯管控纳入调度中心常规工作内容,把电梯管控设置固定号码,并全院公告,可直接拨打,并且电梯管控内容重新划分:(1)危重症患者的转运;(2)急救药品、器材的运送;(3)其他医疗物资的运送;(4)医疗废弃物运送;(5)会诊人员、特勤支持;(6)特殊患者运送(如残疾人、年老体弱者等)。应急设备的改善:在检查室安装预警铃,直达急诊抢救室,制定转运设备管理制度和移动设备保养检查机制,要求转运的呼吸机、输液泵、监护仪等科室必须每天保养和检查其性能,定期组织设备维修人员进行核查,并将维修人员对负责病区的移动设备,负有督查的职责,纳入考核指标;最后,监管制度的完善:加强对人员的培训和考核,转运标准以及制度落实,监督转运设备管理。制定改善措施后,对整个转运的流程进行RPN分析。
1.3 统计学方法 采用SPSS 18.0软件进行统计学分析,计数资料的分析采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组院内转运流程RPN比较 对照组和观察组潜在失效模式改善情况见表3。
2.2 两组不良事件发生情况 观察组不良事件发生率为5.94%(97/1 632),低于对照组的22.58%(336/1 488),差异有统计学意义(χ2=180.249,P<0.001,见表4)。
2.3 两组患者满意度和接收/检查科室满意度比较 观察组患者满意度为95.96%(1 566/1 632),高于对照组的77.96%(1 160/1 488), 差 异 有 统 计 学 意 义(χ2=229.378,P<0.001);观察组接收/检查科室满意度为94.98%(1 550/1 632),高于对照组的68.95%(1 026/1 488),差异有统计学意义(χ2=364.806,P<0.001)。
3 讨论
3.1 HFMEA HFMEA发展自失效模式与效应分析(FMEA)的概念,由美国国防部国家病安中心(VA national center for patient safety)所研发,目标是协助医疗院所建立完善的患者安全管理系统,包含组织、体制及技术面的运作,使医院经营符合评鉴要求,达到患者安全的目标。HFMEA将FMEA三维的风险分析简化为二维,保留了严重度和发生率2个维度,再通过决策树分析决定采取改善行动的优先级别。HFMEA作为医疗工作中高风险流程的前瞻性分析方法,为国际标准组织技术委员会推荐,是提升安全和业务质量的有效保障[6-7]。应用HFMEA可提高危重症患者院内转运安全性,是运用系统的、小组的、具有前瞻性的分析方法[8],分析组织或系统出现失效的方式和原因,针对危重症患者转运流程中缺陷或可能的失效环节,提供建议和改善方法。危重症患者院内转运不是一个简单的护送过程,涉及医疗、护理、医技、陪检护工等多个部门、多个环节,是一个复杂的高风险流程。本研究运用HFMEA方法,通过分析危重症患者院内转运流程中可能的失效模式,分析其潜在的系统原因和RPN,提取需要优先干预的环节,提前规避危重症患者院内转运发生的风险。
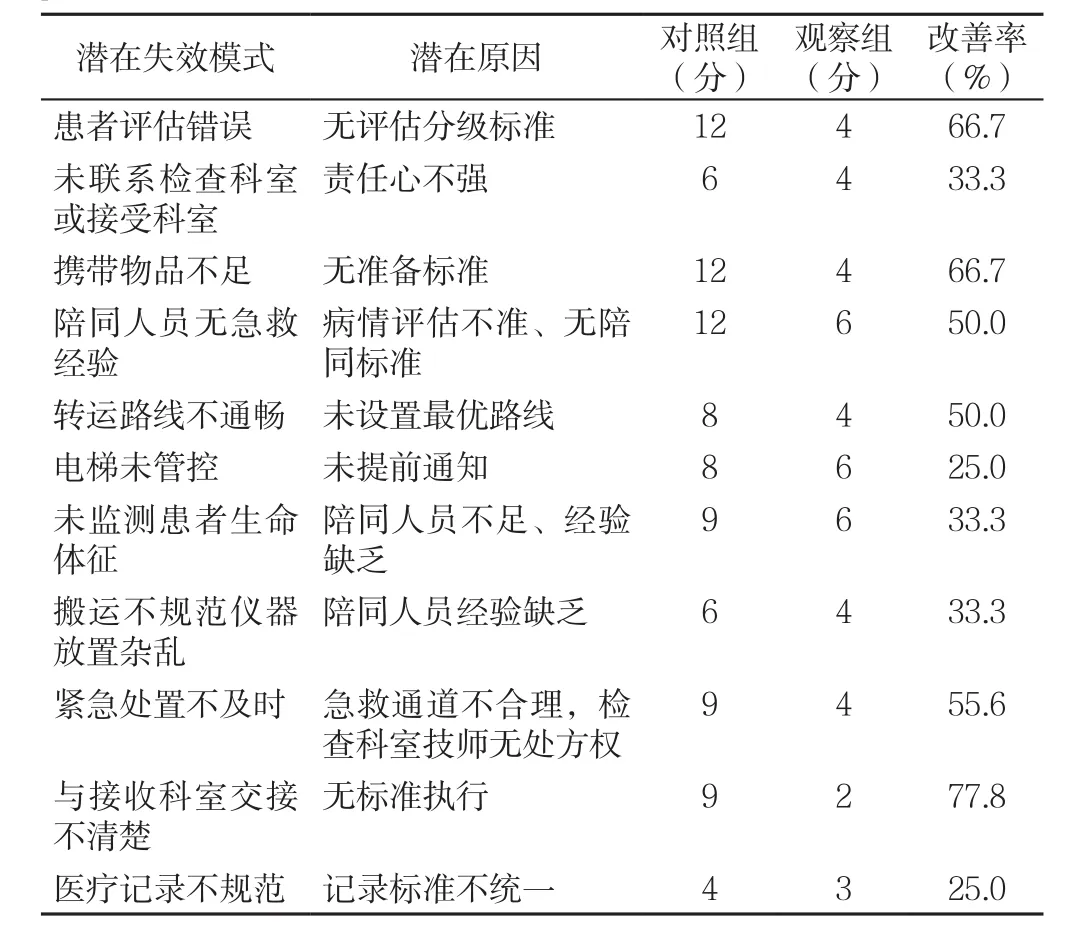
表3 危重症患者院内转运流程RPN组间比较Table 3 Inter-group comparison of RPN of the transfer process for critical patients

表2 转运分级处理标准Table 2 Standards of transfer grading
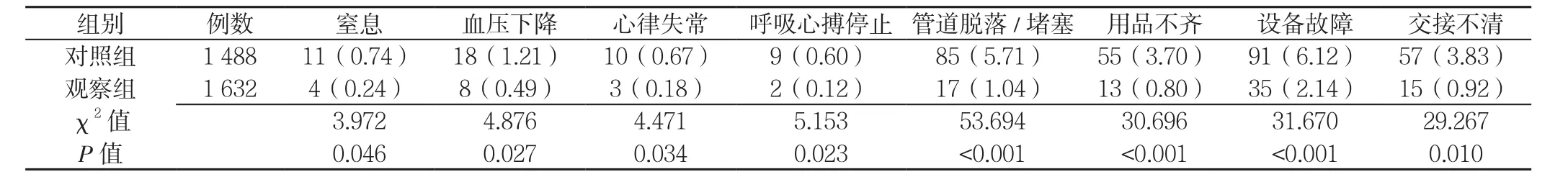
表4 两组患者转运不良事件发生情况比较〔n(%)〕Table 4 Comparison of adverse events during transfer between the two groups
3.2 HFMEA可促进流程规范化与标准化 系统观认为发生差错的主要原因在于系统而非个人。有文献报道,近60%的医疗差错是可避免的差错,而其70%的诱因是系统及流程失误[9]。HFMEA以预防为先,消除或减少潜在失效模式的发生为目的,HFMEA能提前发现项目管理和流程控制中的薄弱环节,实现流程的标准化管理和改进[10]。转运流程规范化和标准化使危重症患者转运更安全。据文献报道,转运可以进一步影响循环、呼吸功能的稳定,不良事件发生率为15.2%~31.3%[11]。文献报道,转运不良事件总发生率为26.7%,其中输液管道滑脱或堵塞18.0%,供氧中断1.7%,血压下降4.0%,痰液堵塞1.5%,意外拔管1.6%[12-14]。本小组分析危重症患者转运流程中的影响安全转运的失效模式、RPN,并通过比较改善前后不良事件发生率,以及患者满意度及接收/检查科室满意度,评估改善的程度。结果表明,危重症患者院内转运不良事件发生率由对照组的22.58%,降低至观察组的5.94%,其中交接不清由对照组的3.83%,下降至观察组的0.91%,设备故障(包括:输液泵、移动呼吸机及监护仪断电或故障、吸痰器故障等)由对照组的6.12%,下降至观察组的2.14%,管道脱落或堵塞由对照组的5.71%,下降至观察组的1.04%。本研究通过HFMEA,分析系统错误,制定针对性的改善方案,转运分级处理标准化和转运评估交接单,使转运前患者、转运人员、仪器设备3个方面的准备形成一个系统,使转运流程更加规范化和标准化,避免个人能力、经验不足的缺陷;转运时,熟知最佳路线和途中能提供抢救设备的科室,转运时护理人员位于患者的头部位置,密切观察病情变化,以便立即予以处理;检查科室安装急救铃,保持紧急通道开放,为抢救争取宝贵时间;完善交接制度及记录,转运过程中,10~15 min记录1次患者的生命体征,用药及病情变化随时记录,到达接收科室,与其医护人员进行详细交接是非常重要的,高效详细的交接能保证患者治疗护理的快速衔接。
本研究结果亦显示,患者满意度与接收/检查科室满意度也明显上升,患者满意度由对照组的77.96%,上升至观察组的95.96%,接收/检查科室满意度由对照组的68.95%,上升至观察组的94.98%。本研究中针对转运处理标准、转运评估交接单、转运过程的监测以及转运的交接,均作了详细的规定和要求,使接收/检查科室能快速有效的接收患者,有效确保患者的安全,提升患者与科室的满意度。
所以,HFMEA作为高风险流程的前瞻性分析方法,能有效避免危重症患者院内转运的不良事件发生,提升转运的效率和安全性。
3.3 HFMEA使转运质量持续改进应用 FMEA改造流程是护理持续质量改进的有效方法[15]。在医院管理活动中,以患者为中心,注重患者的感受,保障患者安全是衡量医院流程的重要标准。院内患者转运不是一个简单的运送过程,而是一个评估、观察、治疗的连续过程。而危重症患者的病情复杂,病情变化快,可控性差,转运频率高,所以出现意外的可能比一般患者更高。这就需要小组成员持有更慎重的态度,对待高风险的流程。对仍出现的交接不清、设备故障等不良事件的案例,进行进一步分析,开启新一轮的HFMEA,寻找系统潜在原因,再提出改进措施,最终形成持续的质量改进过程。
本项目小组通过为期8个月的HFMEA研究,增强了小组向心力和凝聚力,加强了临床科室的沟通和协调的能力,学习并掌握了科学的、系统的管理方法,拓展了管理思维,将原来的单纯追究个人职责,转变为思考系统性潜在原因;将被动式事后发生,转换为前瞻性预防风险的发生;将过去对个别案例的处理,上升到对整个系统流程的优化与改善。
作者贡献:孙茜进行文章的构思与设计、论文的修订、数据收集、数据整理、统计学处理、撰写论文、负责文章的质量控制及审校;孙茜、孙春霞进行研究的实施与可行性分析、结果的分析与解释;孙晓阳对文章整体负责,监督管理。
本文无利益冲突。
