宫颈癌及宫颈上皮内瘤变患者术后复发与高危型人乳头瘤病毒载量和持续阳性的相关性研究
2018-11-06刘渝郑秀惠王婉罗世福汪利亚
刘渝,郑秀惠,王婉,罗世福,汪利亚
(陆军军医大学第三附属医院妇产科、野战外科研究所,重庆 400042)
宫颈癌是全球妇女最常见恶性肿瘤之一,现已明确高危型人乳头瘤病毒(HR-HPV)持续感染是引起宫颈癌及宫颈上皮内瘤变(CIN)主要病因[1]。手术为治疗宫颈病变及清除HR-HPV的有效手段,大多数患者术后2年内HR-HPV转阴[2]。研究发现,早期宫颈癌术后5年内复发率13.4%[3],绝大多数于2年内复发[4]。目前HR-HPV检测是宫颈病变筛查及随访重要方法,但关于宫颈病变复发与术前HR-HPV病毒载量、术后HR-HPV持续阳性是否相关联,目前研究尚无统一结论。本研究回顾性分析中国人民解放军陆军军医大学附属大坪医院191例宫颈癌及521例CIN患者的临床资料,探讨宫颈病变复发与术前HR-HPV病毒载量、术后HR-HPV持续阳性的关系。
1 资料与方法
1.1一般资料收集2013年1月至2015年6月于陆军军医大学第三附属医院妇科手术治疗,术前HR-HPV阳性,术后定期随访HR-HPV结果的宫颈癌及CIN的患者资料,宫颈癌患者采用国际妇产科联盟(FIGO)2009临床分期。纳入标准:(1)病理确诊为CIN,或ⅡB期之前的宫颈癌;(2)术前HR-HPV阳性者;(3)术后按规定时间定期随访HR-HPV 值;(4)无HPV疫苗接种史。排除标准:(1)既往有其他癌症;(2)合并有严重基础疾病;(3)合并有自身免疫性疾病;(4)有口服免疫抑制剂药物史;(5)处于妊娠期;(6)失访患者及未按规定定期随访者。符合以上纳入排除标准的有宫颈癌患者191例,其中鳞癌163例、腺癌25例、腺鳞癌2例、小细胞神经内分泌癌1例,CIN患者521例,其中CIN Ⅰ级104例、CINⅡ级156例、CIN Ⅲ级261例。患者年龄(48.37±8.92)岁,年龄范围为18~77岁。本研究经陆军军医大学第三附属医院伦理委员会批准,患者或其近亲属均签署知情同意书。
1.2治疗方案与随访本研究对象为经手术治疗的宫颈病变患者,CINⅠ级行物理治疗及随访患者不纳入研究对象,手术方式参照指南[5],CINⅠ级、CINⅡ级行宫颈环切术,CINⅢ级行宫颈锥切术,围绝经期、无生育要求,绝经后女性行全子宫切除术,宫颈癌患者中ⅠA1期行筋膜外全子宫切除术,ⅠA2期行次广泛子宫切除+盆腔淋巴结清扫术,ⅠB1期行广泛子宫切除+盆腔淋巴结清扫术,ⅠB2期、ⅡA期行广泛子宫切除+盆腔淋巴结清扫+腹主动脉旁淋巴结切除术。有高危因素患者辅助放疗和(或)化疗。所有患者术后均长期随访,第1~2年内每3个月随访一次,第3~5年内每半年随访一次,如患者术后HR-HPV转阴或诊断为复发,则停止检测HR-HPV。取术后3个月、6个月、12个月、24个月HR-HPV检测值。手术后复发指宫颈癌及CIN手术病灶彻底切除,且手术标本切缘无肿瘤,术后6个月后再次出现肿瘤,最终确诊依据为病理组织学及辅助检查[6]。随访截止时间为2017年6月,本研究取前2年随访结果。
1.3HR-HPV检测及分析指标取样时先擦净宫颈表面分泌物,采用专用特制毛刷伸入宫颈管中,旋转3~5圈,将其置于专用细胞保存液中,拧紧瓶盖送检。术后无宫颈者则用毛刷在阴道残端尽量多次全方位刷。选用的检测试剂盒为美国Digene公司生产的第二代杂交捕获实验,主要检测目前已知的13种HR-HPV病毒载量(即16、18、31、33、35、39、45、51、52、56、58、59和68),检测阳性的判定标准为:标本的相对光单位值(RLU)/阳性定标阈值(CO)≥1.0。术前阳性者中,根据术前病毒载量分组,分为1~<100 RLU/CO组、100~<1 000 RLU/CO组、≥1 000 RLU/CO组。计算术后HR-HPV转阴率(术后阴性例数/总例数)、持续阳性率(术后阳性例数/总例数)、复发率(复发例数/总例数)。
1.4统计学方法采用SPSS 22.0统计学软件进行对比分析。计量资料采用t检验。计数资料采用χ2检验。影响关联分析采用logistic回归分析,等级相关性分析用Spearman相关性分析。检验水准ɑ=0.05。
2 结果
2.1宫颈癌及CIN患者不同病毒载量(RLU/CO)术后HR-HPV转阴的情况
2.1.1宫颈癌病毒载量与术后HR-HPV转阴的关系 不同病毒载量宫颈癌术后HR-HPV转阴情况见表1,发现宫颈癌患者HR-HPV不同病毒载量术后HR-HPV转阴率差异无统计学意义(r=-0.107,P>0.05)。
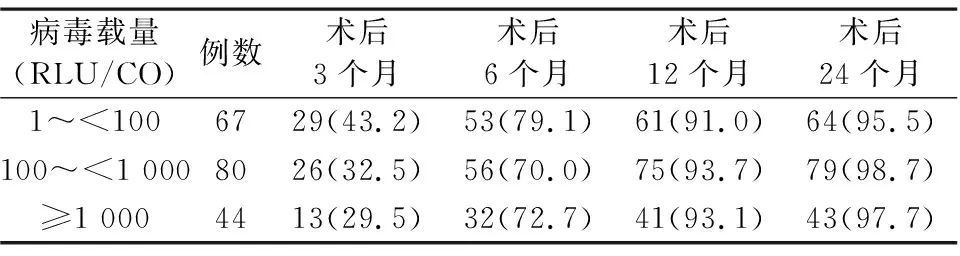
表1 宫颈癌病毒载量(RLU/CO)与术后HR-HPV转阴的关系/例(%)
2.1.2CIN患者病毒载量与术后HR-HPV转阴的关系 CIN患者中不同病毒载量HR-HPV转阴率见表2,经Spearman等级相关性分析得出CIN病毒载量与HR-HPV转阴率差异无统计学意义(r=-0.399,P>0.05)。

表2 CIN患者病毒载量(RLU/CO)与术后HR-HPV转阴的关系/例(%)
2.2宫颈癌及CIN患者术后复发与术前病毒载量的关系宫颈癌及CIN患者术后复发与未复发组病毒载量情况见表3,经logistic回归分析得出宫颈癌患者术前HR-HPV病毒载量的变化对术后复发影响差异无统计学意义(OR=1,P>0.05);CIN患者术前病毒载量的差异对术后复发的影响差异无统计学意义(OR=1,P>0.05)。

表3 宫颈癌及CIN患者术后复发与未复发组病毒载量情况
2.3宫颈癌及CIN患者术后复发与术后HR-HPV持续阳性的关系宫颈癌及CIN患者复发组与未复发组间术后HR-HPV转阴及持续阳性情况见表4。通过logistic回归分析显示宫颈癌患者术后复发与HR-HPV持续阳性相关联(OR=6.631,P=0.000);CIN患者术后HR-HPV持续阳性对复发的影响差异有统计学意义(OR=18.926,P=0.000)。
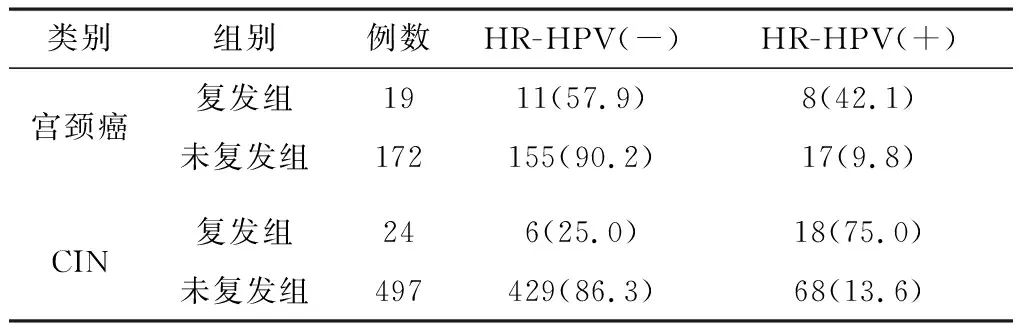
表4 宫颈癌及CIN患者复发与术后HR-HPV持续阳性的关系/例(%)
3 讨论
目前宫颈癌仍为生殖系统致死率较高的恶性肿瘤,据世界卫生组织最新癌症数据显示,全球每年宫颈癌患者新增数量约528 000例,死亡数量约266 000例[7]。CIN是一组宫颈癌前病变,研究发现,CIN经治疗后发展为宫颈癌的风险仍比正常女性高5~6倍[8],因此,CIN与宫颈癌一样,术后的随访不可忽视。术后随访通常采用全身体格检查、妇科检查、脱落细胞学、HR-HPV检查及影像学检查[7]。影像学检查检出复发的敏感度、特异性高[9],但其费用昂贵,增加了患者的经济负担。大量研究发现宫颈阴道脱落细胞学检查对宫颈癌及CIN术后检出率偏低[10-11],不建议单独行脱落细胞学检查。而关于HR-HPV随访预测宫颈病变复发,目前观点不一,越来越多研究认为术后也应严密随访HPV。
国内HPV的检测手段常采用Cervista HR-HPV及HC-Ⅱ检测法,它们的敏感度及特异性均较高[12],Cervista HPV-HR可进行HPV分型,但不能计算HPV病毒载量,而关于宫颈病变复发与术后HR-HPV阳性、病毒载量的关系,目前研究无统一结论,因而本研究采用HC-Ⅱ检测法检测HR-HPV,探讨宫颈癌及CIN患者复发与病毒载量、HR-HPV持续阳性的关系。
对于病毒载量,目前学术界观点不一,有学者认为HPV病毒载量与宫颈癌及宫颈癌前病变呈正相关[13],HR-HPV DNA病毒载量越高,HR-HPV整合到宿主细胞的机会越多,患者宫颈病变越严重[14],也有文献报道HR-HPV病毒载量与宫颈病变程度无显著关联,宫颈病变程度越重,肿瘤细胞增殖、凋亡、坏死速度增加导致HPV的丢失增加[15]。对于术后HR-HPV转阴,本研究提示宫颈癌及CIN不同病毒载量与HR-HPV转阴率均差异无统计学意义(P>0.05),与谭秋梅等[16]研究结果一致。不同型别HPV病毒的感染,个体对病毒免疫机制的差异决定了病毒载量与宫颈癌、CIN关系的复杂性[17]。病毒载量与自身免疫存在相互抗衡的作用,手术清除了感染病灶,少量残存的细胞也可通过自身免疫机制清除。
有研究认为高危人乳头瘤病毒载量≥99 RLO/CO较载量<100 RLO/CO的复发风险更大[18],提示对于术前高病毒载量的宫颈病变,应密切随访,谨防复发。然而,一些研究认为病毒载量与术后复发无明显相关性[19],Deng等[20]对宫颈癌术后随访发现,低病毒载量宫颈癌术后预后更差,高病毒载量较低病毒载量的术后病理提示高危因素增多,增加辅助放化疗的机会增大,复发概率更小。本研究结果显示,宫颈病变术前病毒载量与术后复发差异无统计学意义(P>0.05)。病毒载量体现的是术前感染状态,手术即清除了病毒,而肿瘤一旦形成,其本身的特点如肿瘤直径、类型、分期、有无转移等将决定预后,不是病毒载量起关键作用[21]。本研究采用的HC-Ⅱ方法检测HR-HPV,可能受采集标本的细胞数量而影响了其病毒载量[22],有关宫颈癌及CIN不同病毒载量术后HPV转阴规律及与复发相关性还需大样本量的进一步探索。
Zhang等[23]对CIN患者术后随访发现,HPV持续阳性组CIN复发率显著高于HPV转阴组,提示CIN术后HPV持续阳性为复发的危险因素。有研究证实HR-HPV持续阳性可以预测宫颈癌的复发[24]。通过对宫颈癌术后随访发现,宫颈癌复发患者中HPV检测的阳性率较传统复查手段低[25],尚不能作为一个参考价值高的随访指标。本研究结果经logistic回归分析均得出术后HR-HPV持续阳性对复发状态差异有统计学意义(P<0.05)。术后HR-HPV持续阳性,需警惕宫颈癌及CIN复发可能。Heymans等[26]研究发现,若术后HPV感染型别与术前不一致,即原来感染的病毒类型消退,又重新感染另一型别HPV,将不会导致复发。本研究未行HPV分型检测,术后阳性不能确定是否为同一型别持续感染,因此,准确明确宫颈癌及CIN术后复发相关指标,还需进一步探讨。
综上所述,我们认为宫颈病变复发与术前病毒载量无关,但与术后HR-HPV持续阳性有密切关联;HR-HPV检测可作为一种较好地监测复发手段,若HR-HPV持续阳性需警惕宫颈病变的复发。
