水中待产分娩对初产妇产后近期盆底功能及新生儿安全性的影响*
2018-09-17
(浙江省杭州市妇产科医院,浙江 杭州 310008)
现阶段我国医疗水平得到大大提高,减轻分娩疼痛、降低剖宫产率及对妇女盆底功能进行保护已经成为了人们普遍关注的问题,特别是和妇女生活质量关系密切的产后盆底功能[1]。盆底功能损伤或者功能缺陷造成的大便失禁、尿失禁、盆底器官脱垂及性功能障碍等均属于盆底功能障碍性疾病,可导致产后产妇生活质量下降。水中待产分娩是在水中完成分娩过程的一种新型人性化分娩方式,可减轻产妇分娩痛苦,但对产后妇女盆底功能影响方面尚无明确定论。有部分学者认为[2],初产妇产程较长,水中接生监护难度大,且产后出血量不易估量,所以更适合采用水中待产分娩的方式。本文主要是研究在阴道分娩情况下水中待产及常规待产对产后近期盆底功能及新生儿安全的影响,现报道如下。
1 资料与方法
1.1 临床资料
选取2014年11月-2017年3月杭州市妇产科医院收治的初产妇200例为研究对象,均自愿且满足自然分娩条件,根据产妇意愿分为两组,观察组80例,对照组120例。观察组年龄21~38岁,平均(26.17±2.15)岁;孕周38~41周,平均(39.11±1.04)周;产妇体重指数21~36 kg/m2,平均(27.56±1.97)kg/m2;新生儿体重2.0~3.9 kg,平均(3.0±0.5)kg。对照组年龄21~37岁,平均(26.19±2.14)岁;孕周37~42周,平均(39.14±1.03)周;产妇体重指数22~36 kg/m2,平均(27.59±1.96)kg/m2;新生儿体重2.0~4.0 kg,平均(3.1±0.4)kg。两组产妇均为足月单胎,选择阴道自然分娩,无器械助产,宫高腹围无异常现象,超声证实孕周符合。排除先兆早产、前置胎盘、宫内发育迟缓、羊水量异常、妊娠期糖尿病等产妇;排除孕前有大便失禁、尿失禁、盆腔手术史、盆腔脱垂病史产妇。本次研究产妇均自愿参与本次研究,且自愿签署知情同意书。两组研究产妇年龄、新生儿体重比较,差异无统计学意义(P>0.05)。
1.2 研究方法
观察组选择水中待产分娩,即孕产妇宫口开至6 cm,排便后安排温水淋浴,需常规实施人工破膜,对羊水情况进行探查。具体操作:当产妇宫口扩张≥3 cm之后,对其阴道进行消毒、检查,在2次宫缩前用左手中指、食指进入阴道内,右手持齿钳钳夹将胎膜撕开,并用手指扩大破口,破膜后手指在阴道内停留,经过1、2次宫缩后可将手指取出,并且密切注意观察产妇羊水流出量、颜色等。之后开展常规胎心监测,胎心无异常现象后入水,将水温保持在35~38℃,选自由体位,每入水2 h后进行20~30 min的走动。在产程中助产士需要对产妇进行全程陪伴,并对孕妇各项生命体征、胎儿胎心进行监测,及时处理产妇的不良主诉,提高产妇自然分娩信心。进入第2产程后,医护人员可指导产妇正常使用腹压,注意控制胎头娩出速度,待胎儿分娩之后可将产妇出水移至产床处理胎盘。对照组选择常规待产分娩,就是选择自由体位,进入第2产程后移至产床开始分娩。
1.3 观察指标
①压力性尿失禁(stress urinary incontinence,SUI)发生率[3]:初产妇产后42 d根据其临床症状、尿垫试验结果对SUI进行诊断,并依据产妇残余尿结果对充溢性尿失禁进行排除。②盆腔器官脱垂(pelvicorgan prolapse,POP)发生率[4]:按照盆腔器官脱垂定量分度法(pelvicorgan prolaps quantification,POP-Q)评分对盆腔器官脱垂进行诊断。0度表示未脱垂;Ⅰ度表示脱垂和处女膜距离在1 cm以上;Ⅱ度表示脱垂和处女膜距离在1 cm以内;Ⅲ度表示脱垂和处女膜距离保持在1~2 cm;Ⅳ度脱垂最远在2 cm以上,阴道完全或几乎脱垂。③盆底电生理指标[5]:采用PHENNIX神经肌肉刺激治疗仪对产妇盆底肌力测试,盆底肌肉组织Ⅰ、Ⅱ类肌纤维总共分为0~Ⅴ级,复查时要求产妇将膀胱排空,上检查台后取膀胱截石位,将检测探头置入阴道内,按照要求对产妇盆底深度及浅部肌层进行检测,深部肌层振动幅度超过40%;浅部肌层振动幅度在60%~100%范围内,按照此标准持续时间1~5 s分别和Ⅰ~Ⅴ级进行对应,0级表示无收缩,正常肌力可持续5 s时间。④新生儿窒息[6]:根据新生儿Apgar评分进行判断,该评分内容主要包括新生儿出生1 min、5 min后的呼吸、心率、对刺激的反应、肌张力及皮肤颜色等内容,Apgar评分为8~10分表示无窒息;Apgar评分为4~7分表示新生儿轻度窒息;Apgar评分为0~3分表示新生儿重度窒息。除此之外,还要统计两组新生儿感染情况。⑤盆底肌肌电、盆底肌压力。
1.4 统计学方法
数据分析采用SPSS 19.5统计软件,计量资料以均数±标准差(±s)表示,比较采用t检验;计数资料用率(%)表示,比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组产妇产后SUI和POP发生率比较
两组产后SUI和POP发生率比较,差异有统计学意义(P<0.05),观察组低于对照组。见表1。

表1 两组产妇产后SUI和POP发生率比较 例(%)
2.2 两组产妇产后盆底组织肌纤维肌力比较
两组盆底组织Ⅰ类肌纤维肌力、Ⅱ类肌纤维肌力情况比较,差异有统计学意义(P<0.05),观察组优于对照组。见表2、3。
2.3 两组产妇盆底肌肌电、盆底肌压力比较
两组盆底肌肌电、盆底肌压力比较,差异有统计学意义(P<0.05),观察组优于对照组。见表4。
2.4 两组新生儿情况比较
观察组新生儿Apgar评分为(9.11±1.82)分,对照组新生儿Apgar评分为(9.08±1.83)分,两组比较,差异无统计学意义(t=0.114,P=0.909)。另外,两组新生儿窒息率、感染率比较,差异无统计学意义(P>0.05)。见表5。
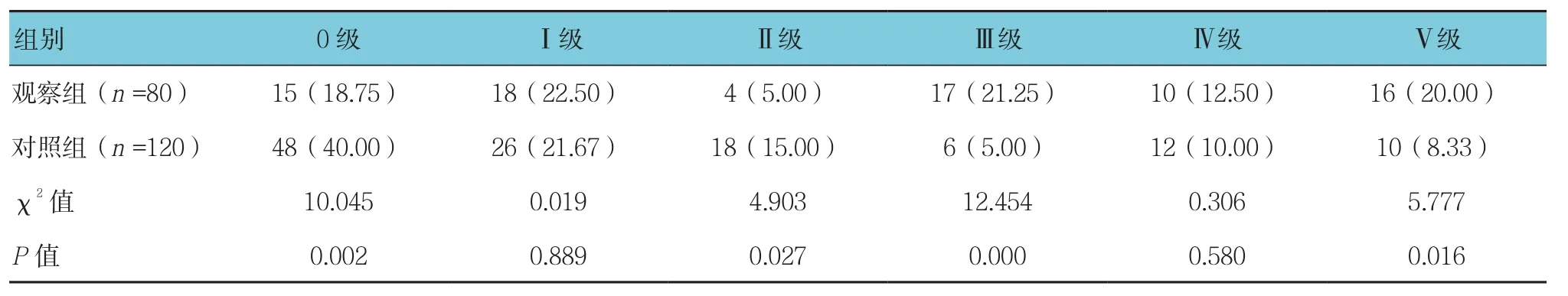
表2 两组产妇盆底组织Ⅰ类肌纤维肌力比较 例(%)

表3 两组产妇盆底组织Ⅱ类肌纤维肌力比较 例(%)
表4 两组产妇盆底肌肌电、盆底肌压力比较(±s)

表4 两组产妇盆底肌肌电、盆底肌压力比较(±s)
组别 盆底肌肌电/μV 盆底肌压力/mmHg观察组(n=80) 8.3±4.3 26.1±2.4对照组(n=120) 12.5±5.2 38.9±2.4 t值 4.835 7.259 P值 0.000 0.000
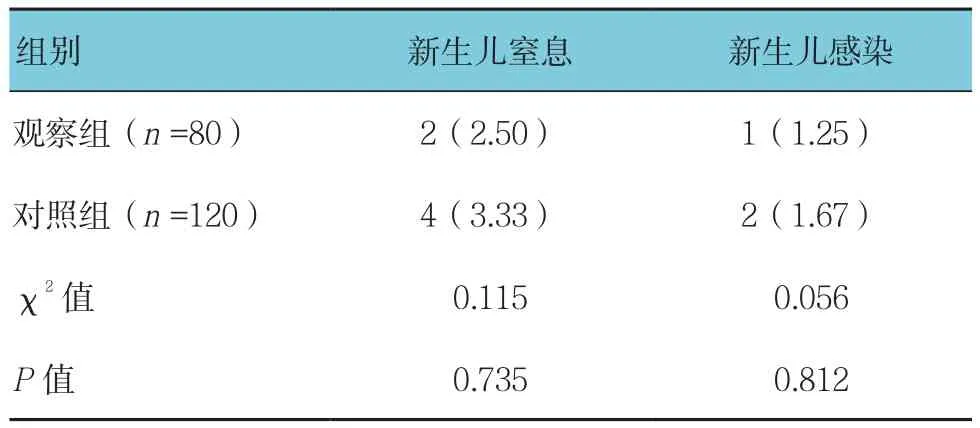
表5 两组新生儿情况比较 例(%)
3 讨论
减轻分娩疼痛程度、降低剖宫产率及保护妇女盆底功能是医疗水平提高后广大产妇提出的普遍要求,预防妇女盆底障碍性疾病、保护女性盆底功能成为了临床研究工作重点[7]。现阶段,无痛分娩技术在临床上的应用范围越来越广,得到了广大孕产妇的支持,其中应用最为广泛的就是水中分娩镇痛及药物镇痛,镇痛效果也较为理想,但上述无痛分娩方式对产妇产后盆底功能的影响还不是很明确,部分学者认为水中分娩存在一定局限性,可增加产妇产后出血及新生儿窒息发生率[8]。但初产妇存在产道及会阴条件差的特点,且产程较长,与水中分娩相比,在水中待产更为合适。
根据世界卫生组织调查结果显示[9],我国剖宫产率达到了46.5%,剖宫产率高于其他国家,这主要是受社会因素影响,初产妇不能忍受分娩所经历的漫长过程,所有要求采用剖宫产分娩。国内外资料显示[10-12],水中镇痛及药物镇痛可减少部分产妇因不能忍受分娩疼痛造成的剖宫产例数,本文研究的水中待产分娩方式,主要是产妇在水中可以取自由体位,配合适宜的水温,初产妇在产程中消耗大量体力,水中待产可以帮助产妇消除疲劳、舒缓肌肉、放松心情,使产妇无论是在生理上还是心理上都更加适应漫长的产程,减少中转剖宫产的可能性。
本研究观察组盆底组织Ⅰ类肌纤维肌力、Ⅱ类肌纤维肌力情况均优于对照组,且盆底肌肌电、盆底肌压力改善效果好,由此可见,水中待产分娩方式可以减少对盆底功能的影响。妊娠期及分娩期产妇盆底功能受损原因分析:①妊娠期产妇持续性的子宫增加可对盆底支持系统造成不同程度的牵拉,从而引起盆底功能慢性损伤现象;②孕产妇进入分娩期,胎头对软产道造成挤压,进一步加重了对盆底肌肉的牵拉,可引起盆底功能的机械性损伤。盆底功能损伤过程中,产妇盆底基层逐渐变薄,张力逐渐下降,慢慢使盆底神经再神经化发生改变;③妊娠及分娩过程,也可导致盆底组织出现代偿及失代偿重塑[13];④产后42 d产妇盆底功能可得到修复,但其修复程度也跟个人因素有关,盆底功能损伤较轻的产妇在产后42 d基本上盆底组织功能可以完全恢复,但损伤较重产妇还存在不同程度的盆底功能缺陷[14]。盆底电生理指标是现阶段检测盆底障碍性疾病敏感性最高的指标,可以准确地对产妇盆底功能进行评估。根据观察组及对照组Ⅰ类肌纤维肌力、Ⅱ类肌纤维肌力情况可以看出,对照组Ⅰ类、Ⅱ类肌纤维肌力损伤情况要重于观察组,这主要是由于水中待产分娩可一定程度降低分娩过程中的会阴侧切率,会阴侧切可对产妇盆底肌肉组织完整性及会阴神经系统传导功能造成破坏,特别是对肛提肌完整性及支配肛提肌的会阴神经损伤更为严重,所以可导致产后产妇盆底组织功能恢复慢,出现盆底肌力下降现象。
本研究得出观察组产后SUI和POP发生率低于对照组,差异有统计学意义。根据流行病学调查发现[15],全球有70%的女性有盆底障碍性疾病,其中大部分患者患有POP,且产妇年龄越大、分娩次数越多,其POP发生率就越高,临床症状也越严重,可影响到女性正常生活。水中待产可以降低SUI和POP发生率主要是由于这种待产方式可以一定程度降低第3产程中会阴组织基质金属蛋白酶1的表达率,提高基质金属蛋白酶抑制物1,削弱盆底结缔组织胶原降解的过程,减轻产妇产后盆底电生理指标损伤程度,降低SUI和POP发生率,有良好的盆底组织保护作用[16]。除此之外,观察组新生儿窒息率与感染率与对照组比较,差异无统计学意义,测得新生儿CPR为5.6 mg/L、白细胞计数为16.7×109个/L,说明水中待产分娩方式可一定程度缓解产妇心理及生理上的不适感,且对盆底组织功能影响小,分娩时转入产床进行分娩,对新生儿的安全无较大的影响。
综上所述,水中待产分娩方式对初产妇产后近期盆底功能影响较小,产妇产后SUI和POP发生率低,且不会影响新生儿安全性,属于一种安全、舒适的待产方式,临床推广价值高。
