宫颈癌盆腔淋巴结转移的临床特征及E成像技术的诊断应用价值
2018-09-14河南省濮阳市人民医院超声科河南濮阳457001
河南省濮阳市人民医院超声科(河南 濮阳 457001)
李亚敏 史 楠 郭文杰 屈昭慧 宋灵敏 陈 琳
宫颈癌作为女性常见恶性肿瘤,发病率仅次于乳腺癌,而宫颈癌盆腔淋巴结转移的发生严重影响患者预后,既往临床针对绝大多数宫颈癌患者均采取盆腔淋巴结清扫,但部分患者未见盆腔淋巴结转移,从而导致过度手术刺激。E成像技术的出现为盆腔淋巴结转移的诊断提供新思路。E成像技术是一种中新型成像模式,其可通过测量组织弹性及硬度(Elasticity)不同,实现组织鉴定[1],临床又称弹性成像(Elastography),其在临床应用中具有较高价值及开阔前景。E成像技术已经在超声、磁共振等影响技术中普及[2]。以往尚未出现一项技术可真正获取组织本身的弹性数值,大多是需要借助外力按压的静态弹性成像技术,仅适用于定性分析及不同组织间应变比值,应用存在较大局限性[3]。英国皇家科学院教授Thomas Young首次提出组织弹性这一概念,后声科公司首次将E成像技术用于超声器械中,为该技术在乳腺、甲状腺、肝、肾、脾及前列腺、子宫等各系统中的应用创造条件,既往研究已经证实E成像技术在淋巴瘤和转移性淋巴结鉴别诊断中的应用价值[4]。本文特分析了宫颈癌盆腔淋巴结转移的临床特征及E成像技术的诊断应用价值,详细报告如下。
1 资料与方法
1.1 一般资料选取2011年1月~2017年4月期间入我院就诊的宫颈癌患者95例作为病例组,纳入标准:参照2009版国际妇产科联盟(International federation of gynecology and obstetrics,FIGO)宫颈癌治疗指南中相关诊断标准[5];穿刺病理活检或手术证实宫颈癌;既往无宫颈疾病史、盆腔放化疗史及手术史;无经阴道操作禁忌证;临床资料完整,超声图像符合要求;患者自愿参与研究,家属知情、同意,签署知情同意书。排除标准:不符合上述纳入标准者;合并其他恶性肿瘤疾病者。年龄在29~65岁,平均(45.02±7.69)岁,妊娠0~9次,平均(2.03±1.01)次,分娩0~5次,平均(1.36±0.16)次,其中21例处于绝经期,FIGO分期:IA 2期6例,IB 1期59例,IB 2期11例,IIA 1期13例,IIB 1期6例。并选取同期在院体检正常宫颈315例作为对照组,年龄在24~70岁,平均(46.02±6.98)岁,妊娠0~8次,平均(1.99±0.98)次,分娩0~6次,平均(1.48±0.21)次,其69例处于绝经期。病例组和对照组年龄、妊娠次数、分娩次数等一般资料比较未见统计学差异(P>0.05),有可比性。
1.2 方法仪器采用法国Supersonic Imagine Aixplorer型SWE超声诊断仪,探头型号SE12-3,频率3~12MHz。超声检查前受检者排空膀胱,取膀胱截石位,首先检查子宫及双侧附件区有无明显异常病变,然后评议探头至宫颈正中矢状切面、宫颈中段横切面,然后切换成E成像模式,同步显示二维图像及E成像图像,明确所选ROI确切位置范围,停留3~5s代图像稳定后冻结,并启动Q-Box TM组织弹性定量分析系统,获取宫颈组织杨氏模量值,同时测出最小值、最大值及平均值和标准差。针对同一ROI应至少重复定位测量3次,将所得弹性图像存入仪器中,详细记录并计算平均杨氏模量值。
1.3 观察指标分析宫颈癌盆腔淋巴结转移情况、不同FIGO分期宫颈癌患者盆腔淋巴结转移数目、宫颈癌盆腔淋巴结转移患者临床特征。并比较病例组和对照组杨氏模量值及不同FIGO宫颈癌盆腔淋巴结转移患者杨氏模量值。
1.4 统计学分析用SPSS18.0软件包处理数据;计量资料采用(±s)表示,采用t检验;计数资料用(n,%)表示,并用χ2检验;P<0.05,组间差异存在统计学意义。
2 结 果
2.1 宫颈癌患者95例盆腔淋巴转移情况分析95例宫颈癌患者16例发生盆腔淋巴结转移,转移率16.84%。其中IA 2期患者未见盆腔淋巴结转移,IB 1期盆腔淋巴结转移率13.56%,IB 2期盆腔淋巴结转移率18.18%,IIA 1期盆腔淋巴结转移率23.08%,IIB 1期盆腔淋巴结转移率高达50.00%。随FIGO分期的增加,宫颈癌患者盆腔淋巴结转移率逐渐升高。见表1。
2.2 不同FIGO分期宫颈癌患者盆腔淋巴结转移数目分析16例宫颈癌盆腔淋巴结转移患者中,共统计≧2个淋巴结转移(多发淋巴结转移)共10例,发生率62.50%,且随FIGO分期增加,多发淋巴结转移发生率也逐渐升高。见表2。
2.3 宫颈癌盆腔淋巴结转移患者临床特征分析宫颈癌盆腔淋巴结转移患者分娩次数,肿瘤直径,宫颈侵犯类型,间质深层浸润,脉管浸润,宫旁浸润及阴道切缘受累情况存在统计学差异(P<0.05)。见表3。
2.4 宫颈癌盆腔淋巴结转移多因素Logistic回归分析经多因素Logistic回归分析,分娩次数<3次,肿瘤直径≧4,宫颈侵犯类型为外生型,间质深层浸润,脉管浸润,宫旁浸润及阴道切缘受累宫颈癌患者盆腔淋巴结转移风险较高。见表4。
2.5 病例组和对照组杨氏模量值比较病例组宫颈组织杨氏模量值显著高于对照组宫颈组织杨氏模量值,组间统计差异显著(P<0.05);病例组中盆腔淋巴结转移组患者宫颈组织杨氏模量值明显高于未发生盆腔淋巴结转移组患者,差异显著(P<0.05)。见表5。
2.6 不同FIGO分期宫颈癌盆腔淋巴结转移患者宫颈组织杨氏模量值分析不同FIGO分期宫颈癌盆腔淋巴结转移患者宫颈组织杨氏模量值比较未见统计学差异(P>0.05),见表6。
2.7 杨氏模量值用于宫颈癌盆腔淋巴结转移诊断ROC曲线分析ROC曲线分析显示,当以杨氏模量值69.45kPa作为临界值时,AUC=0.825,此时杨氏模量值用于宫颈癌诊断灵敏度为93.68%,特异度为65.26%;当以杨氏模量值=72.15kPa为临界值时,AUC=0.795,此时杨氏模量值用于宫颈癌诊断灵敏度为88.89%,特异度为96.10%。

表1 宫颈癌95例盆腔淋巴结转移情况分析
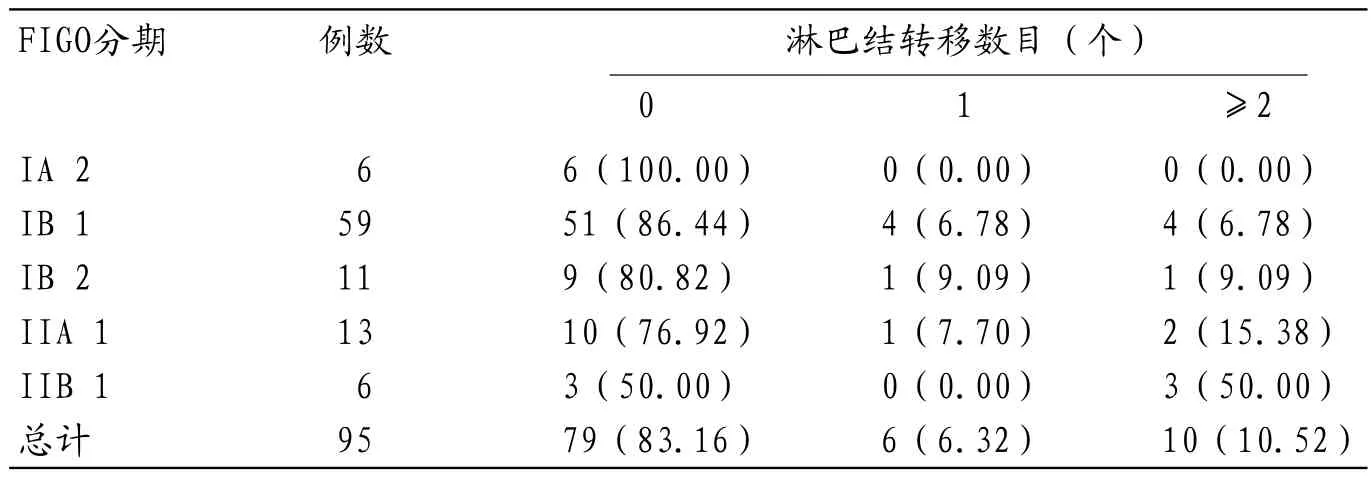
表2 不同FIGO分期宫颈癌患者盆腔淋巴结转移数目分析
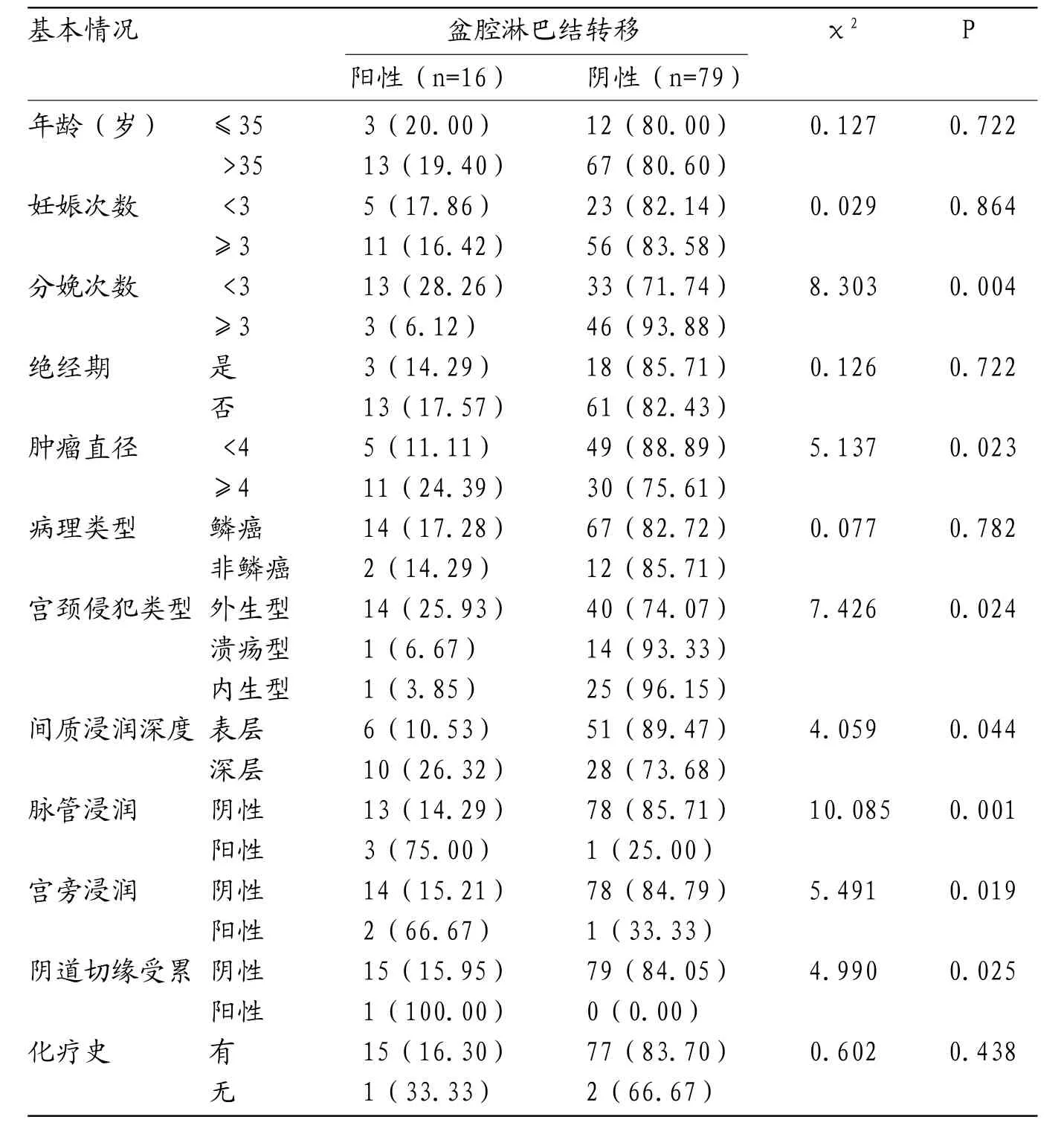
表3 宫颈癌盆腔淋巴结转移患者临床特征分析
3 讨 论
宫颈癌是女性常见生殖系统恶性肿瘤,随着肿瘤发展,淋巴结转移风险也随之升高,且淋巴结转移情况影响患者预后。本次研究95例宫颈癌患者盆腔淋巴结转移率16.84%,该结果和朱俊等[6]人统计的宫颈癌盆腔淋巴结转移发生率14.6%基本一致。可见目前宫颈癌还具有较高盆腔淋巴结转移风险。既往临床针对在IA2期以上宫颈癌均有要求行彻底盆腔淋巴结清除术,相关研究[7]指出大约有70%以上的淋巴结清扫是没有必要的,不仅没有从中获益,还增加了淋巴结清扫术相关并发症。所以本研究特总结宫颈癌盆腔淋巴结转移临床特征,为建立宫颈癌患者术前淋巴结转移评估体系提供参考。
本研究显示,随宫颈癌FIGO分期的增加盆腔淋巴结转移发生率也呈现增高趋势,IIB 1期宫颈癌盆腔淋巴结转移率高达50%,和现有文献报道基本一致[8]。且多发淋巴结转移比例较高(62.50%),深入探讨发现随FIGO分期增加多发淋巴结转移率显著增加,该结果和孙立涛等[9]研究结果基本相符。通过分析95例宫颈癌患者临床资料发现,分分娩次数<3次,肿瘤直径≧4,宫颈侵犯类型为外生型,间质深层浸润,脉管浸润,宫旁浸润及阴道切缘受累的宫颈癌患者具有较高盆腔淋巴结转移风险。推测局部宫颈癌肿瘤直径较大时,双侧宫颈均可受累,根据宫颈癌直接蔓延及淋巴结转移特点,累及盆腔淋巴结风险增加。卢淮武等[10]人也证实淋巴结转移与脉管浸润、宫旁转移有关。因此,临床针对具有上述临床特征的宫颈癌患者可考虑下一步行盆腔淋巴结清扫治疗,避免盲目进行淋巴清除术。
弹性是物质的基本物理特性之一,组织硬度差异用于正常组织与良恶性病变的鉴别有着重要意义。由于宫颈癌组织其恶性肿瘤细胞异常增生,并生长浸润、使病灶组织受压变硬至使宫颈癌组织硬度明显高于良性宫颈肌层组织硬度。超声弹性成像技术利用在生物体组织内一定深度发射单点聚焦的声辐射力脉冲,组织产生剪切波,然后用特定的电子系统采集剪切波信号,可转换为杨氏模量值。杨氏模量值越大,说明组织的硬度越大,因此超声弹性成像技术能够敏感的检测到宫颈癌的病理变化所致硬度改变,从而实现对宫颈癌的准确诊断。
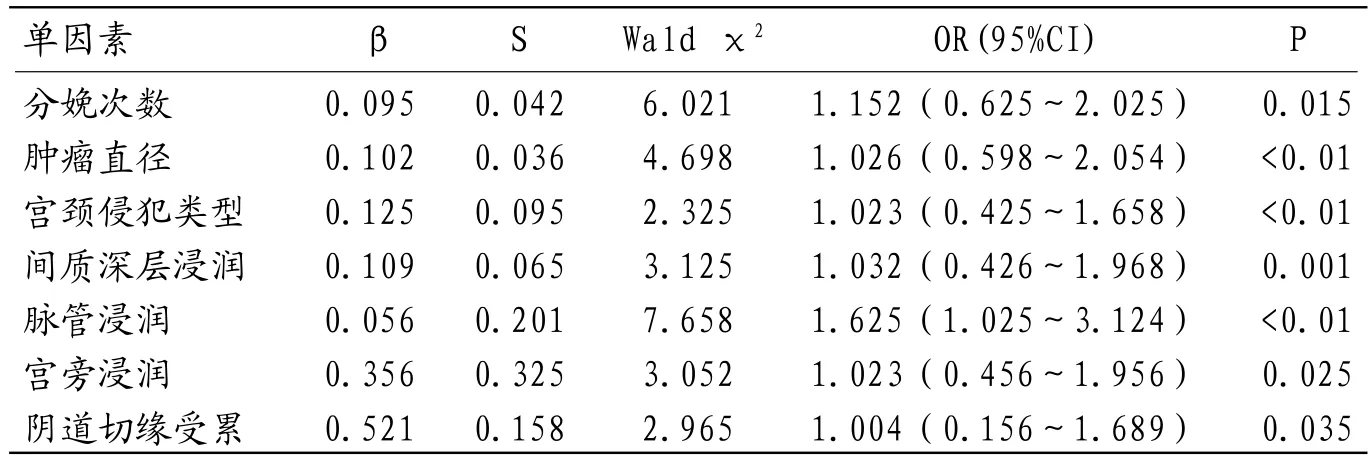
表4 宫颈癌盆腔淋巴结转移多因素Logistic回归分析
表5 病例组和对照组杨氏模量值比较(±s)
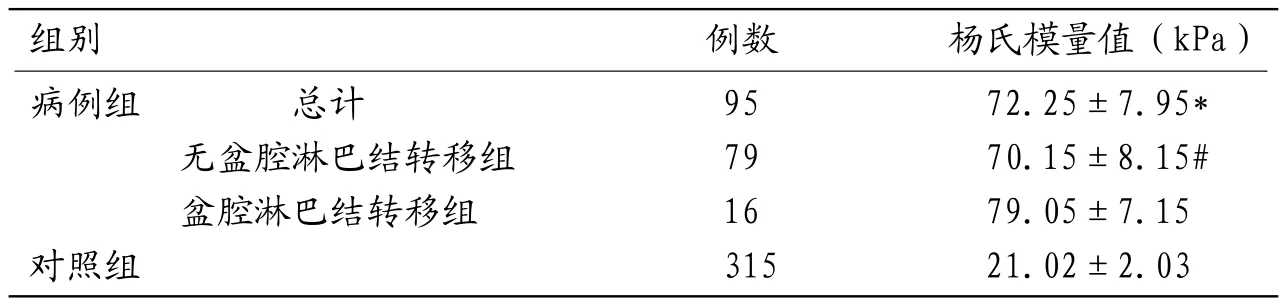
表5 病例组和对照组杨氏模量值比较(±s)
注:*表示和对照组比较,*P<0.05;#表示和宫颈癌盆腔淋巴结转移组比较,#P<0.05
组别 例数 杨氏模量值(kPa)病例组 总计 95 72.25±7.95*无盆腔淋巴结转移组 79 70.15±8.15#盆腔淋巴结转移组 16 79.05±7.15对照组 315 21.02±2.03

表6 不同FIGO分期宫颈癌盆腔淋巴-结转移患者宫颈组织杨氏模量值分析(χ±s)
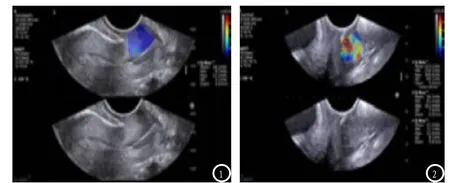
图1 正常宫颈组织SWE成像。图2 鳞状细胞癌宫颈组织SWE成像。
本次研究中,宫颈癌患者宫颈组织杨氏模量值明显较正常宫颈杨氏模量值高,可见宫颈癌组织硬度明显大于正常宫颈组织,主要考虑恶性肿瘤细胞的异常增生,生长浸润,造成病灶组织受压变硬。本研究中正常宫颈组织与宫颈癌宫颈组织杨氏模量临界值为5.09kPa时,曲线下面积为0.825,此时宫颈癌诊断灵敏度及特异度均较高,有研究[11]证实超声弹性成像技术诊断宫颈癌灵敏度高达89.6%,和本次研究相符。而以9.02kPa为临界值时,曲线下面积为0.795,此时杨氏模量值用于宫颈癌盆腔淋巴结转移诊断灵敏度高达88.89%,特异度高达96.10%。可见杨氏模量值在宫颈癌淋巴转移临床确诊中的应用价值。盆腔淋巴结转移组患者宫颈组织杨氏模量值明显较无淋巴结转移组高,目前,超声弹性成像技术在淋巴结检查方面还不成熟,但有研究[11]指出恶性淋巴结的弹性硬度明显大于正常淋巴结。
综上,随宫颈癌FIGO分期增加,宫颈癌盆腔淋巴结转移率呈升高趋势,且多发淋巴结转移比例也增加,针对分娩次数<3次,肿瘤直径≧4cm,宫颈侵犯类型为外生型,间质深层浸润,脉管浸润,宫旁浸润及阴道切缘受累的宫颈癌患者应考虑盆腔淋巴结清扫术。此外,E成像技术用于宫颈癌盆腔淋巴结转移临床诊断可通过和正常宫颈组织杨氏模量值进行鉴别诊断,且具有较高诊断价值。
