三阴性乳腺癌组织hMLH-1、Ki-67 表达水平以及雄激素水平与其生物学行为的关系分析
2018-09-10何慧君欧阳翠雯潘小梅
何慧君 欧阳翠雯 潘小梅
乳腺癌为严重威胁女性健康和生命安全的恶性肿瘤,其中三阴性乳腺癌是特殊类型的乳腺癌,其预后相对较差,易复发转移,治疗效果和预后情况欠佳[1-2]。因此,改善三阴性乳腺癌疗效和预后仍为目前亟待解决的难题,而通过相关基因分析寻找其理想治疗靶点有助于明确其发生发展机制并进行相关药物研发,从而改善疗效和预后。乳腺癌的发生发展涉及多个遗传基因的调控。人类错配修复基因1(hMLH-1)、增殖细胞核抗原(Ki-67)等均已被证实与乳腺癌密切相关[3-4]。且有研究表明,乳腺癌患者可存在雄激素及其受体表达异常[5]。因此推断hMLH-1、Ki-67、雄激素等可能影响三阴性乳腺癌发生发展,因此,本研究检测了三阴性乳腺癌组织hMLH-1、Ki-67 、雄激素表达情况并分析了其与生物学行为的关系,报告如下。
1 资料与方法
1.1 一般资料
以2014年1月—2017年6月我院收治的三阴性乳腺癌患者45例为研究组,并以同期30例非三阴性乳腺癌患者为对照A组和30例乳腺良性增生手术治疗患者为对照B组。纳入标准:三组均经术后病理检查确诊,均首次确诊患病,均为女性,年龄18~70岁,入组前位经其他相关治疗。排除标准:合并其他内外科疾病,合并精神异常,哺乳期或孕期女性。三组均无患者排除。研究符合伦理学标准,经院伦理学委员会审核批准,且三组入组前均签署了知情同意书。三组年龄、体质量指数(BMI)、血压、心率等基线资料比较均无统计学差异(P>0.05),具有可比性。见表1。
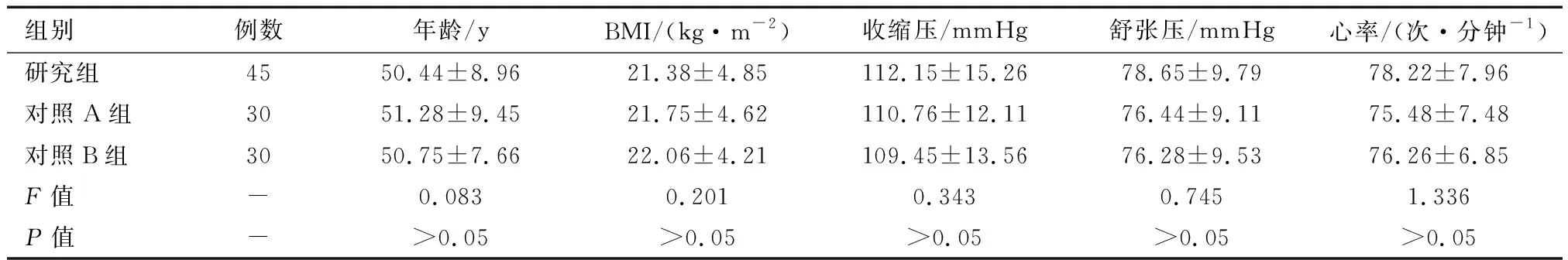
表1 三组基线资料比较
1.2 观察指标和检测方法
三组均取活检病变组织进行hMLH-1、Ki-67蛋白以及雄激素睾酮表达水平的检测,所有待检测组织均预先制成石蜡包埋块,检测前将石蜡包埋块切制成厚度为4 μm的连续切片,切片在烤片机上烤2 h后放置在60 ℃恒温箱中过夜,将切片在二甲苯中浸泡脱蜡,然后依次在100%、95%、90%、85%和80%酒精中浸泡脱水。将待检测玻片放在含枸缘酸抗原修复液的高压锅中煮沸修复2 min,自然冷却后重复抗原修复3次,以3%过氧化氢溶液浸泡,滴加相应检测单克隆抗体,在4 ℃冰箱中孵育12 h,滴加二抗并在25 ℃恒温箱中孵育30 min,滴加DAB显色剂,在显微镜下观察3 min后终止染色,苏木精复染后行氨水返蓝,再次进行梯度酒精(80%、85%、90%、95%、100%)脱水后采用二甲苯透明,以中性树胶进行封片,干燥后在显微镜下观察染色情况。随机选取5个高倍视野观察,以出现黄色或棕黄色染色为阳性,雄激素睾酮、Ki-67、hMLH-1蛋白染色均定位于细胞核。所有组织检测操作后均由2位医师阅片,共同商议后给出最终检测结果。
1.3 统计学方法
采用SPSS 22.0软件,计数资料比较采用卡方检验,多组计量资料比较采用方差分析,进一步两两比较采用q检验,采用Logistic多元回归分析法分析研究组乳腺癌组织hMLH-1、Ki-67蛋白以及雄激素睾酮表达水平与其最大肿瘤直径、临床分期、转移率等生物学行为指标的关系,P<0.05为差异有统计学意义。
2 结果
2.1 三组检测组织hMLH-1、Ki-67、睾酮表达水平比较
与对照B组比较,研究组和对照A组乳腺癌组织hMLH-1阳性表达率降低而Ki-67和雄激素睾酮阳性表达率升高,差异有统计学意义(P<0.05)。研究组和对照A组乳腺癌组织hMLH-1、Ki-67和雄激素睾酮阳性表达率比较差异无统计学意义(P>0.05)。见表2。
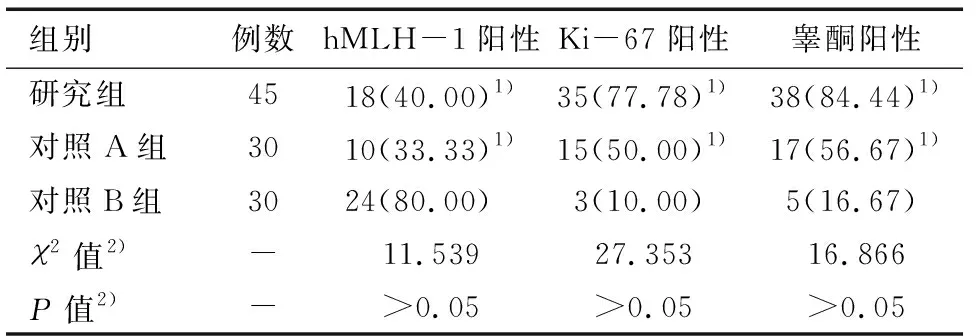
表2 三组检测组织hMLH-1、Ki-67、睾酮表达水平比较 n(%)
注:与对照B组比较,1)P<0.05,2)研究组与对照A组比较
2.2 研究组病情分析
研究组最大肿瘤直径<2 cm、2~5 cm和>5 cm患者分别有22.22%(10/45)、57.78%(26/45)和20.00%(9/45);临床分期为Ⅰ、Ⅱ分期和Ⅲ、Ⅳ分期分别有35.56%(16/45)和64.44%(29/45);淋巴转移、骨转移、脏器转移分别有24.44%(11/45)、13.33%(6/45)和11.11%(5/45),总转移率为48.89%(22/45)。
2.3 研究组不同病情患者乳腺癌组织hMLH-1、Ki-67、睾酮表达水平比较
与研究组最大肿瘤直径<2 cm患者比较,其最大肿瘤直径为2~5 cm和>5 cm患者的乳腺癌组织hMLH-1阳性表达率降低而Ki-67和雄激素睾酮阳性表达率升高,差异有统计学意义(P<0.05)。与研究组最大肿瘤直径为2~5 cm患者比较,研究组最大肿瘤直径>5 cm患者乳腺癌组织hMLH-1阳性表达率降低而Ki-67和雄激素睾酮阳性表达率升高,差异有统计学意义(P<0.05)。研究组临床分期为Ⅰ、Ⅱ分期患者和临床分期为Ⅲ、Ⅳ分期患者乳腺癌组织hMLH-1、Ki-67和雄激素睾酮阳性表达率比较差异无统计学意义(P>0.05)。研究组出现转移和无转移患者乳腺癌组织hMLH-1、Ki-67和雄激素睾酮阳性表达率比较差异无统计学意义(P>0.05)。见表3。
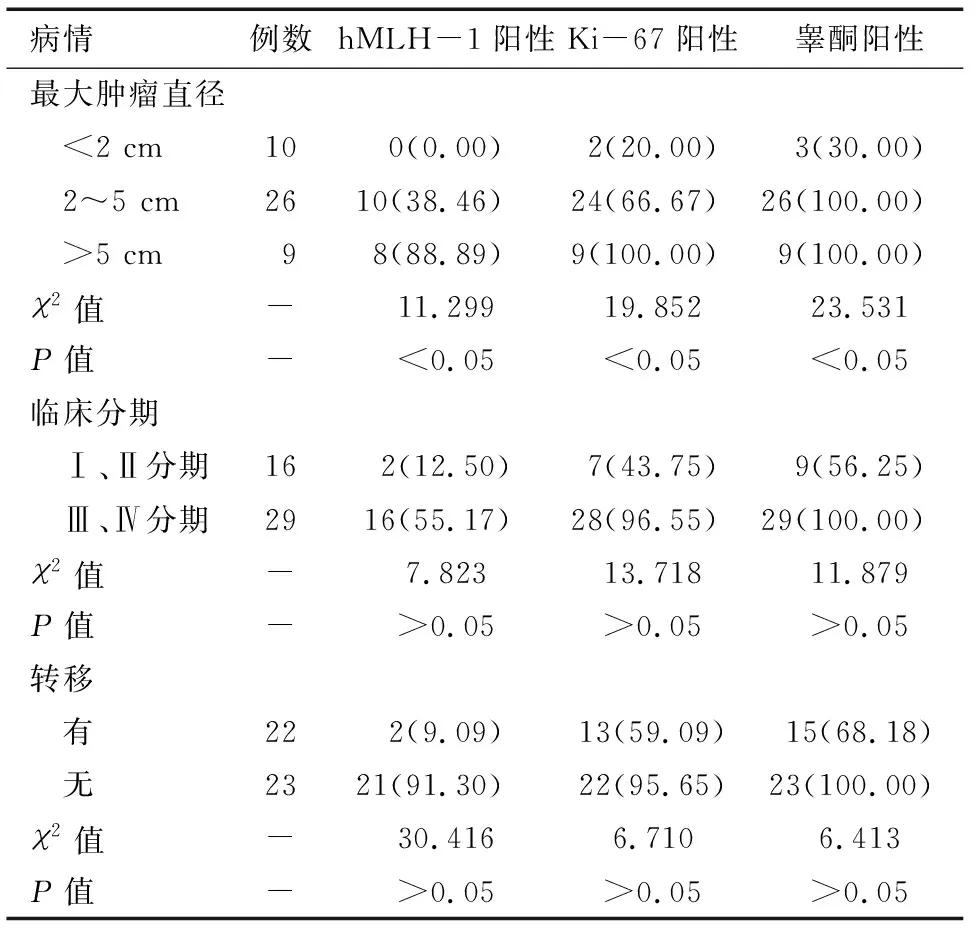
表3 研究组不同病情患者乳腺癌组织hMLH-1、Ki-67、睾酮表达水平比较
2.4 三阴性乳腺癌组织hMLH-1、Ki-67和雄激素睾酮表达水平与其病情的关系分析
Logistic多元回归分析结果显示,三阴性乳腺癌组织hMLH-1、Ki-67和雄激素睾酮表达水平与其大肿瘤直径密切相关(P<0.05),与其临床分期、转移情况则无明显关系(P>0.05)。见表4。
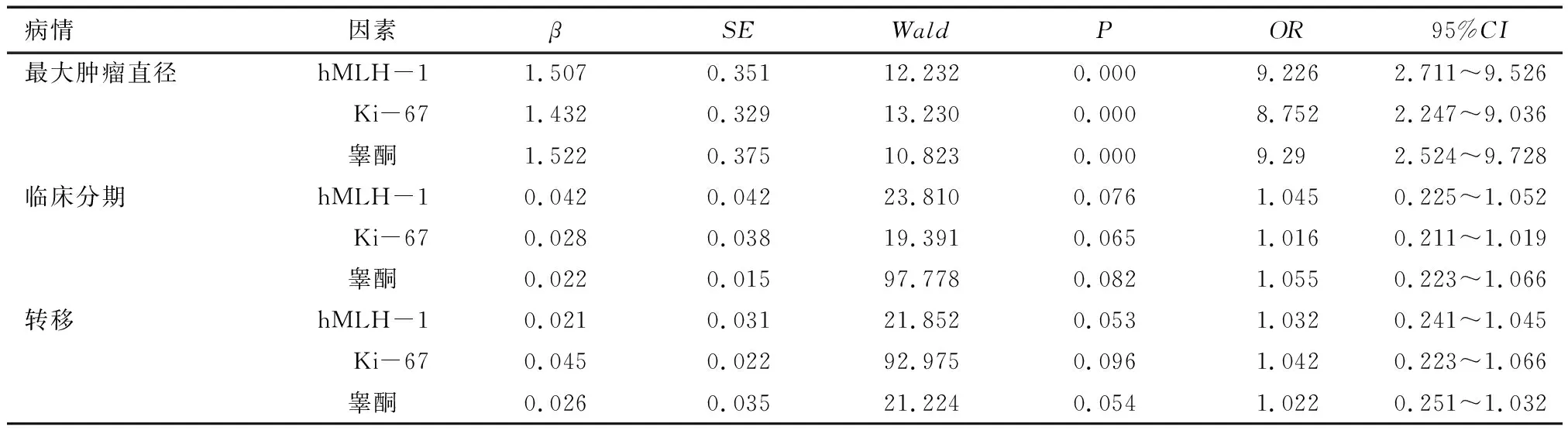
表4 三阴性乳腺癌组织hMLH-1、Ki-67和雄激素睾酮表达水平与其病情的关系
3 讨论
乳腺癌在临床发病率较高,其恶性程度高,治疗困难,预后较差,其中尤其以三阴性乳腺癌为其治疗困难点[6-7]。本研究亦关注三阴性乳腺癌病情,研究结果显示三阴性乳腺癌组最大肿瘤直径多数在2~5 cm,而最大肿瘤直径>5 cm患者分比例亦高达1/5,其肿瘤体积较大,而临床分期中Ⅲ、Ⅳ分期超过六成,淋巴转移、骨转移、脏器转移均有发生,总转移率接近一半,其病情严重,急需及时有效治疗,这与刘加蒙等[8]和Goggins等[9]研究中乳腺癌转移高发的研究结论一致。
乳腺癌的发生发展受到多个抑癌基因和致癌基因的影响,其中Ki-67已被多个研究证实参与乳腺癌发生发展[10]。而徐玲玉等[11]的研究结果表明,乳腺癌组织的hMLH-1阳性表达率低于其癌旁组织,提示hMLH-1参与乳腺癌发生发展。乳腺癌为内分泌系统癌症,被认为雌激素、雄激素水平的异常为其重要影响因素[12-13]。本研究亦检测了三阴性乳腺癌这一特殊癌症组织中hMLH-1、Ki-67和雄激素睾酮表达水平,本研究结果显示,三阴性乳腺癌组织中hMLH-1阳性表达率较之乳腺良性增生出现明显降低,但与普通乳腺癌无明显差异,而其乳腺癌组织中Ki-67和雄激素睾酮表达水平则较之乳腺良性增生出现明显升高,与普通乳腺癌相比亦无明显差异,提示hMLH-1、Ki-67和雄激素在三阴性乳腺癌中具有重要作用,这与前人研究结果均一致,其在三阴性乳腺癌和普通乳腺癌中的作用机制可能无明显差异,关于三者在普通乳腺癌中的研究成果可能同样适用于三阴性乳腺癌,但这点尚需进一步研究证实。
hMLH-1、Ki-67和雄激素影响三阴性乳腺癌发生发展,则可能与其生物学行为相关。本研究中,不同最大肿瘤直径三阴性乳腺癌患者乳腺癌组织hMLH-1、Ki-67和雄激素睾酮阳性表达率均具有较大差异,提示hMLH-1、Ki-67和雄激素可能影响三阴性乳腺癌发生发展,而进一步的Logistic多元回归分析结果证实了三阴性乳腺癌组织hMLH-1、Ki-67和雄激素睾酮表达水平与其大肿瘤直径密切相关。而本研究中不同肿瘤临床分期和癌症转移情况的三阴性乳腺癌患者乳腺癌组织hMLH-1、Ki-67和雄激素睾酮阳性表达率无明显差异,而Logistic多元回归分析亦证实三者与其临床分期、转移情况无明显关系,提示hMLH-1、Ki-67和雄激素可能单纯通过影响肿瘤增殖和凋亡而影响三阴性乳腺癌发生发展,但在侵袭转移方面的影响不大,但这点尚需进一步的实验研究证实。
综上所述,hMLH-1、Ki-67和雄激素均可影响三阴性乳腺癌发生发展,但其在癌症转移中似乎作用不大,尚需进一步研究探讨。
