交叉单侧穿刺椎体成形术在多节段老年骨质疏松椎体压缩性骨折中的应用
2018-07-20陈继良许庆山
陈继良,许庆山,王 旭
(福建医科大学附属宁德市闽东医院骨科分院骨三科,福建 福安 355000)
老年骨质疏松椎体压缩性骨折 (osteoporotic vertebral compression fractures,OCVF) 是临床上的一种常见疾病,内科保守治疗疗效一般,特别是多节段椎体骨折,由于脊柱不稳,疼痛顽固,保守治疗容易使骨质疏松进一步加重,卧床时间长导致严重并发症。经皮椎体成形术(percutaneous vertebroplasty,PVP)及经皮椎体后凸成形术(percutaneus kyphoplasty,PKP)目前已成为是治疗OCVF的常规方法,两者远期效果相当,对于部分欠发达地区,PKP费用昂贵,PVP是手术治疗OCVF的第一选择。椎弓根入路是其最常用的入路,单侧或双侧入路均能达到满意疗效。对于多节段椎体骨折患者,如何缩短手术时间、减少手术创伤及并发症是一直值得探讨的问题。笔者采用交叉单侧穿刺PVP,治疗老年多节段骨质疏松性椎体压缩性骨折36例疗效满意。现报告如下。
1 资料与方法
1.1一般资料:选取2014年3月~2017年3月收治的36例多节段OCVF的患者为研究对象,共93个病椎,其中男9例,女27例,年龄60~89岁,平均76.2岁。患者无明显外伤或仅有轻微外伤史,主要表现为难于忍受的腰背疼痛、不能起卧、翻身困难,体检多处病椎叩击痛外,无脊髓和神经压迫或损伤表现。术前行常规实验室检查,包括血常规、出凝血时间、肝肾功能及心电图等,摄胸腰椎正侧位X线片、胸腰椎MRI及病椎椎体CT扫描检查。术前分析患者影像学资料,结合患者症状、体征,明确责任椎及数量,确定骨水泥注入的节段,了解责任椎椎体后壁是否完整。骨折节段分布:其中2个椎体压缩21例,3个椎体压缩10例,4个椎体压缩4例,5个椎体压缩1例。20例患者中合并高血压病12例,糖尿病5例,陈旧性脑梗死2例,慢性支气管炎、肺气肿8例,请相关科室会诊,协助治疗,排除手术禁忌。
1.2手术方法及术后处理:取俯卧位,腹部悬空过伸复位。C臂机透视定位责任椎,胸9以下及腰椎采取标准的椎弓根穿刺技术,胸9以上椎弓根较狭小,为安全可选择椎弓根外侧入路。常规消毒铺巾,由两名经验丰富的高职称的医生担任术者,站立于手术台两侧,同时进行手术,站立左侧术者完成左侧椎弓根穿刺,站立右侧术者完成右侧椎弓根穿刺,均行单侧穿刺,左右两侧交叉错开穿刺,避免相互干扰,逐节完成穿刺后,穿刺针经椎弓根入路将针尖穿刺至椎体中前1/3部位,在拉丝期以骨水泥填充推杆在透视下经工作套管缓慢注入骨水泥,对于椎体前壁破裂者,采用分次注射的方法,边注射边观察骨水泥的填充及扩散情况,当骨水泥溢至椎体后缘或发现有渗漏时停止注射,术中C臂机透视监测骨水泥渗漏情况,待骨水泥凝固后拔除推杆及套管,无菌敷料覆盖穿刺口,完成手术。术后继续补充钙剂和Vit D,女性患者按疗程使用唑来膦酸钠。
1.3临床观察项目与方法:术中全程心电监测患者的生命体征,记录手术时间。术后拍摄正侧位X线片及CT,观察骨水泥渗漏情况。于术前、术后1天及术后6个月随访时后采用疼痛视觉模拟(visual analogue scale,VAS)评分及 Oswestry 功能障碍指数(Oswestry disability index,ODI)评估患者临床症状及功能情况。拍摄手术前、后站立位脊柱正侧位X线片,分别测量脊柱侧位片的责任椎椎体前缘高度、Cobb后凸角,Cobb角的测量为责任椎上一椎体上终板的平行线与下一椎体下终板的平行线的夹角,若责任椎不相邻,分别测量每个责任椎的Cobb角,若责任椎相邻,则将所有的责任椎作为一个整体测量一个Cobb角。
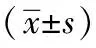
1.5典型病例:患者,男,72岁,以摔伤致腰背痛活动受限3 d为主诉于入院。摔伤后腰背部疼痛剧烈,起床、翻身及行走困难,口服药物治疗疼痛未见明显改善。入院时查体:T4、T5、T7、T8棘突压痛,扣击痛,扣击时疼痛向两侧胸肋区放射,背、腹部及双下肢感觉正常,双下肢肌力正常,马鞍区感觉正常。胸椎X线正侧位片提示:T4、T5、T7、T8椎体外形轻度压缩,未见明显密度减低区(见图A、B),MRI表现:T4、T5、T7、T8椎体内T1呈现低信号,T2呈现高信号(见图C、D)。临床诊断:T4、T5、T7、T8骨质疏松椎体压缩骨折。行椎体成形术,术中X线透视交叉椎弓根穿刺位置良好(见图E、F)。术后查胸椎X线片及CT骨水泥充填满意,无椎管内渗漏(见图G、H、I、J)。术后疼痛及腰部活动受限明显改善。

A、B:胸椎正侧位片示T4、T5、T7、T8椎体外形轻度压缩; C:T4、T5、T7、T8在T1加权像上呈现低信号;D:T4、T5、T7、T8在T2加权像上呈现高信号图1 术前影像学检查

E、F:术中X线透视交叉椎弓根穿刺位置良好;G、H:术后胸椎正侧位片示T4、T5、T7、T8骨水泥注射位置良好,椎体高度恢复;I、J:术后胸椎CT示T4、T5、T7、T8骨水泥注射位置良好,未见明显渗漏图2 术中透视及术后影像学检查

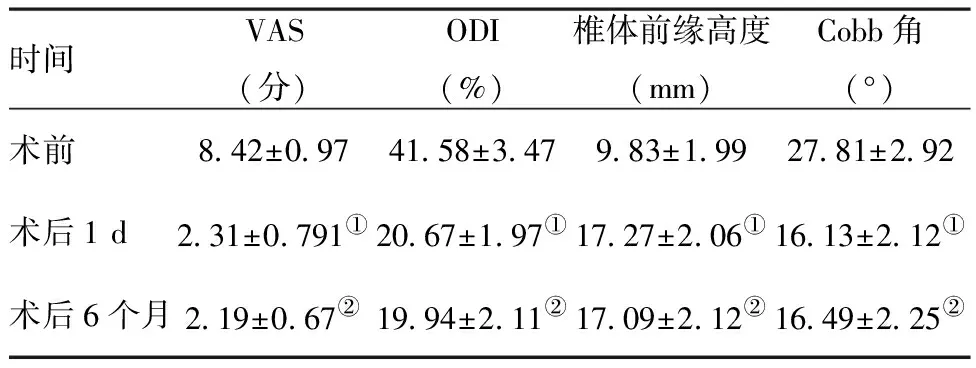
时间VAS(分)ODI(%)椎体前缘高度(mm)Cobb角(°)术前8.42±0.9741.58±3.479.83±1.9927.81±2.92术后1 d2.31±0.791①20.67±1.97①17.27±2.06①16.13±2.12①术后6个月2.19±0.67②19.94±2.11②17.09±2.12②16.49±2.25②
注:与术前比较,t1=34.91、39.76、-89.63、46.76①P<0.05;t2=34.83、37.20、-81.53、44.43,②P<0.05
2 结果
所有患者均顺利完成手术,手术时间以患者俯卧手术上台至手术结束离开手术台计算,手术时间22~72 min,平均14.1 min/椎;治疗2个椎体手术时间22~36 min,平均28 min;治疗3个椎体手术时间42~56 min,平均48 min;治疗4个椎体手术时间46~60 min,平均53.5 min;治疗5个椎体1例手术时间72 min。发生骨水泥渗漏6例8椎,2椎为椎管内出现少量渗漏,6椎为发生椎旁渗漏,均无明显临床症状。所有患者获随访6~18个月,平均13个月,发生相邻椎体再骨折1例,压缩椎体为责任椎相邻椎体。患者术后1 d及术后6个月VAS评分分别为(2.31±0.79)分、(2.19±0.67)分,与术前(8.42±0.97)分比较,差异均有统计学意义(P<0.01);患者术后1 d及术后6个月ODI指数分别为(20.67±1.97)%、(19.94±2.11)%,与术前(41.58±3.47)%比较,差异均有统计学意义(P<0.01);患者术后1 d及术后6个月椎体前缘高度分别为(17.27±2.06)mm、(17.09±2.12)mm,与术前(9.83±1.99)mm比较,差异均有统计学意义(P<0.01);患者术后1 d及术后6个月Cobb后凸角分别为(16.130±2.120)°、(16.490±2.250)°,与术前(27.810±2.920)°比较,差异均有统计学意义(P<0.01)。
3 讨论
3.1多节段OVCF的治疗及交叉单侧穿刺PVP的优点:老年性多节段OVCF与单发骨折特点不相同,具有女性患者多、高龄患者多及较低骨密度等特点,多为轻度外伤,骨折类型为混合型,伴有较大的胸腰段后凸角[1]。其临床症状比单个椎体压缩要严重得多,如何快速、有效、安全地止痛是治疗此类患者的最迫切的问题。非手术治疗疗效差,切开复位内固定手术风险大。目前多采用PVP及PKP手术治疗,通过骨水泥的灌注使得病椎的微动得到固定,而且脊柱后凸的改善在有利于患者的体位同时,还能改善肺功能和患者存活率[2-3]。选择PVP还是PKP,单侧入路还是双侧入路的问题,是目前争议的焦点之一,最终目的是使患者简单、快速康复,使患者受益于手术。通过本组回顾性分析交叉单侧穿刺PVP能满足这一临床要求,其优点为:①尽管PKP在矫正脊柱的后凸畸形及降低术中骨水泥发生渗漏的概率方面优于PVP,但PVP及PKP均疗效确切,对于多节段骨折,PKP费用昂贵,从医保控费要求及经济角度上考虑,PVP对比PKP可为患者及国家医保付费系统节省大量的医疗费用。②单侧与双侧经椎弓根椎体成形术均可迅速增加压缩性骨折椎体的强度和刚度,缓解疼痛,两者对椎体丢失高度的恢复并无差异,无论是单侧和双侧手术均是这一类患者安全、有效的治疗方法[4]。老年患者往往合并心肺功能不全,同时存在多种内科疾病,手术耐受性较差,手术时长时间俯卧位可影响患者的心肺功能。尽管双侧穿刺注射骨水泥能获得较好的填充,但单侧穿刺可减少穿刺次数及创伤,手术时间短,能减少并发症的发生,利于患者快速康复,同时减少患者及医生的射线暴露。③椎体成形术的关键是准确定位椎体并实施椎弓根穿刺,多节段病变呈多变性,椎体病变有时是连续性的,多椎体一次性在一侧行单侧穿刺椎弓根时,当相邻椎体穿刺过程中穿刺器械容易相互干扰影响。本文采用的交叉穿刺是由两名经验丰富的高职称的医生担任术者,分别站立于患者二侧同时施行穿刺手术,站立左侧术者完成上一个病椎的左侧椎弓根穿刺,站立右侧术者完成下一个病椎的右侧椎弓根穿刺,每个病椎均行单侧穿刺,左右两侧交叉错开,以免前一个椎弓根的穿刺针干扰阻挡后1个椎体的穿刺操作,逐节完成穿刺。2个椎体两位术者同时穿刺需要的时间相当于一位术者1个椎体穿刺的时间;3个椎体以及4个椎体两位术者同时穿刺需要的时间相当于一位术者一侧两个椎体的穿刺时间;5个椎体左右两位术者同时穿刺需要的时间相当于一位术者一侧3个椎体的穿刺时间。笔者观察发现可以明显缩短手术时间。
3.2多节段PVP的注意事项:①责任椎的选择:椎体压缩骨折生物力学改变后骨折微动是导致疼痛的主要原因,每个压缩改变的椎体都有可能是疼痛源,多椎体骨折每个患者的骨质疏松程度不一,多个椎体的压缩也可能是在不同时期发生的,每一个压缩椎体既有可能是新鲜骨折也有可能是陈旧性骨折,因此判断骨折的“新鲜与陈旧”尤为重要,既不能盲目扩大手术椎体的范围,也不能遗漏责任椎体的治疗。X线上的每一个压缩椎体并不一定都是责任病椎,笔者采用临床症状、查体及影像学检查综合判断责任椎体。MRI信号能够显示骨髓的特征性变化,有时X线上骨折不明显的椎体在MRI上如果表现为T1WI低信号、T2WI上为高信号则确定为责任病椎。而且,MRI能排查转移瘤、多发性骨髓瘤等病理性骨折。MRI脂肪抑制图像可用于识别急性和隐蔽性病变,但对那些没有明显创伤的患者,难以明确诊断其责任椎体。而骨显像具有低分辨率,容易确定最受累椎体,对于急性或隐匿性的多节段临近椎体压缩性骨折责任椎体的确定很有帮助[5]。对于有些患者由于安装心脏起搏器等原因不能行MRI检查者,骨显像扫描就显得十分必要。②术中注意事项:手术时血压过高或者过低容易导致重要脏器功能受损,术中采用全程监测患者生命体征,用C型臂X线机对病椎准确定位和动态观察骨水泥灌注,力求操作准确。术前仔细评估,根据病椎的损伤程度进行排序,按照先重后轻的顺序穿刺及灌注骨水泥,避免患者因耐受性差,提前结束手术,影响手术效果。穿刺时不能一味强调左右椎弓根交叉,一般选择椎体压缩重而且复位满意的一侧,可以使骨水泥注射时在骨折区域弥散更多,止痛疗效更可靠。当遇到穿刺不顺利,也可另一侧椎弓根穿刺注射。③预防并发症:骨水泥渗漏是PVP最主要的并发症之一,常常渗漏到椎旁静脉、椎旁软组织、相邻间盘椎体以及椎管内等,大多数情况下无临床症状,当渗漏导致椎间孔及硬膜外狭窄的时候容易产生神经根及脊髓的压迫症状。引起骨水泥渗漏的常见因素包括病椎骨质疏松程度、骨折线所累及的范围、椎体压缩的严重程度、骨水泥的灌注剂量、黏度、压力、灌注速度、椎体壁有无破损等。对于多节段注射骨水泥发生骨水泥渗漏还有一个特点是:由于骨折椎体较多,采用一次性椎体成形势必要求注射速度加快,力求每个椎体注射量满意,为避免渗漏,术前要求仔细分析每个椎体的X线及CT扫描图片,观察椎体压缩严重程度及骨折线所累及的范围,对于压缩爆裂骨折或椎体壁破损严重者可以分期注射,或采用注射明胶海绵等其他方式减少骨水泥漏。本组患者发生骨水泥渗漏6例8椎,2椎为椎管内出现少量渗漏,6椎为发生椎旁渗漏,无明显临床症状。④相邻椎体再骨折:尽管有报道认为PVP治疗的胸腰椎骨质疏松椎体压缩性骨折[6]没有发现骨水泥增强后与保守治疗相比椎体再骨折风险增加的证据,尤其是邻近椎体骨折的风险,但Agnieszka等分析了616例患者,对1 100个行PVP的椎体随访3年,发现新发椎体骨折64例,其中骨质疏松的患者发生率是12%[7]。杨波等报道PVP治疗老年多节段骨质疏松性椎体压缩性骨折半年内邻近椎体骨折出现邻近椎体骨折的概率为17.7%[8]。导致椎体新发骨折的原因是多方面的: 椎体强化后的刚度增加不仅增加了相邻椎体的负荷而且可能改变了整个脊柱的生物力学结构,使得其他椎体负荷增加,同时塌陷椎体的高度恢复增加了周围软组织的张力,尤其相邻椎体容易新发骨折[9]。一侧椎体强化后的刚度增加,必然会在髓核的另一侧椎体的终板产生更大的凹陷,会使另一侧椎体产生终板下骨折。当二个相邻椎体或间隔一个椎体骨折时,笔者通过单侧交叉穿刺骨水泥强化后穿刺侧的骨水泥弥散明显比对侧集中,这样可以避免一侧的强化强度叠加,从而减少了这些椎体骨折的风险。 骨水泥的注射量、配方、分布以及骨水泥椎间盘的渗漏可能是导致相邻椎体骨折的一个原因[10]。 多节段骨质疏松椎体压缩骨折患者具有女性、高龄及较低骨密度的特点,高龄、髋部及腰部的BMD评分是绝经期妇女再发骨折的风险因素,>80岁以及BMD评分低者再骨折风险大,75岁具有较高的BMD评分,相对骨折风险低[11]。需要仔细做好术后再骨折的风险评估,术后给予唑来膦酸钠、特立帕肽等处理,降低再骨折的发生率,这可能是本组再骨折发生率低的原因。
本研究结果显示采用交叉单侧穿刺注射骨水泥椎体成形术治疗多节段性老年骨质疏松脊柱骨折可有效缓解疼痛、恢复活动功能,该法操作简便、易于掌握,手术时间短、创伤小,治疗费用低,安全、有效,但本研究病例数较少,随访时间短,仍需进一步随机前瞻性对照研究证实。
