PTCD联合胆汁回输对低位恶性梗阻性黄疸PD手术的影响
2018-06-29杨景内蒙古医科大学附属医院影像中心内蒙古呼和浩特00050内蒙古医科大学分子病理学重点实验室内蒙古呼和浩特00050内蒙古医科大学附属医院肝胆外科内蒙古呼和浩特00050
, , ,,杨景, (.内蒙古医科大学附属医院影像中心,内蒙古 呼和浩特 00050;.内蒙古医科大学分子病理学重点实验室,内蒙古 呼和浩特 00050;.内蒙古医科大学附属医院肝胆外科,内蒙古 呼和浩特 00050)
低位恶性梗阻性黄疸的根治常需行胰十二指肠切除术(pancreaticoduodenectomy,PD),而梗阻性黄疸患者往往伴有肝肾功能以及免疫系统的损害,增加了手术风险及术后并发症的发生率[1-2]。理论上,术前减黄能够减除胆道梗阻对机体的危害,但不同学者的研究结论分歧颇大[3-4]。经皮经肝穿刺胆道引流术(percutaneous transhepatic cholangio drainage,PTCD)作为一种经典的减黄方式,具有操作简便、安全性高、对后续手术影响较小等优点[5],但这种方式容易导致胆汁流失,从而加重胃肠道功能障碍及营养不良,使减黄效果大打折扣。有研究报道,胆汁回输有利于改善恶性梗阻性黄疸患者的营养状况,能够促进肝功能恢复和免疫指标的提升[6-7]。因此,笔者将PTCD与胆汁回输联合运用评价其对PD手术的影响,现报告如下。
1 资料与方法
1.1 临床资料
回顾性分析2015年10月至2017年10月我院收治的63例行胰十二指肠切除术的低位恶性梗阻性黄疸患者的临床资料。按照治疗方案分为观察组(PTCD减黄并联合胆汁回输)33例及对照组(未减黄且未进行胆汁回输)30例。其中观察组男15例,女18例,平均年龄(60.4±7.1)岁,对照组男16例,女14例,平均年龄(56.8±8.4)岁。观察组胆管癌18例,十二指肠乳头癌4例,胰腺癌9例,壶腹部癌2例。对照组胆管癌21例,十二指肠乳头癌3例,胰腺癌6例。2组患者在年龄、性别构成、主要疾病构成等差异无统计学意义。本研究通过本院医学与伦理委员会批准,所有入组的患者均签署知情同意书。纳入标准:①所有患者通过临床症状、体征、检查及化验结果明确诊断为恶性梗阻性黄疸;②术前血清总胆红素均大于220 μmol/L;③完整完成胰十二指肠切除术;④心、肺功能基本正常。排除标准:①患者临床资料不全或诊断尚未明确;②减黄手术前有胆道手术史或减黄手术不成功;③减黄后未完成胰十二指肠切除术,只完成姑息性手术(如胆肠吻合术、胃肠吻合术等);④减黄后未能行有效胆汁回输;⑤合并有较为严重的心、肺功能不全者及过敏体质。
1.2 方法
1.2.1 患者各项功能指标检查 患者入院次日清晨空腹采静脉血,检验凝血酶原时间(PT),血清前白蛋白(PA),血清白蛋白(ALB),总胆红素(TBIL)等。免疫功能检测选择CD3+CD4+,CD3+CD8+,CD16+CD56+,CD3+CD4+/CD3+CD8+,使用美国FACSCalibur流式细胞分析仪,MultiSET V3.0.1自动分析软件。观察组于PD术前再次检测所有观察指标。
1.2.2 PTCD减黄 取仰卧位,采用COOK一步法。穿刺针常规消毒,局麻成功后,依据术前影像学资料,在数字减影血管造影透视下,取患者右侧腋中线第7至 9肋间隙为穿刺进针点,同时尽量避免损伤膈肌、胸膜,针尖朝向第11胸椎的水平,离椎体右缘2至3 cm 处停止进针,拔除针芯,手推造影剂的同时缓慢退针,观察胆管是否显影,待胆管显影时立即停止退针,缓慢注入造影剂使肝内外胆管充分显示,应用微导丝、扩张器、超硬导丝及介入交换技术将引流管置入肝总管或左右肝管内,拉紧丝线缝合固定后接引流袋。典型病例资料见图1。
1.2.3 胆汁回输 PTCD 术后第2天开始收集胆汁于洁净玻璃瓶中,每4~6 h一次,经无菌纱布过滤净化后加温至20~30 ℃,经鼻导管缓慢回输,输完后用无菌生理盐水冲管。同时记录每日胆汁引流量,常规给予葡醛内酯、肌酐等保肝治疗。
1.2.4 手术时机选择 对照组在完成术前检查后,于入院5 d之内进行PD手术,观察组在胆道引流并胆汁回输后1周检测TBIL,如降至正常则开始手术,但最长3周后无论TBIL是否降到正常值,均进行手术。

a:MRCP示肝内胆管、胆总管扩张,胆囊增大;b:扩张胆总管突然截断;c:DSA扩张胆总管显影;d:置入引流管
图1典型病例PTCD减黄
1.3 统计学处理
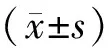
2 结果
2.1 观察组减黄前后情况比较
观察组33例,每天平均胆汁引流量(403.0±179.4)mL,平均引流天数为(10.9±3.4)d。总胆红素(TBIL)、血清前白蛋白(PA)减黄后均改善,差异有统计学意义(P<0.05),白细胞(WBC)、血浆凝血酶原时间(PT)、血清白蛋白(ALB)无统计学差异,见表1。减黄后CD3+CD4+、CD3+CD8+、CD3+CD4+/CD3+CD8+均较前改善,差异有统计学意义(P<0.05),CD16+CD56+变化差异无统计学意义,见表2。

表1 观察组减黄前后指标对比

表2 观察组淋巴细胞计数情况
2.2 2组患者手术情况比较
2组患者术前总胆红素水平、术中出血量差异无统计学意义(P>0.05)。观察组平均住院天数为(40.9±10.6)d,平均总费用为(9.96±2.19)万元,对照组平均住院天数为(28.1±11.3)d,平均总费用(7.46±1.99)万元,两者差异有统计学意义(P<0.05),见表3。

表3 2组患者手术情况比较
2.3 2组患者并发症和围手术期死亡率比较
观察组术后感染及胃排空延迟发生率低于对照组,差异有统计学意义(P<0.05),见表4。观察组围手术期死亡1例,患者为女性,64岁,因胰肠吻合口瘘,导致腹腔多次大出血,于术后11 d死亡。对照组围手术期3例死亡,其中第1例患者为女性,62岁,因胰肠吻合口瘘于术后15 d二次手术,术后21 d因腹腔大出血死亡;第2例患者为男性,72岁,因术后肝功持续恶化,低蛋白血症,于术后12 d因多器官功能衰竭死亡;第3例患者为女性,52岁,术后因感染,反复寒战、高热,于术后18 d因多器官功能衰竭死亡。

表4 2组术后并发症及围手术期死亡情况[例(%)]
3 讨论
低位恶性梗阻性黄疸常见于胰头癌、壶腹癌、胆管细胞癌、十二指肠乳头癌等,胆道梗阻导致肝内胆汁淤积,引起肝肾功能及免疫系统损害[8]。有文献报道,术前减黄能够降低患者总胆红素水平,可以改善患者的肝功能和凝血功能,降低患者术前应急状态,提高患者对PD手术的承受力[9-10]。本研究中观察组减黄后总胆红素水平明显下降,PA水平升高。观察组较对照组术后感染及胃排空延迟发生率减低,与部分学者研究结论一致[11-12]。但也有部分学者得到相反结论,Fang等[13]的Meta分析纳入6项临床随机对照研究(共520例胆道梗阻患者,其中265例行减黄后手术,255例直接手术)。该研究结果显示:减黄组患者术后并发症发生率显著高于直接手术组,风险比为1.66,差异有统计学意义;但2组患者术后住院时间和病死率比较,差异均无统计学意义。结合本研究,笔者推测,PTCD外引流导致的胆汁流失是影响减黄效果的重要因素。PTCD外引流使胆汁大量丢失,从而消化系统胆盐缺乏,容易引起肠道菌群失调,胃肠道黏膜屏障及功能受损,进一步影响消化吸收功能,使营养状况恶化。外引流虽然可部分改善肝功,但尚不足以代偿胆汁丢失引发的营养恶化。胆汁回输符合肝肠循环生理;有利于脂肪消化吸收,减少电解质和水的丢失;刺激胃和空肠的蠕动,有助于进行早期肠内营养支持;减少胃排空延迟的发生率。
目前外周血CD3+CD4+、CD3+CD8+T细胞水平被认为是评价患者细胞免疫的有效指标[14-15],随着机体免疫力水平的提升CD3+CD4+、CD3+CD8+T细胞及两者比值不断上升,这与本研究结论相似。CD16+CD56+作为NK细胞的主要亚型,是判断机体抗肿瘤和抗病毒感染的指标之一[16-17],本研究中减黄前后无明显变化。
本研究中2组患者术中出血量无显著性差异,说明只要凝血指标处于正常范围,则不会对术中出血造成明显影响。理论上,术前减黄作为一种有创操作,会增加患者感染率[18]。本研究中单独统计观察组减黄前后白细胞指标,无统计学差异,说明只要严格无菌操作及科学术后管理,减黄本身并不会增加感染率。
本研究2组患者胆胰瘘、消化道出血、腹腔出血、二次手术、围手术期死亡率比较无显著性差异,可能的原因为:①减黄时间短,多数学者通常会选择在引流2周后进行手术,然而究竟何时手术最好,目前仍无统一标准[19-20]。若引流时间太短,则难以逆转梗阻性黄疸带来的生化异常;若引流时间太长,则可能会延误手术时机。本研究中观察组减黄时间平均(10.9±3.4)d,相比较而言时间较短,总胆红素水平下降,但尚未降到理想水平。前白蛋白及免疫指标升高说明减黄联合胆汁回输有利于机体功能恢复,但尚未达到理想手术所需要的水平;②样本量较小。PD手术是腹部复杂程度最高的手术,费用高,风险大,而恶性病变预后有诸多不确定因素。因此只有患者有明确的手术适应证,家属对手术的风险有一个充分的认识,对预后有一个客观的期望,方能够达成一致意见进行手术。因此,要加大样本量的研究,尚需更长时间。
减黄方式的选择:梗黄引流大体分为内引流、外引流两种。内引流理论上不破坏肝肠循环,可以避免因胆汁丢失引起的消化吸收功能下降、电解质紊乱和脂溶性维生素的吸收障碍,改善患者的食欲、精神和体力。但其操作复杂,并发症概率高,且极易导致胆道及十二指肠乳头水肿,增加后续手术难度。作为PD手术过度,本研究均采用外引流联合胆汁回输模式。胆汁回输理论上可以直接口服,但笔者在早期观察中发现,由于胆汁特有的颜色和味道,患者依从性特别差。故本研究全部采用营养管回输。
综上所述,PTCD联合胆汁回输,对低位恶性梗阻性黄疸患者,能够促进患者消化功能改善,提高机体免疫力,减少消化系统相关并发症,降低术后感染率。但由于减黄延长住院时间,增加了住院总费用。
[参考文献]
[1] Sasahira N,Hamada T,Togawa O,et al.Multicenter study of endoscopic preoperative biliary drainage for malignant distal biliary obstruction[J].World J Gastroenterol,2016,14,22(14): 3793-3802.doi:10.3748/wjg.v22.i14.3793.
[2] Goh BK,Tan DM,Thng CH,et al.Are the Sendai and Fukuoka consensus guidelines for cystic mucinous neoplasms of the pancreas useful in the initial triage of all suspected pancreatic cystic neoplasms? A single-institution experience with 317 surgically-treated patients[J].Ann Surg Oncol,2014,21(6): 1919-1926.doi: 10.1245/s10434-014-3501-4.
[3] Wiggers JK,Groot Koerkamp B,Coelen RJ,et al.Preoperative biliary drainage in perihilar cholangiocarcinoma: identifying patients who require percutaneous drainage after failed endoscopic drainage[J].Endoscopy,2015,47(12): 1124-1131.doi:10.1055/s-0034-1392559.
[4] Tang K,Sui LL,Xu G,et al.Effects of different palliative jaundice reducing methods on immunologic functions in patients with advanced malignant obstructive jaundice[J].Anticancer Res,2017,37(8):4665-4670.doi: 10.21873/anticanres.11870.
[5] Ignee A,Cui X,Schuessler G,et al.Percutaneous transhepatic cholangiography and drainage using extravascular contrast enhanced ultrasound[J].Z Gastroenterol,2015,53(5): 385-390.doi: 10.1055/s-0034-1398796.
[6] 何承龙,昝建宝,宋康颉,等.胆汁回输在低体重患者胆道术后的临床应用[J].安徽医科大学学报,2012,47(2): 225-226.doi:10.3969/j.issn.1000-1492.2012.02.035.
[7] 杨晓军,刘金虎,司若湟,等.PTCD联合胆汁回输在恶性梗阻性黄疸患者术前准备中的应用[J].中华肝脏外科手术学电子杂志,2016(4): 230-234.doi:10.3877/cma.j.issn.2095-3232.2016.04.007.
[8] Yu W,Huang C,Wang Q,et al.Plasma BNP level combined with surgical Apgar score to predict operative major cardiac adverse events in malignant obstructive jaundice patients[J].Pak J Med Sci,2016,32(5):1188-1193.doi:10.12669/pjms.325.10302.
[9] Huang X,Liang B,Zhao XQ,et al.The effects of different preoperative biliary drainage methods on complications following pancreaticoduodenectomy[J].Medicine(Baltimore),2015,94(14): e723.doi:10.1097/MD.0000000000000723.
[10] 王志刚,杨永生.恶性胆道梗阻术前减黄的利弊与抉择[J].肝胆外科杂志,2017,25(2): 86-88.doi:10.3969/j.issn.1006-4761.2017.02.003.
[11] Müssle B,Hempel S,Kahlert C,et al.Prognostic impact of bacterobilia on morbidity and postoperative management after pancreatoduodenectomy: a systematic review and meta-analysis[J].World J Surg,2018,20(2):1-12.doi: 10.1007/s00268-018-4546-5.
[12] Kim KM,Park JW,Lee JK,et al.A comparison of preoperative biliary drainage methods for perihilar cholangiocarcinoma:endoscopic versus percutaneous transhepatic biliary drainage[J].Gut Liver,2015,9(6): 791-799.doi:10.5009/gnl14243.
[13] Fang Y,Gurusamy KS,Wang Q,et al.Meta-analysis of randomized clinical trials on safety and efficacy of biliary drainage before surgery for obstructive jaundice[J].Br J Surg,2013,100(12): 1589-1596.doi:10.1002/bjs.9260.
[14] Lalsiamthara J,Lee JH.Immunization with salmonella enteritidis secreting mucosal adjuvant labile toxin confers protection against wild type challenge via augmentation of CD3+CD4+T-cell proliferation and enhancement of IFN-γ,IL-6 and IL-10 expressions in chicken[J].Vaccine,2017,35(5): 767-773.doi:10.1016/j.vaccine.2016.12.042.
[15] Pyzik A,Grywalska E,Matyjaszek-Matuszek B,et al.Frequencies of PD-1- positive T CD3+CD4+,T CD3+CD8+and B CD19+lymphocytes in female patients with Graves’ disease and healthy controls- preliminary study[J].Mol Cell Endocrinol,2017,448:28-33.doi:10.1016/j.mce.2017.03.006.
[16] Wang J,Han W,Gao Z,et al.Elevation of CD16+CD56+NK-cells and down-regulation of serum interleukin-21 (IL-21) and IL-1α after splenectomy in relapsed hemophagocytic lymphohistiocytosis of unknown cause [J].Hematology,2017,22(8): 477-483.doi:10.1080/10245332.2017.1311443.
[17] Huang P,Zhang H,Zhang XF,et al.Comparison of endoscopic ultrasonography guided biliary drainage and percutaneous transhepatic biliary drainage in the management of malignant obstructive jaundice after failed ERCP[J].Surg Laparosc Endosc Percutan Tech,2017,27(6): e127-e131.doi:10.1097/SLE.0000000000000485.
[18] Duan F,Cui L,Bai Y,et al.Comparison of efficacy and complications of endoscopic and percutaneous biliary drainage in malignant obstructive jaundice: a systematic review and meta-analysis[J].Cancer Imaging,2017,17(1): 27.doi:10.1186/s40644-017-0129-1.
[19] 王剑雄,孔 棣.术前减黄及相关因素对壶腹周围癌胰十二指肠切除术后并发症的影响[J].重庆医学,2011,40(32):3302-3304.doi:10.3969/j.issn.1671-8348.2011.32.036.
[20] 姜 岚,孟兴凯.恶性梗阻性黄疸术前减黄相关问题及争议的探讨[J].医学综述,2014,20(5):806-809.doi: 10.3969 /j.issn.1006-2084.2014.05.013.
